נחלת יצחק 32א', תל אביב
טיפול יונגיאני | רציונל, דרכי פעולה, מושגים והערכת יעילות
מהו טיפול יונגיאני?
פסיכותרפיה יונגיאנית היא שיטת טיפול שמקורה בתאוריה ובכתבים של הפסיכיאטר השוודי קארל גוסטב יונג.
יונג ריכז את המאמץ הטיפולי בחלק העמוק ביותר בתוך בני אדם, אותו כינה "העצמי" - self.
המטפל נעזר בהמשגות מגוונות, כמו אמונות, ארכיטיפים ומיתוסים קולקטיביים, דרכם המטופלים יוכלו להיות במגע עם התחושות העמוקות שלהם, מחשבותיהם ואמונותיהם.
בדומה לטיפול הפסיכואנליטי הקלאסי, שהתפתח לטיפול פסיכודינמי, גם הטיפול היונגיאני מתמקד בחלקים הלא מודעים של המטופל, והתהליך ממושך, מעמיק ורב-עצמה.
״מי שמביט החוצה, חולם;
מי שמביט פנימה, מתעורר״
ק.ג. יונג
טכניקות בטיפול יונגיאני
ישנן מגוון כלים וטכניקות בטיפול יונגיאני, אך לרוב יש שימוש בעבודה עם חלומות, ייצוגים ומיתולוגיה.
המטפל יעזור למטופל לחקור מושגים מתך התאוריה ולחקור את המשמעות האישית שהם מסמלים עבורו.
אמנות
אונות מהווה דרך לגשת ולחקור את הלא מודע. דרך אמנות אנחנו יכולים ללמוד על עצמנו ועל הסמלים והנושאים שמתעוררים בנו כשאנחנו מתמקדים בבעיה מסוימת.
אסוציאציות חופשיות
בטכניקה זו המטופל מתבקש לציין את המילה הראשונה שקופצת לראשו בתגובה למילה אחרת. תרגול זו יכול לחשוף מחשבות לא מודעות ותחושות שמשפיעות על ההתנהגות שלנו.
ניתוח ופירוש חלומות
ניתוח חלומות הוא רכיב מרכזי בארגז הכלים של האנליטיקאי היונגיאני.
למשל, מטופל יונגיאני יתבקש להניח מחברת ליד המיטה, בה יתבקש לתעד את החלומותיו ולהביא אותם לפגישה הבאה בטיפול.
דמיון פעיל
טכניקה זו מאפשרת לאדם לדמיין עצמו בסיטואציות שמייצגות את התכנים הלא מודעים שעולים בטיפול.
על ידי הדמיון אפשר לחקור את הדברים בצורה עמוקה יותר ולהבין את משמעותם עבורנו.
במה טיפול יונגיאני יכול לסייע?
טיפול יונגיאני הוא אפקטיבי במיוחד עבור אנשים שמתעניינים בחקירה של העצמי ובהתפתחות אישית.
אם אתה מתמודד עם סוגיות רגשיות לא פתורות או בעיות פסיכולוגיות, טיפול יונגיאני עשוי לעזור לך לגשת לאלו ולפתור אותם. עם זאת, חשוב להדגיש שהטיפול היונגיאני הוא לא פתרון קסם שמעלים את הקושי, הוא כלי, שהאדם יכול להשתמש בו כדי להעמיק בנפשו ולעזור לנפש להחלים.
מטפל יונגיאני לא ייתן לך פתרונות או יגיד לך מה לעשות; במקום זאת הוא יעניק לך את ההזדמנות לגלות את המקור לקשיים שלך דרך חלומות, פנטזיות, אמנות, משחק ותרגולי דמיון.
יתרונות של טיפול יונגיאני
הטיפול היונגיאני מאפשר הזדמנות לקלף את שכבות הנפש ולגלות חלקים חבויים בעצמי. ברגע שלומדים על החלקים הלא מודעים עולה תחושת השליטה שלנו בחיינו וכך נוכל לבצע שינויים חיוביים בחיים באמצעות התובנות וההשראה שצלילה אל הלא מודע מקנה.
טיפול יונגיאני מאפשר סביב בטוחה לחקור נושאים שעשוי להיות מפחיד לשוחח עליהם עם חברים או משפחה. המטפל לא ישפוט אותך על מה שתאמר, וכך תהיה אפשרות לחקור תחושות מורכבות וזכרונות מבלי לחשוש מההשלכה של השיתוף או מביקורת אפשרית.
טיפול יונגיאני יעזור לך לבנות חיים מספקים יותר ובעלי משמעות. התיאוריה של הלא מודע הקולקטיבי, טוענת שכולנו מחוברים האחד לשני, וטיפול יונגיאני יוכל לעזור לחקור ולהבין זאת בצורה עמוקה, לראות את התמונה הגדולה ולהתבונן על האופן בו התפקיד של כל אדם מצטלב עם זה של הסובבים אותו ולמעשה עם העולם כולו.
טיפול יונגיאני אינו טיפול בזק, אך הערך שהוא מעניק וההשקעה של הזמן מצליחים להגיע למקומות שקשה להגיע בדרכים אחרות.
מבחינה קלינית, הטיפול משמש עבור מטופלים הסובלים מספטקרום נרחב של הפרעות פסיכולוגיות:
דיכאון, חרדה, OCD, הפרעות אישיות, מחלות פסיכוסומטיות ועוד.
יעילות
מחקר שבחן את היעילות של טיפול יונגיאני הראה שיפור משמעותי במידת הסימפטומים, בבעיות הבין אישיות ובמבנה האישיות של המטופלים (Roesler, 2013).
השינוי החזיק מעמד יפה גם חצי שנה קדימה.
סקירה נרחבת יותר מלמדת עוד נתונים על היעילות של פסיכותרפיה בגישה יונגיאנית (Steinart et al, 2017):
השיפורים לא היו רק סימפטומטיים' אלא גם ברמת מבנה האישיות וברווחה הפסיכולוגית הכללית.
שינוי כזה מבטיח עמידות גבוהה יותר ואכן הסקירה מלמדת כי ההשפעות החיוביות מחזיקות מעמד אחרי סיום הטיפול לתקופה של עד שש שנים.
זאת ועוד, נמצאו עדויות לכך שהמטופלים ממשיכים להשתפר גם לאחר סיום הטיפול.
שינויים לטובה מתייצבים תוך 90 מפגשים בערך, מנתון שתומך גם בחסכוניות של פסיכותרפיה יונגיאנית.
איך מתחילים?
במפגש הראשון של הטיפול יתחיל להיווצר הקשר הטיפולי. המטפל עשוי לשאול אותך שאלות על הרקע שלך, על היסטוריה משפחתית וכן על הסימפטומים שאתה חווה ועל מה שמטריד אותך, וכך יוכל לגבש את האופן בו נכון יהיה להתחיל כדי לעזור בצורה הטובה ביותר. טיפול יונגיאני לרוב אורך כמה שנים, בהם נפגשים עם המטפל פעם בשבוע. מובן שבהתאם לכך הטיפול עשוי להיות יקר וצריך לראות שיש אפשרות לממן זאת.
טיפול יונגיאני הוא טיפול מעמיק בו לוקח זמן להגיע למטרות. אך הוא טיפול שמאפשר לגעת במקור ובעומק של הבעיה ולא רק בפן השטחי שלה.
טיפול יונגיאני לא מתאים לכל אחד. אדם שלא מרגיש נוח לעבוד עם ייצוגים, מטאפורות, או דרך הסתכלות סובייקטיביות על החוויות שלו עלול לא להיות לא מתאים לטיפול כזה.
כמו כן, לא תמיד קל למצוא מטפל יונגיאני שיתאים עבורך, אבל שווה את המאמץ.
חשוב לעשות מחקר בנושא, לשאול את הסובבים אותך אם יש להם המלצות על מטפל בשיטה זו.
נכתב ע״י מומחי מכון טמיר
מקורות:
Roesler C. Evidence for the effectiveness of jungian psychotherapy: a review of empirical studies. Behav Sci (Basel). 2013;3(4):562-575. Published 2013 Oct 24. doi:10.3390/bs3040562
Steinart, C., Thomas Munder, Sven Rabung, Jürgen Hoyer, Falk Leichsenring. (2017). Psychodynamic Therapy: As Efficacious as Other Empirically Supported Treatments? A Meta-Analysis Testing Equivalence of Outcomes. American Journal of Psychiatry, 174(10), 943-953. doi:10.1176/appi.ajp.2017.17010057) Retrieved from:https://pubmed.ncbi.nlm.nih.gov/28541091/
Stevens, A. (2015). Archetype revisited: an updated natural history of the self (Classic edition. ed.). London; New York: Routledge, Taylor & Francis Group.
הפסיכולוגיה של המעי הרגיז | תסמינים, אבחון ואיך מטפלים?
מהי מחלת מעי דלקתית?
מחלות מעי דלקתיות (IBD) הן קבוצה של מחלות כרוניות המתבטאות בדלקתיות ברקמות המעי.
הידועות בהן הן מחלת קרוהן וקוליטיס כיבית.
תסמונת המעי הרגיז (IBS) היא הגדרה כוללת של מצבים בהם תכולת המעי נעה מהר או לאט מדי, מה שמלווה בדרך כלל בכאבי בטן, שלשולים, גזים, עצירות, ריבוי יציאות ועוד.
נכון להיום לא ידוע מה בדיוק הקשר בין מתח, חרדה ומחלת מעי דלקתית או מה מהם קודם למה, אבל מחקרים מראים שהם נוטים להתרחש ביחד.
בנוסף, מתסכל לשמוע, אבל נכון לשנת 2023, העולם הרפואי אינו יודע כיצד לרפא מחלות אלו.
כן נעשה מאמץ (עם תוצאות) המאפשר תקופות של הפוגה (רמיסיה) כאשר המחלה אינה פעילה.
כלומר אין מרפא, אבל תרופות יכולות להפחית את הדלקתיות, להעלות את שכיחות ההפוגות ואת משכן.
במאמר זה נדון בחפיפה בין קשיים נפשיים לבין תסמונת המעי הרגיז.
אבחון
תסמינים דמויי IBD מסיבות אחרות. זיהומים עלולים לגרום לשלשולים.
דלקת קודמת עלולה לגרום לרגישות מוגברת של העצבים במעי ולהגביר את הרגישות להתכווצויות מעיים.
התרבות מוגזמת של חיידקים במעי הדק עלולה לגרום להתכווצויות וגזים.
חלק מרכזי באבחון הוא בדיקת קולונוסקופיה, המשמשת לאבחון ראשוני של מחלת קרוהן או קוליטיס.
באמצעות קולונוסקופיה ניתן להעריך האם קיימות התלקחויות דלקתיות במעי ואת התגובה לטיפול.
שימוש חשוב אחר בקולונוסקופיה הוא בדיקה לאיתור מוקדם של סרטן המעי הגס.
אבחנה מבדלת עם הפרעות אכילה
גסטרואנטרולוגים ורופאים נוספים המאבחנים מטופלים עם סיכון למחלות מעי דלקתיות חייבים לבדוק האם קיימות גם הפרעות אכילה, כך לפי עדכון של האגודה האמריקאית לגסטרואנטרולוגית (AGA).
בנוסף לאנורקסיה ובולימיה, צריך לקחת בחשבון שמתמודדים עם IBS עלולים לסבול גם מהפרעת צריכת מזון נמנעת/מגבילה (ARFID), שבה מטופלים נמנעים ממזונות ספציפיים, מה שמוביל לירידה לא בריאה במשקל עד לרמה של תת תזונה.
הפרסום מספק שאלון בן 8 פריטים, באמצעותו הרופא המאבחן יכול לסנן את המטופלים ולאתר הפרעות אכילה במידה וקיימות.
למשל, האם המטופל שינה כבר את התזונה שהוא צורך, אילו רגשות הוא חווה בזמן ארוחה, וכמה זמן הוא עסוק בחשיבה על אוכל ותכנון ארוחות.
אפידמיולוגיה
שליש עד מחצית האחוז מאוכלוסיית העולם המערבי מקבלים/ות אבחנה של IBD.
מגדרית, נשים סובלות ממחלות מעי פי שלוש מגברים.
מעניין שגברים המקיימים יחסי מין עם גברים אחרים מצויים בסיכון מוגבר לפתח מחלות מעי דלקתיות (IBD). בפרט, אלו המקיימים פעילות מינית בסיכון גבוה, כמו יחסי מין לא מוגנים או מספר בני זוג מיניים במקביל, היו בסבירות גבוהה יותר לאבחון IBD, זאת בהשוואה לגברים המקיימים יחסי מין עם נשים שיש להן גם פעילות מינית בסיכון גבוה.
מה הקשר בין IBS לבין חרדה ומתח נפשי?
חרדה
ההערכה היא כי 60% מהמתמודדים עם תסמונת המעי הרגיז המתמודדים במקביל עם הפרעה נפשית נלווית, סובלים מהפרעת חרדה מוכללת (GAD).
גם בלי קשר לתסמונת המעי הרגיז, מתמודדים/ות עם חרדה נוטים לדאגה רבה לגבי העתיד, כמעט בכל תחום.
הדאגות הללו עלולות להוביל לסימפטומים גופניים של חרדה, כמו כאבי בטן, רעידות, כאבי שרירים, אינסומניה, סחרחורת ורגזנות.
דיכאון
20% מהחולים סובלים מדיכאון.
מחקר שפורסם לא מזמן מחזק את הקשר בין דיכאון ותסמונת המעי הרגיז -
מטופלים שאובחנו עם המחלה נמצאו בסיכון גבוה פי 9 לפתח דיכאון בהשוואה לאוכלוסיה הכללית.
בנוסף, האחים שלהם, שלא סבלו מ-IBS, היו בסיכון כמעט כפול לפתח דיכאון.
מה מסביר את הקשר בין מחלות מעי למצבים נפשיים?
יש כמה תיאוריות לגבי הקשר שבין תסמונת המעי הרגיז למתח וחרדה:
-
למרות שבעיות פסיכולוגיות כמו חרדה אינן גורמות להפרעת עיכול, אנשים עם תסמונת המעי הרגיז עשויים להיות רגישים יותר לבעיות רגשיות.
-
רגשות חזקים כמו מתח, חרדה ודיכאון מעוררים כימיקלים במוח שגורמים לאותות כאב במעיים, שיכולים בתורם לגרום לתגובה של המעי הגס.
-
מתח וחרדה יכולים להגביר את המודעות לעוויתות במעי הגס.
-
הנחת העבודה היא כי IBD היא תוצאה של מערכת חיסון מוחלשת. יתכן שהמערכת החיסונית מגיבה בצורה שגויה לטריגרים סביבתיים, כמו וירוסים או חיידקים, הגורמים לדלקות במערכת העיכול.
-
רכיב גנטי.
דרכי התמודדות עם מתח וחרדה
שליטה במתח יכולה לעזור ואף למנוע את תסמונת המעי הרגיז.
אפשר לומר שלמעיים יש ״מוח משל עצמו״ – מערכת העצבים של המעי.
״מוח שני״ זה שולט באופן בו אנו מעכלים מזון והוא גם מתקשר כל הזמן עם המוח שאנחנו מכירים.
טיפול עצמי בסטרס
אפשר להפחית מתח נפשי בדרכים רבות, שוודאי מוכרות ברובן:
-
פעילויות מהנות, כמו שיחה עם חבר טוב, קריאה, צפייה בסדרה טובה, האזנה למוסיקה ועוד.
-
התעמלות הליכה, ריצה, שחייה ופעילויות גופניות אחרות יכולות להפחית מתח ודיכאון ולעזור לכיווץ המעיים באופן נורמלי יותר במקום תגובת יתר.
-
תרגילי נפש-גוף מדיטציה, נשימות הרפיה, יוגה, טאי צ׳י וקי גונג יכולים לעורר את תגובת ההרפיה של הגוף.
-
תרגול מיינדפולנס מסייע לשהות ברגע הנוכחי, ללמוד לתאר את המחשבות, הרגשות והתחושות ו״להשתתף״ בהן ללא שיפוטיות.
-
טכניקות הרפיה כמו נשימה עמוקה ומדיטציה יכולות לעזור להשיב את הרוגע. אפשר גם ללמוד ויזואליזציה, במהלכה מדמיינים סצנה שלווה.
-
הקפדה על על שינה מספקת ואכילה מאוזנת.
-
הצטרפות לקבוצה לעזרה עצמית / קבוצת תמיכה עבור מתמודדים/ות עם התסמונת או עם הפרעות עיכול אחרות, עשויה לעזור מאוד. מעבר לתמיכה, ההבנה העמוקה שהמצוקה אינה רק של המתמודד מעניקה תחושת אוניברסליות רבת-ערך.
טיפול רפואי
טיפול רפואי במחלות מעי דלקתיות כולל בדרך כלל טיפול תרופתי, שינוי תזונתי, טיפול רגשי / התנהגותי והתגייסות לשמירה על אורח חיים בריא יותר.
יש מקרים בהם נשקלת התערבות כירורגית, או ניתוח.
מטרת הטיפול הרפואי היא להפחית את הדלקתיות המעוררת את הסימנים והתסמינים.
המטרה המרכזית היא הקלה סימפטומטית, אבל הטיפול חותר גם להפוגה ארוכת טווח ולהפחתת הסיכון בסיבוכים.
תרופות נגד כאבים
רופאים משתדלים להימנע מרישום מופרז של תרופות נרקוטיות ל-IBD, שכן במקרים רבים רב הנזק על התועלת.
תרופות נגד כאב מטפלות אינן מטפלות בדלקת ואף עלולות להחמיר אותה.
למשל, מחקרים הראו שחולי IBD המשתמשים בתרופות לשיכוך כאב נוטים יותר לסבול מזיהומים חמורים בבטן (אבצסים) וכן היצרות וחסימת מעיים.
טיפולים בנוגדי דיכאון
למעלה ממחצית מהמתמודדים עם מחלות מעי דלקתיות מטופלים באמצעות תרופות נגד דיכאון.
לצד היעילות, מצטברים גם נתונים שמחייבים זהירות ביחס לשימוש ממושך בנוגדי דיכאון אצל חולי IBS.
מחקר רטרוספקטיבי גדול, שבחן מאות אלפי מבוגרים עם אבחנה של תסמונת המעי הרגיז, מצא כי שימוש ארוך טווח בנוגדי דיכאון נקשר לעלייה של כ־35% בסיכון לתמותה מכל סיבה.
לפי הדיווח, זה היה ממצא עקבי לאורך קבוצות גיל שונות, בקרב גברים ונשים, ובכל סוגי נוגדי הדיכאון שנבדקו.
החוקרים מוסיפים כי חלק לא מבוטל מן הגסטרואנטרולוגים ורופאי המשפחה רושמים תרופות אלה לחולי IBS באופן שגרתי, ולכן מסקנתם היא שיש מקום לזהירות רבה יותר כאשר נשקל מרשם ממושך לאוכלוסייה זו.
טיפולים פסיכולוגיים
חשוב לדבר עם איש/ת המקצוע המטפל כאשר מרגישים מתוחים וחרדים ולשקול טיפול שיחתי, שיכול לתרום ולעזור.
נכון להיום, כ-60% מהסובלים מתסמונת המעי הרגיז מרגישים יותר טוב אחרי הטמעת שינויים תזונתיים וקבלת תרופות. ה-40% הנותרים חווים תסמינים חמורים יותר ועשויים להפיק תועלת מטיפול פסיכולוגי.
עזרה נפשית מקצועית
פסיכותרפיה יכולה לסייע למטופל לזהות ולשנות את המעגל הנפשי־מוחי שעלול להעצים את הסימפטומים של התסמונת.
בתוך התהליך הטיפולי ניתן להבין טוב יותר אילו מצבים, מחשבות או תחושות מפעילים את ההחמרה, ולפתח דרכי התמודדות יעילות יותר עם טריגרים ועם מצבים מאתגרים בחיי היום־יום.
מחקרים מצביעים על כך שפסיכותרפיה עשויה להקל על חלק מן התסמינים אצל מטופלים רבים עם תסמונת המעי הרגיז, גם אם השפעתה על עצירות או על כאבי בטן אינה תמיד עקבית. במילים אחרות, תרומתו של טיפול פסיכולוגי אינה מתמצה רק בהפחתת מצוקה רגשית, אלא עשויה להשפיע גם על האופן שבו התסמונת עצמה נחווית ומתנהלת לאורך זמן.
בהקשר רחב יותר של מחלות מעי, מחקר עדכני מצא כי טיפול פסיכולוגי עשוי לסייע גם בשיפור תסמינים של מחלות מעי דלקתיות. המחקר, שפורסם ב־eBioMedicine, העלה כי טיפול פסיכולוגי היה ההתערבות היעילה ביותר להפחתת תסמיני IBD, ובכלל זה דלקת, דיכאון וחרדה. החוקרים ניתחו נתונים מ־28 ניסויים אקראיים מבוקרים, שכללו 1,789 משתתפים עם IBD, ובחנו בין היתר שני סמנים ביולוגיים מרכזיים הקשורים לפעילות דלקתית במחלה: calprotectin ו־C-reactive protein (CRP).
ממצאי המחקר הראו כי טיפול פסיכולוגי הפחית את רמות הסמנים הללו באופן משמעותי יותר בהשוואה לטיפול תרופתי נוגד דיכאון או לפעילות גופנית.
לדברי החוקרים, קיים קשר הדוק בין בריאות נפשית לבין מהלך המחלה במצבים דלקתיים של המעי, שכן אנשים עם IBD סובלים בשכיחות גבוהה יותר מדיכאון ומחרדה, וסמנים דלקתיים קשורים גם לעוצמת התסמינים הנפשיים.
אחת האפשרויות שהועלו היא שטיפול פסיכולוגי תורם להפחתת הדלקת דרך כמה מסלולים במקביל, ובהם שיפור מצב הרוח, הפחתת לחץ וחיזוק תפקודי ויסות הקשורים למערכת החיסון. לכן, המחקר מציע לראות בטיפול פסיכולוגי רכיב טיפולי בעל ערך עבור אנשים עם IBD, כזה שעשוי לשפר את תסמיני המחלה, את איכות החיים ואת מהלך ההתמודדות הכולל עמה.
פסיכתרפיה לטיפול בתסמונת המעי הרגיז מתרכזת בטיפולים התנהגותיים, אבל לא רק.
סקירה שיטתית של 28 מחקרים שהתבססה על סקירות עמיתים בחנה את ההשפעות של טיפול קוגניטיבי התנהגותי, טיפול מיינדפולנס והיפנוזה על תסמונת המעי הרגיז (Slouha et al, 2023).
הממצאים העלו כי טיפולים פסיכותרפיים אלו מפחיתים ביעילות את החומרה והתדירות של תסמיני IBS וכי הם עושים זאת באמצעות ויסות מתח, חרדה, דיכאון ועיוותים קוגניטיביים.
עוד נמצא כי טיפול מיינדפולנס משפר במיוחד את איכות החיים לטווח ארוך וטיפול בהיפנוזה מפגין יעילות משמעותית בהשוואה לתרופות.
לבסוף, פסיכותרפיה עשויה להשפיע גם על המיקרוביום של המוח-מעי ולעזור לנרמל את עיבוד האותות הבלתי תקין במוח הקשור ל-IBS.
הנה כמה מהאפשרויות הקליניות המקובלות:
טיפול קוגניטיבי התנהגותי (CBT)
טיפול CBT עוזר למטופל לזהות מצבים אופייניים המעוררים את התסמינים של IBS ולומדים לנהל אותן בדרכים שונות.
למשל, אם הרעיון לאכול במסעדה גורם למטופל לחרדה, CBT יכול לעזור לו לזהות את המחשבות האוטומטיות לגבי הסכנה שבפתח ואת הדפוסים הקוגניטיביים.
אחרי היכרות ותרגול לומד המטופל ומתרגל כיצד לשנות את המחשבות והאמונות הבעייתיות.
טיפול בהיפנוזה
פסיכולוגים קליניים, רפואיים, לצד פסיכיאטרים ורופאי שיניים, שעברו הסמכה ייעודית לטיפול בהיפנוזה, מביאים את המטופל למצב תודעתי בו נוח לו יותר לשתף, לקלוט מסרים חיוביים לגבי התמודדות מתאימה יותר.
חשוב לציין כי המטופל ער במהלך ההיפנוזה וכי לא ניתן להביא לו לעשות שום דבר ניגוד לרצונו.
תרגול PMR
אחת הדרכים היעילות ביותר להרגיע את מערכת העצבים המרכזית ולהנמיך את רמות המתח היא הרפיית שרירים מתקדמת, או PMR.
המטופל מתרגל כיווץ והרפיית שרירים ולאורך זמן מפתח יכולת להבחין בין תחושת מתח לבין רגיעה.
הטכניקה פשוטה לביצוע ואפשר להשתמש בה גם כטיפול עצמי.
ביופידבק
בטיפול ביופידבק, המטופל מחבר את המטופל לסנסורים ייחודיים, שנותנים משוב לגבי מדדים פסיכו-פיזיולוגיים בזמן אמת.
המטפל והמטופל משתמשים במידע המתקבל כדי לקדם שינוי, למשל ללמוד כיצד לווסת נכון את השרירים השולטים במעיים.
טיפול פסיכודינמי
בסוג זה של טיפול שיחתי מתבוננים המטפל והמטופל על עולמו הפנימי של המטופל ועל האופן בו תהליכים נפשיים פנימיים משפיעים על תסמונת המעי הרגיז.
טיפול בגישה דינמית אינו טיפול קו ראשון עבור IBS, אולם ניתן להשיג באמצעותו הפחתה במצוקה.
עזרה ותמיכה בקהילה
העמותה לתמיכה בחולי קרוהן וקוליטיס כיבית <
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
לקוחות ועמיתים על מטפלי/ות מכון טמיר
נכתב ע״י מומחי מכון טמיר
עדכון אחרון:
31 בינואר 2024
מקורות:
Gay men are two times more likely to have inflammatory bowel disease, according to new research. SEPTEMBER 22, 2022FEATUREDHEALTH & WELLNESS. https://thedaily.case.edu/gay-men-are-two-times-more-likely-to-have-inflammatory-bowel-disease-according-to-new-research/
Chen LJ, Kamp K, Fang A, Heitkemper MM. Delivery Methods of Cognitive Behavior Therapy for Patients With Irritable Bowel Syndrome. Gastroenterol Nurs. 2022 May-Jun 01;45(3):149-158. doi: 10.1097/SGA.0000000000000671. Epub 2022 May 6. PMID: 35561102.
Chey WD, Hashash JG, Manning L, Chang L. AGA Clinical Practice Update on the Role of Diet in Irritable Bowel Syndrome: Expert Review. Gastroenterology. 2022 May;162(6):1737-1745.e5. doi: 10.1053/j.gastro.2021.12.248. Epub 2022 Mar 23. PMID: 35337654.
Hetterich, L., & Stengel, A. (2020). Psychotherapeutic Interventions in Irritable Bowel Syndrome. Frontiers in psychiatry, 11, 286. https://doi.org/10.3389/fpsyt.2020.00286
Mehravar, S., Yeo, Y. H., Pimentel, M., Naji, P., Ng, W. H., Burger, N., Takakura, W., & Rezaie, A. (2026). Association of pharmacotherapy with all-cause mortality among patients with irritable bowel syndrome. Communications Medicine, 6, Article 176. https://doi.org/10.1038/s43856-026-01498-6
Seaton, N., Hudson, J., Harding, S., Norton, S., Mondelli, V., Jones, A. S. K., et al. (2024). Do interventions for mood improve inflammatory biomarkers in inflammatory bowel disease?: A systematic review and meta-analysis. EBioMedicine. https://doi.org/10.1016/j.ebiom.2023.104910
Slouha, E., Patel, B., Mohamed, A., Razeq, Z., Clunes, L. A., & Kollias, T. F. (2023). Psychotherapy for Irritable Bowel Syndrome: A Systematic Review. Cureus, volume number(if available), page numbers(if available). doi:10.7759/cureus.51003
Szigethy E. (2018). Pain Management in Patients With Inflammatory Bowel Disease. Gastroenterology & hepatology, 14(1), 53–56.
Zhang, B., Wang, H.-H. E., Bai, Y.-M., Tsai, S.-J., Su, T.-P., Chen, T.-J., Wang, Y.-P., and Chen, M.-H. (2022) Bidirectional association between inflammatory bowel disease and depression among patients and their unaffected siblings. Journal of Gastroenterology and Hepatology. https://onlinelibrary.wiley.com/doi/10.1111/jgh.15855
טיפול פסיכולוגי בהפרעה דו-קוטבית | שיטות, מטפלים והמלצות
טיפולים פסיכולוגיים
בהפרעה דו-קוטבית
קבלת האבחנה של הפרעה ביפולרית אינה קלה לעיכול.
גם כאשר האבחנה מדויקת, ההכרה בכל שקיים סיווג פסיכיאטרי כרוני מעורר חששות, צער ואפילו אובדן שכרוך בשינויים באורח החיים שהכרנו עד כה.
הטיפול המומלץ ביותר הוא שילוב בין תרופות מאזנות מצב רוח לבין פסיכותרפיה, טיפול בשיחות.
טיפול קוגניטיבי התנהגותי (CBT)
יש הרבה פרוטוקולים טיפוליים של טיפול קוגניטיבי וקוגניטיבי התנהגותי (CBT) להתמודדות עם מאניה דיפרסיה, כולל גישות אישיות וקבוצתיות, חלקן זכו בתמיכה חזקה וחיובית ממחקרים, חלקם פחות.
כל הפרוטוקולים לטיפול קוגניטיבי בהפרעה כוללים רכיב פסיכואדוקטיבי לגבי הבסיס הביולוגי של ההפרעה, הצורך בליווי של טיפול תרופתי וסימני האזהרה המוקדמים מבחינה סימפטומטית.
כולם גם מתמקדים בזיהוי מחשבות שליליות לא מסתגלות ומלמדים את המטופל מיומנויות להתגבר עליהן.
הרבה מדריכים טיפוליים / פרוטוקלים (Manuals) גם כוללים רעיונות לגבי אופן ההתייחסות למחשבות ולריגוש שמעוררת מאניה.
למשל, הפרוטוקול של דומיניק לם מדגיש אינטגרציה של התערבויות קוגניטיביות עם מיקוד רחב יותר על קידום שינה סדירה ו-ויסות של חתירה קיצונית למטרות.
המדריך של לם מושתת על 12-18 מפגשים שבועיים אינדיבידואליים, שאחריהם מתקייימים עוד 2 מפגשים תומכים על פני חצי שנה.
ניסויים מבוקרים אקראיים שהשתמשו בפרוטוקול ספציפי זה הראו תוצאות חיוביות בצמצום תסמיני מאניה בחלוף הזמן.
טיפול דיאלקטי התנהגותי (DBT)
היות וחלק מהסימפטומים של BPD - הפרעת אישיות גבולית - והסימפטומים של הפרעה ביפולרית חופפים, הגיוני שחלק מההתערבויות הטיפוליות שמתאימות לטיפול בגבוליים, כמו DBT, עשויות להיות יעילות עבור שתי ההפרעות גם יחד.
הרציונל של טיפול דיאלקטי התנהגותי הוא ללמוד ולבנות אצל המטופל סט כישורים התנהגותיים, קונגטיביים ורגשיים שמאפשרים לו לזהות וליישם פתרונות תואמים במצבי אמת.
DBT מתמקדת בהגברת היעילות בקשרים בין-אישיים ובמסוגלות גבוהה יותר לוויסות רגשי בעיתות משבר רגשי.
ההתערבות בטיפול DBT כוללת כמה נדבכים:
-
מפגש אישי שבועי עם מטפל DBT
-
שיחות טלפוניות לאימון במצבי משבר.
-
השתתפות של המטפלים עצמם בקבוצת עמיתים שבועית.
המיומנויות ב-DBT מורכבות מארבעה סטים:
-
מיומנויות מיינדפולנס, שנחשבות למיומנויות ליבה בגישת DBT.
-
עבודה על יכולת לוויסות רגשי.
-
התנהגות בין-אישית יעילה המותאמת למצב החברתי וההתייחסותי.
כל התערבות כזו מספקת סט נרחב של טיפולים אשר מסייעים למטופלים לרכוש, 'להתמקצע' ולהשתמש ברפרטואר נרחב של כישורים ויכולות שעוזרים לו לנהל את חייו בצורה מאוזנת ובריאה יותר.
טיפול DBT מסייע בשינוי חיובי בתפיסה העצמית של המטופלים, בתחושת הקשר שלהם לקהילה, ובגישה הכללית שלהם לחיים.
קיימים לא מעט מחקרים שאוששו את היעילות של טיפול דיאלקטי התנהגותי עבור מתמודדים עם הפרעה דו-קוטבית. מחקרים אלו מצאו כי בעקבות התנסות של המטופלים ב-DBT נצפתה ירידה בסימפטומים של דיכאון, ירידה בפחדים וחרדות ממצבים רגשיים שונים, עליה במודעות העצמית והגברת השליטה הרגשית.
מטופלים שהשתתפו בקבוצת מיומניוות הראו ירידה בביקור בחדרי מיון, כמו גם ירידה באשפוזים פסיכיאטריים בששת החודשים שלאחר הטיפול.
המחקרים מלמדים כי טיפול דיאלקטי התנהגותי אכן מועיל ומשמעותי עבור מטופלים הסובלים מהפרעה דו-קוטבית ומצביעים על החשיבות והצורך בהתאמות עתידיות של השיטה להפרעה ביפולרית.
טיפול IPSRT
אחת השיטות הנחקרות ביותר בשנים האחרונות, להתמודדות ולמניעת הישנות של הפרעה בי-פולרית והפרעות מצב רוח בכלל, היא Interpersonal and Social Rhythm Therapy) IPSRT) שנמצאה יעילה בכמה מחקרים קליניים מבוקרים.
IPSRT מתמקדת בשילוב בין תיקון המקצבים הביולוגיים של המטופל הביפולרי לבין עבודה טיפולית על מערכות יחסים בין-אישיות, בנוסף לבניית שגרת חיים בריאה ו"נכונה", כמו שינויים מובנים בהרגלי שינה ואכילה. נראה שהשילוב בין רכיבי השיטה משפיע יופי על הצלחתה.
"המתמודדים עם הפרעה דו-קוטבית נוטים לחיות את חייהם באופן פחות מאורגן", אומר פרופ' מייקל טייז, פרופ' לרפואה באוניברסיטת פנסילבניה, "הם נוטים ללכת לישון בזמן לא קבוע, ולעיתים קרובות אוכלים באופן לא סדיר ... הוספת לוח זמנים אחיד לפעילויות הללו עוזרת להם להשתלט על אי-הסדר היומיומי".
שלבים בטיפול IPSRT
-
בשלב הראשון בוחנים המטפל והמטופל את השיבושים בשגרה שתרמו לאפיזודות דו קוטביות ממושכות בעבר.
-
בשלב הביניים יוצרים סדר יום חדש למקצבים החברתיים של המטופל, כמו זמני שינה והתעוררות. סדר היום אינו נבנה שרירותית, אלא מתבסס על ההיכרות שנערכה בשלב הראשון עם מצבי הרוח, דפוסי השינה, הרגלי האכילה והפעילות הגופנית.
-
שלב התחזוקה נועד לעזור למטופל לחזק את המקצבים החברתיים, כך שהמטופל לומד לבטוח ומסוגל להתחייב לדבוק בהם.
-
בשלב הסיום מפחיתים בהדרגה את תדירות מפגשי ה-IPSRT.
טיפול בהבעה ויצירה
טיפול באמנות מסייע למתמודדים לנהל את תסמיני ההפרעה הדו-קוטבית על ידי כך שהוא מאפשר להם להבין, לשתף ולהתמודד עם רגשותיהם.
בנוסף, טיפול בהבעה ויצירה, בעיקר באמנות פלסטית, מעניק למטפלים מידע אבחוני נוסף שתומך בהערכות קונבנציונליות.
סקירה שבחנה 413 מחקרים העריכה את יעילותו של טיפול באמנות להפרעה דו-קוטבית (Hu et al, 2021).
מעבר לכך, חוקרים מצאו כי טיפול באמנות, בייחוד ציור ורישום, יכול לעזור לסובלים מהפרעות נפשיות ולהפחית את עומס התסמינים (Chiang et al, 2019).
שיטות טיפול בהפרעה דו-קוטבית
CBT – טיפול קוגניטיבי-התנהגותי
משלב פסיכו-חינוך, זיהוי דפוסי חשיבה לא מסתגלים, וחיזוק מיומנויות התמודדות עם מאניה ודיכאון.
פרוטוקול לם כולל 12–18 מפגשים, עם מיקוד בשינה סדירה ובאיזון מטרות.
DBT – טיפול דיאלקטי-התנהגותי
מטפח וויסות רגשי, עמידות במצוקה ומיומנויות בין-אישיות.
כולל פגישות פרטניות, קבוצות מיומנויות ושיחות טלפון בעת משבר.
IPSRT – טיפול בין-אישי וקצבי
משלב ייצוב מקצבים ביולוגיים עם טיפול במערכות יחסים.
מתמקד בבניית שגרת חיים סדירה: שינה, תזונה ופעילות.
טיפול בהבעה ויצירה
מאפשר עיבוד רגשי והפחתת תסמינים באמצעות יצירה חזותית, בעיקר ציור ורישום.
משמש גם כאמצעי אבחוני תומך לטיפול רגשי.
שילוב תרופתי
מייצבי מצב רוח (ליתיום, למיקטל) הם מרכיב מרכזי בטיפול בהפרעה דו-קוטבית.
לעיתים משולבים תרופות נוגדות דיכאון או אנטי-פסיכוטיות בהתאם למהלך הקליני.
נכתב ע״י מומחי מכון טמיר
עריכה מקצועית:
ד״ר רון ישי, מכון טמיר,
פסיכולוג קליני מומחה מדריך,
מוסמך להדרכה בפסיכותראפיה ובפסיכדיאגנוסטיקה,
בהסמכה להוראה ולמחקר מדעי בהיפנוזה
וסגן יו"ר האגודה הישראלית להיפנוזה
עדכון אחרון:
8 בספטמבר 2023
מקורות:
Chiang M, Reid-Varley WB, Fan X. Creative art therapy for mental illness. Psychiatry Res. 2019 May;275:129-136. doi: 10.1016/j.psychres.2019.03.025. Epub 2019 Mar 16. PMID: 30901671.
Eisner, L., Eddie, D., Harley, R., Jacobo, M., Nierenberg, A. A., & Deckersbach, T. (2017). Dialectical Behavior Therapy Group Skills Training for Bipolar Disorder. Behavior therapy, 48(4), 557–566. https://doi.org/10.1016/j.beth.2016.12.006
Hu, J., Zhang, J., Hu, L., Yu, H., & Xu, J. (2021). Art Therapy: A Complementary Treatment for Mental Disorders. Frontiers in psychology, 12, 686005. https://doi.org/10.3389/fpsyg.2021.686005
Lam, D. H., Jones, S. H., & Hayward, P. (2010). (2nd ed.). Wiley-Blackwell. https://doi.org/10.1002/9780470970256
Milller, K. (2018). How Interpersonal and Social Rhythm Therapy Can Help Treat Bipolar Disorder. https://www.self.com/story/interpersonal-and-social-rhythm-therapy-bipolar-disorder
Zargar, F., Haghshenas, N., Rajabi, F., & Tarrahi, M. J. (2019). Effectiveness of Dialectical Behavioral Therapy on Executive Function, Emotional Control and Severity of Symptoms in Patients with Bipolar I Disorder. Advanced biomedical research, 8, 59. https://doi.org/10.4103/abr.abr_42_19
איך הפרעות שינה ודיכאון קליני משפיעים ומחזקים זה את זה?
מה הקשר בין קשיי שינה לדיכאון?
לשינה ולמצב רוח יש השפעה הדדית:
מאמר סקירה שפורסם ב- 2019 זיהה כי קשר דו-כיווני בין הפרעות שינה לבין דיכאון.
מעבר לכך, לפי החוקרים, אפשר לראות כיצד בעיות שינה עשויות לחזות מראש הופעת דיכאון.
מחקר אחר שנערך באוניברסיטת פנסילווניה הראה כי חסך בשינה, אפילו אם הוא חלקי, מדרדר משמעותית את מצב הרוח.
לא רק ששינה גרועה משפיעה לרעה על מצב הרוח, גם מצב הרוח יכול להשפיע על איכות השינה (חרדה, למשל, מגבירה את ההתרגשות והעוררות הפיזית).
• אפשרות מרכזית ומומלצת: שיחת ייעוץ אישית עם איתן טמיר, ראש המכון, בזום או בתל אביב (140 ₪, דיסקרטית וממוקדת, עם כיוון ברור להמשך בתוך 24 שעות).
• אפשרות משנית: שיחת טלפון קצרה וללא עלות עם מתאמת טיפול – למי שמבקש כיוון ראשוני בלבד.
ממוקדת, דיסקרטית, ועם כיוון ברור להמשך. 140 ש"ח .
איך קשיי שינה תורמים לדיכאון?
עייפות מופרזת מתבטאת בישנוניות בשעות היום, מה שיכול להשפיע משמעותית על בריאותנו הנפשית, על היכולת לחשוב בצלילות, לווסת ולשלוט ברגשות, ובעקבות כך לתרום ולהגביר דיכאון.
קושי להירדם ולישון הוא סימפטום שכיח של דיכאון, ואובדן שינה תורם חלקו לשינויים ביוכימיים במוח ובמצב הרוח, בחשיבה וברגשות - שינויים אשר עלולים להסתיים באפיזודה דיכאונית. הפרעות שינה עלולות אף הן להפעיל בעוצמה את תגובות הסטרס שלנו, גורם שיכול אף הוא לתרום להתפתחות דיכאון.
איך דיכאון תורם לקשיי שינה?
מהצד השני, אחד הקריטריונים הכי מוכרים לאבחנה של דיכאון קליני הוא בעיות שינה.
כאשר אדם נאבק בקשיי שינה, אך טבעי לצפות שתסמיני הדיכאון מהם הוא סובל יילכו ויחריפו.
ישנוניות-יתר ודיכאון
זאת ועוד, מכיוון שיש חפיפה בין סימפטומים של הפרעות שינה ודיכאון, לעתים יבוצע אבחון שגוי.
מחקר שבוצע עם מדגם של אוכלוסיית נשים, העלה כי דיכאון הוא גורם שקשור מאוד לתסמונת שנקראת ישנוניות יתר במהלך היום (Excessive Daytime Sleepiness - EDS).
ל-EDS יש השלכות שליליות מובהקות על התפקוד הקוגניטיבי, החברתי וההתנהגותי, עד כדי פגיעה של ממש בחיי העבודה, בזוגיות, בהורות, במשפחה ובמערכות יחסים.
apnea ודיכאון
עוד קשר מעניין בין הפרעת שינה לבין דיכאון, זוהה במחקר שעלה על קשר בין דיכאון קליני לבין דום נשימה חסימתי - (Obstructive sleep apnea (OSA - תסמונת שמתבטאת ביקיצות והתעוררויות מרובות במהלך הלילה, עקב בעיות נשימה בשינה.
אפניאה אמנם אינה מסוכנת באופן ישיר, אולם מחיריה ניכרים היטב.
החוקרים גילו קשר מקביל בין קשיי שינה לדיכאוניות -
-
18% מהמתמודדים עם דיכאון קליני חווים במקביל גם דום נשימה חסימתי
-
17.6% מהלוקים בדום נשימה חסימתי סובלים מדיכאון קליני.
בנוסף, קיימת עדות מחקרית כי מי שאובחנו עם דום נשימה בשינה נוטים להיות בעלי סיכון מוגבר לניסיון התאבדות.
מחקר שנערך בטייוואן ניתח נתונים של 7,095 מבוגרים בני 20 ומעלה שאובחנו עם דום נשימה בשינה בין השנים 1998 ו-2010. אלה הושוו לקבוצה של 28,380 מבוגרים ללא דום נשימה בשינה (Che-Sheng et al, 2023).
החוקרים מצאו שלמבוגרים עם דום נשימה בשינה יש סיכון גבוה פי 4.53 לניסיון התאבדות, מעבר לנתונים דמוגרפיים, הפרעות נפשיות ומחלות נלוות.
למבוגרים עם דום נשימה בשינה היה גם סיכון פי 3.86 לניסיונות התאבדות חוזרים בהשוואה לאלה ללא ההפרעה.
יש כמה הסברים אפשריים לסיכון המוגבר.
למשל, מחקרים מהעבר מראים שאנשים עם דום נשימה בשינה נוטים יותר להנמכה קוגניטיבית, ולאלה עם ליקוי קוגניטיבי יש סיכון גבוה יותר לניסיון התאבדות.
בנוסף, התעוררויות תכופות בלילה כרוכות בפגיעה בבריאות הנפש, שימוש מוגבר בחומרים, תמיכה חברתית מופחתת, תחושות בדידות וירידה בתפקוד הנוירולוגי (ובפרט האונה הפרונטלית).
אינסומניה ודיכאון
גם אינסומניה, הפרעת שינה שמתבטאת בקושי להירדם או לישון ברצף קשורה לדיכאון, כאשר למי שלוקה בה יש סיכוי גבוה פי 10 להיות מאובחן כסובל מדיכאון קליני (MDD) במהלך החיים, בהשוואה למי שמדווחים על שינה טובה.
מעניין להסתכל גם על הקשר הנוירולוגי בין אינסומניה לדיכאון:
מחקר הדמיה שהשווה בין הפעילות המוחית של דיכאוניים הסובלים מנדודי שינה לבין פעילות מוחית של דיכאוניים ללא נדודי שינה מצא כי למשתתפים עם נדודי שינה ודיכאון יש קישוריות תפקודית גבוהה יותר במצב מנוחה באזור הג'ירוס הטמפורלי העליון (superior temporal gyrus region) של המוח, משני צידיו.
איך מטפלים בשילוב בין קשיי שינה לדיכאון?
ישנם מגוון טיפולים פסיכולוגיים ותרופתיים להפרעות שינה ולדיכאון:
טיפול תרופתי
אחד מהם הוא טיפול תרופתי באמצעות מייצבי מצב רוח, כמו קארבאמזפין, תרופה אנטי-אפילפטית שמשמשת גם כמייצב מצב רוח.
תרופות מקבוצת SSRI, כמו פרוזאק, ציפרלקס סרנדה או לוסטרל ונוגדות דיכאון טריציקליות, כמו אלטרול ונורטריפטילין, יכולות לעיתים לעזור.
חשוב לציין כי במקרים של מטופלים עם דום נשימה חסימתי בשינה יירשמו תרופות נוגדות דיכאון רק לעתים רחוקות, שכן הן עלולות להחמיר את בעיות הנשימה.
האם נוגדי דיכאון עוזרים להירדם?
יש מטופלים שנוטלים SSRI מדווחים על שיפור באיכות השינה, לצד שיפור במצב הרוח.
עם זאת, אצל חלק מהמטופלים, תרופות נוגדות דיכאון עלולות דווקא לעכב שינה.
יש רופאים שמשלבים יחד עם טיפול ב- SSRI גם מינון נמוך של נוגדי חרדה.
חובה לשאול את הרופא - לא מנסים לבד!
טיפול CBT
גם טיפול קוגניטיבי-התנהגותי יכול להיות יעיל עבור טיפול קליני משולב לסובלים מדיכאון ומאינסומניה.
CBT נחשב לטיפול קו ראשון, הן עבור דיכאון והן עבור הפרעות שינה.
טיפול עצמי
יש דרכים טבעיות לטיפול עצמי בדיכאון משולב עם נדודי שינה, שמתבטאים בשינוי חיובי בהרגלים ובסגנון החיים.
הנה כמה דוגמאות:
-
צריכת משקאות חמים לפני השינה
-
פעילות גופנית במהלך היום, אך לא בסמוך לשינה
-
נטילת תוספי מלטונין
-
שמירה על טמפרטורה קרירה בחדר השינה
-
הקפדה על החשכה מלאה של החדר
-
שמירה על תזונה בריאה ומאוזנת
-
תרגול מדיטציה ו/או מיינדפולנס
-
הפחתה בצריכת אלכוהול
מחקר שנערך במרפאה לרפואת שינה בבי״ח כרמל מצא גם אפליקציות טיפוליות, המסייעות לתרגול ואימון שינה, יכולות לעזור למטופלים להתמיד בטיפול הרפואי עבור דום נשימה בשינה.
טיפול דיגיטלי זה פותח ע״י dayzz, והיא משמשת אמצעי משלים לתמיכה בטיפול הרפואי המסורתי.
זאת ועוד, מטא־אנליזה עדכני מחזקת את ההמלצה לשלב פעילות גופנית סדירה גם במצבים שבהם אינסומניה כרונית כרוכה בתסמיני דיכאון וחרדה:
בניתוח, שכלל שבעה ניסויים מבוקרים בקרב אנשים עם אינסומניה כרונית, נמצא כי פעילות גופנית מסוגים שונים, ובהם הליכה, אימוני התנגדות, יוגה וטאי צ׳י, תרמה להפחתה מובהקת של תסמיני חרדה ומצב רוח ירוד, ובמקביל נקשרה לשיפור ניכר בחומרת האינסומניה, באיכות השינה הסובייקטיבית ואף לירידה במשך הערות לאחר ההירדמות. עוד נמצא כי היעילות של פעילות גופנית בהפחתת חרדה ודיכאון הייתה דומה לזו של CBT דיגיטלי לאינסומניה, ממצא שמחדד את מקומה של פעילות גופנית כאפשרות טיפולית נגישה, מבוססת ומשלימה (Ferreira et al., 2026).
חשוב לפנות לסיוע רפואי כאשר חווים אפיזודה קשה של דום נשימה בשינה, ולסיוע פסיכולוגי כאשר ניכרים שינויים במצב הרוח או באישיות, לצד תחושות של חוסר אונים או חוסר תקווה.
אם עולות מחשבות אובדניות, או כוונה של פגיעה עצמית, חשוב לפנות מיידית לעזרה מקצועית.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
מקורות:
Chu, C.-S., Huang, K.-L., Bai, Y.-M., Su, T.-P., Tsai, S.-J., Chen, T.-J., Hsu, J.-W., Liang, C.-S., & Chen, M.-H. (2023). Risk of suicide after a diagnosis of sleep apnea: A nationwide longitudinal study. Journal of Psychiatric Research, In Press. https://doi.org/10.1016/j.jpsychires.2023.03.028
Dinges DF, Pack F, Williams K, Gillen KA, Powell JW, Ott GE, Aptowicz C, Pack AI. Cumulative sleepiness, mood disturbance, and psychomotor vigilance performance decrements during a week of sleep restricted to 4-5 hours per night. Sleep. 1997 Apr;20(4):267-77. PMID: 9231952.
Fang, H., Tu, S., Sheng, J., & Shao, A. (2019). Depression in sleep disturbance: A review on a bidirectional relationship, mechanisms and treatment. Journal of cellular and molecular medicine, 23(4), 2324–2332. https://doi.org/10.1111/jcmm.14170
Ferreira, D. P., Passos, G. S., Youngstedt, S. D., & Santana, M. G. (2026). Effects of exercise on anxiety and depression in patients with insomnia: A systematic review and meta-analysis. Physiology & Behavior, 306, Article 115225. https://doi.org/10.1016/j.physbeh.2026.115225
Jehan, S., Auguste, E., Pandi-Perumal, S. R., Kalinowski, J., Myers, A. K., Zizi, F., Rajanna, M. G., Jean-Louis, G., & McFarlane, S. I. (2017). Depression, Obstructive Sleep Apnea and Psychosocial Health. Sleep medicine and disorders : international journal, 1(3), 00012.
Ye, Y., Wang, C., Lan, X., Li, W., Fu, L., Zhang, F., Liu, H., Zhang, Z., Wu, K., Zhou, Y., & Ning, Y. (2023). Abnormal amygdala functional connectivity in MDD patients with insomnia complaints. Psychiatry Research: Neuroimaging, 328, 111578.
https://www.sleepfoundation.org/articles/depression-and-sleep
30 שאלות ותשובות, מיתוסים ועובדות מבוססות על דיכאון
שאלות ותשובות על דיכאון
בואו נדבר על עובדות ומיתוסים נפוצים אודות דיכאון, הפרעה נפוצה יסבול במהלך חייו 1 מכל 6 ישראלים, בממוצע.
האם דיכאון יכול לקרות לכל אחד?
סטודנט או עובדת היי-טק, אדם מוחצן או ביישן - כל בן ובת אנוש עלולים לפתח דיכאון.
למרות שההפרעה נפוצה בשיעור כפול אצל נשים, סביר שהנתון הסטטיסטי הזה מוטה על ידי העובדה שנשים נוטות יותר לחפש עזרה נפשית בהשוואה לגברים.
דיכאון יאובחן לרוב בגיל ההתבגרות או בבגרות המוקדמת, כלומר במהלך שנות העשרים, אבל הוא יכול לפרוץ בכל גיל, למשל בגיל השלישי.
חווית חיים קשה כמו אובדן של אדם יקר, עלולה לקדם הופעה של דיכאון, בעיקר בקרב בעלי נטיה להפרעה, אך היא יכולה גם לצוץ ״משום מקום״.
מה ההבדל בין דיכאון לבין עצב קשה?
דיכאון שונה בעצמתו ובחומרתו מעצבות חולפת, קשה ככל שתהיה (כמו למשל באבל נורמלי או בפרידה זוגית).
בניגוד לעצב, דיכאון הוא מצב רפואי-פסיכיאטרי קשה.
קיימות עדויות מחקריות, ביולוגיות, גנטיות והורמונליות, שמבחינות בין דיכאון לבין מצבים נורמטיביים, ביניהן תפקוד אבנורמלי של אזורים מוחיים שאחראים על ויסות מצב הרוח.
כמה זמן נמשך טיפול פסיכולוגי בדיכאון עד שרואים שיפור?
לטיפול פסיכולוגי בדיכאון אין משך קבוע, אבל מחקרים כן מראים מגמות ברורות:
רוב השיפור מתרחש בשלבים המוקדמים של הטיפול, כאשר ההתקדמות מאטה בהמשך.
המינון האופטימלי המומלץ של פסיכתרפיה הוא בין 12 ל-16 מפגשים, שבהם לפחות 50% מהמטופלים מגיבים לטיפול. תדירות המפגשים משפיעה גם היא על התוצאות, כאשר פגישות פעמיים בשבוע מניבות תוצאות טובות יותר מפגישה שבועית אחת. חשוב לציין שטיפולים בתדירות נמוכה מפעם בשבוע נמצאו כפחות יעילים.
חשוב לזכור שכל מקרה הוא ייחודי, וקצב ההתקדמות עשוי להשתנות בין מטופלים שונים.
האם טיפול תרופתי בדיכאון נמשך כל החיים?
במרבית המקרים לא.
טיפול תרופתי נגד דיכאון עשוי להיות יעיל מאוד בהתמודדות עם סוגים מסוימים של דיכאון, אך הוא רק אמצעי קליני אחד למלחמה בהפרעה. הרופא, או איש המקצוע המוסמך שמטפל בך, עשוי להמליץ על דרכי טיפול אחרות, במקביל, או בנפרד. מחקרים הראו כי טיפול בשיחות, פסיכותרפיה, יעיל לפחות כמו תרופות נוגדות דיכאון במקרים של דיכאון קל עד בינוני.ֿ
מהי הפרוגנוזה של דיכאון?
הפרוגנוזה של דיכאון קשורה בדרך כלל בנוכחותם של טריגרים.
כאשר ההפרעה מופיעה באופן ספונטני לחלוטין, הפרוגנוזה בדרך כלל טובה יותר.
מצד שני, כאשר היא קשורה לזרז כלשהו או לתכונות אישיות של המטופל, קיים סיכון גבוה יותר להתפתחות של דיכאון כרוני.
האם דיכאון עלול לגרום להפלה?
בספרות המקצועית פורסמו כמה מחקרים שבחנו את הקשר האפשרי בין דיכאון של האם ההרה לבין הפלה.
רוב המחקרים לא הצליחו לבסס קשר סטטיסטי בין דיכאון לבין הפלות, אולם על פי החשד, השניים קשורים זה בזה.
רופאים ופסיכולוגים רפואיים סבורים כיום כי ללחץ נפשי יש תפקיד מסוים וכי במצבי קיצון הוא עשוי להוות גורם אפשרי להפלה.
האם דיכאון הוא גנטי?
לדיכאון יש רכיב גנטי ותורשתי מסוים. מבחינה סטטיסטית, בקרב גברים ונשים עם רקע והיסטוריה משפחתית של הפרעות דיכאון קיימת הסתברות גבוהה יותר ללקות בהפרעה, בהשוואה לאוכלוסיה ללא דיכאון במשפחה, ועדיין, רוב הסיכויים שלא תפרוץ אצלם ההפרעה.
במילים אחרות, כדאי למי שיודע על נטיה משפחתית להפרעות דיכאון לפתח מודעות להפרעות מצב-רוח, לעמוד על המשמר, לזהות תסמינים מוקדמים של דיכדוך ודיכאוניות ולפעול מולם טיפולית במהירות וביעילות. יחד עם זאת, רקע משפחתי של דיכאון אינו מהווה גזירת גורל ולא מבטיח העברה בין-דורית של ההפרעה.
מהי שכיחות הדיכאון בעולם?
מעל ל-10% מהאוכלוסייה בעולם יסבלו מדיכאון לפחות למשך תקופה אחת במהלך חייהם.
הכוונה כמובן לאפיזודה דיכאונית ממשית ולא למצב רוח ירוד רגעי.
מדובר בנתון מטלטל, כיוון והוא מתאר אחוז ניכר מהאוכלוסיה, ומלמד כי דיכאון שכיח יותר מכל הפרעה רגשית אחרת.
איך דיכאון משפיע על המוח?
המוח של אדם בדיכאון נראה אחרת.
חלק מהמאובחנים עם דיכאון מאג'ורי חווים שינויים מוחיים שניתן לראות בבירור בבדיקות הדמייה מוחית כמו MRI, כך נמצא לפי סקירה שפורסמה בדצמבר 2019 בכתב עת Translational Psychiatry והעריכה מספר מחקרים בתחום שהשתמשו בסריקות MRI לאבחן וטיפול דיכאון מאג'ורי.
דיכאון קשור בחוסר איזון ביוכימי במוח האדם, ובמיוחד במוליכים העצביים סרוטונין, דופמין ונוראדרנלין. לדיכאון יש הן בסיס פיזיולוגי והן בסיס נפשי. אנשים שמתמודדים עם דיכאון קליני, נחשפים בקביעות ולטווח הארוך לרמות גבוהות גבוהות של קורטיזול, הורמון הלחץ.
בנוסף, דיכאון מאט ייצור מחודש של נוירונים ותורם להתכווצות נוירונים קיימים בהיפוקמפוס ובקורטקס הפרה-פרונטלי. תהליכים אלו מובילים לבעיות זיכרון ולהנמכה קוגניטיבית.
האם דיכאון כואב?
כן, דיכאון גורם לכאב פיזי.
אנשים רבים הסובלים מדיכאון מדווחים על מכאובים פיזיים, כדוגמת כאבי שרירים, כאבי ראש, דקירות בחזה, כאבי בטן. מדובר באחד מתסמיניו של הדיכאון, מכאובים נפשיים חסרי בסיס פיזיולוגי.
האם קיים קשר בין דיכאון לבין טמפרטורת הגוף?
כן. מחקר חדש מלמד שלדיכאוניים יש מערכת ויסות טמפרטורה שנוטה יותר לכיוון הצונן - לכן לחשיפה לחום (היפרתרמיה) עשויה להיות השפעה מיטיבה.
באיזה גיל שיעור הדיכאון הגבוה ביותר?
בארה״ב, מבחינה סטטיסטית, נשים בגיל העמידה סובלות משיעור הדיכאון הגבוה ביותר ביחס לאוכלוסיה הכללית. ואכן, טווח הגיל בו דיכאון הכי שכיח בקרב נשים הוא 40 עד 59. שיעורי הדיכאון הנמוכים ביותר נצפים בקרב מתבגרים בטווח הגיל 12-17 ואצל גברים מעל גיל 60.
האם דיכאון מתבטא תמיד בעצבות או בפסימיות?
לא בהכרח. לעיתים, תחושת "אלחוש", תשישות נפשית, ריקנות, מבטאים דיכאון לכל דבר ואף מאוד מאפיינים אותו. למרות שהנטיה היא לחשוב על אנשים דיכאוניים כעצובים מאוד, תסמינים דיכאוניים אינם תמיד גלויים לעין. יש אנשים החיים את חייהם בניסיון מתמיד להסתיר את חווית הדיכאון.. יש להם לא מעט תסמינים שעשויים להעיד על דיכאון מוסתר / סמוי: כאשר אדם לא מסוגל לישון, או לחלופין ישן כל היום, אם הוא אפאתי, ריקני ומנותק, יתכן שהוא נאבק בסתר בדיכאון. אכילת יתר ושתייה מוגזמת של אלכוהול מהווים אף הם סימנים מחשידים לקיום חוויה דיכאונית.
האם דיכאוניים הם יותר פרפקציוניסטיים?
גישה מחשבתית של ״הכל או כלום״ וציפיות לא-ריאליות מעצמנו קשורות היטב לדיכאון. המחשבה שאחרים יאהבו ויקבלו אותנו רק אם נהיה מושלמים אופיינית לפרפקציוניזם הכרוך בדיכאון. הפרפקציוניסט מתקשה לקבל בסלחנות טעויות ונאבק להתמודד בכוחות עצמו עם תחושות אשמה ופחד מכישלון. ברמות מסוימות עלול פרפקציוניזם לתרום גם להפרעה אובססיבית-קומפולסיבית.
האם נשים מאובחנות בדיכאון יותר מגברים?
לכאורה כן, אולם מחקרים עדכניים מראים שגברים מבטאים את הדיכאון באופנים אחרים, שגורמים לאבחנה להיראות אחרת.
למשל, גברים הסובלים מדיכאון לעיתים פונים לשימוש באלכוהול ובסמים, או לשימוש באלימות, והאבחנה שהם מקבלים היא התמכרות.
במצבים רבים לא מאובחן הבסיס להתמכרות ובמקרים רבים הוא בעצם דיכאון.
במידה והמחקרים הללו צודקים, לא נכון יהיה לטעון כי נשים סובלות מדיכאון יותר מגברים, אלא מבטאות אותו בדרכים שונות. למשל, בקרב נשים, חרדה נפוצה פי שתיים מגברים.
האם דיכאוניים חולמים יותר?
כן. דיכאוניים חולמים פי 3 מאנשים ללא דיכאון.
הסובלים מדיכאון חולמים יותר מאחר והם חווים עוררות רגשית גבוהה יותר שצריכה "להישטף" במהלך החלימה.
דיכאון גורם ונגרם על ידי הסתכלות מופרזת פנימית (אינטרוספקציה), שמעוררת רומינציות, שגורמות בתורן לדאגה בלתי נגמרת ולתחושות שליליות רבות.
מה זה ריאליזם דיכאוני?
דיכאון עשוי להופיע עם תפיסה ריאלית יותר של המציאות, ששונה מזו של אנשים שאינם מדוכאים.
האחרונים מחזיקים בדרך כלל בתפיסה יותר אופטימית, ובציפיות שלאו דווקא מעוגנות במציאות.
פסיכולוגים קוראים לתופעה זו "ריאליזם דיכאוני".
לעיתים יותר קשה להסתיר ריאליזם דיכאוני, כי השינויים ההתנהגותיים מינוריים והאדם עשוי שלא לתפוס אותם כ"דיכאוניים" דיים.
מהו דיכאון עמיד לטיפול?
אנשים שסובלים מדיכאון עמיד לטיפול עלולים לאבד תקווה בגלל חוסר היעילות של הטיפולים הרבים שניסו.
עם זאת, לטיפולים אלו יש בכל זאת תועלת, מאחר ואיזון באמצעות הטיפול התרופתי הנכון כרוך בניסוי ותעייה ובתהליך אלימינציה.
ברמת ההתאמה האישית כל ״ניסיון כושל" הוא צעד נוסף בדרך למציאת הטיפול המדויק והמותאם אישית בדיכאון.
הכי חשוב לא לוותר, לא להתפשר ולא להזניח את הטיפול בסימפטומים הדיכאוניים, שכן ככל שהסימפטומים נשארים זמן רב יותר כך הדיכאון קשה יותר לטיפול.
האם דיכאון הוא גנטי?
בדומה לכל הפרעות מצב הרוח וההפרעות הנפשיות, יש קשר בין גנטיקה לדיכאון.
אדם שבעברו המשפחתי יש דיכאון קליני או אפיזודות דיכאוניות, מועד יותר לסבול מדיכאון בעצמו.
עם זאת, גם אנשים חסרי עבר משפחתי של דיכאון נמצאים בסיכון מסוים ובאחוזים גבוהים יחסית ילקו בדיכאון.
זאת ועוד, ל-50% מהמתמודדים עם הפרעה דו-קוטבית יש הורים עם היסטוריה של דיכאון, כאשר במידה ואחד מההורים מתמודד עם הפרעה ביפולרית, יש סיכוי של 25% שילדם יפתח את ההפרעה.
בעוד שאם שני ההורים מתמודדים עם הפרעה ביפולרית הם יורישו לילדם סיכוי של 50-75% לפתחה.
אחים של מתמודד עם הפרעה ביפולרית הם בעלי סיכוי גבוה פי 8-18 לפתח את ההפרעה, וסיכוי גבוה פי 2-10 לפתח דיכאון עמוק. ראייה נוספת שמאוששת את הקשר הגנטי היא העובדה שבקרב תאומים זהים - שהם בעלי אותו רצף DNA - אם אחד מהשניים יפתח דיכאון קליני קיים סיכוי של 76% שגם אחיו ילך בעקבותיו, וסיכוי של 67% אם התאומים גדלו בנפרד.
באילו מדינות דיכאון שכיח יותר?
דיכאון נפוץ הרבה יותר בעולם המערבי, ולא במדינות עניות ומתפתחות.
הנתון לכאורה מפתיע, כיוון שאנו בטוחים שהחיים המערביים שלנו טובים ומאושרים הרבה יותר מהחיים במדינות עניות יותר ומפותחות פחות.
ניכר כי דווקא הקדמה מביאה עימה גם השלכות נפשיות שליליות.
האם קיים קשר בין צבע עור לדיכאון?
מחקרים בארה״ב מראים ששיעור הדיכאון בקרב שחורים דומים ואפילו קצת נמוכים יותר מאלו של לבנים.
עם זאת, מחקרים שבוחנים את מהלך ההפרעה מגלים שכאשר שחורים מפתחים דיכאון, האפיזודה נמשכת זמן רב יותר בממוצע והם נוטים להתמודד עם תחלואה נלווית, כמו התמכרות, הפרעת דחק פוסט-טראומטית (PTSD) והפרעת חרדה כללית (GAD).
גם גזענות וסטיגמה בתוך מקצועות בריאות הנפש נוטות להעצים את השפעות הדיכאון באוכלוסיה השחורה.
למשל, רופאים מאבחנים ומטפלים בשיעורי טיפול נמוכים יותר עבור שחורים עם דיכאון בהשוואה לבני גילם הלבנים.
ההבדלים ניכרים גם בנושא האובדנות, שקשורה ישירות לדיכאון:
בשנים האחרונות קיימת עליה בשיעור ההתאבדויות בקרב אמריקאים שחורים.
למשל, תלמידי תיכון שחורים מדווחים על מחשבות אובדניות בשיעור של 9.8% לעומת 6.1% בקרב תלמידים לבנים. ובעוד שניסיונות ההתאבדות פחתו בקרב בני נוער לבנים בין השנים 1991 ל-2017, הם עלו ב- 73% באותה תקופה בקרב בני נוער שחורים.
איך דיכאון קשור להתמכרויות?
המתמודדים והמתמודדות עם דיכאון קליני נוטים להתמודד עם הפרעות נפשיות נוספות, מה שנקרא תחלואה נלווית.
אחד הסיווגים הפסיכיאטריים הנפוצים ביותר לתחלואה נלווית של דיכאון הוא התמכרויות והתנהגויות מתמכרות - אלכוהול, עישון, קנאביס, הימורים, קניות, אכילת יתר ועוד. כל אלה נחשבות לדרכי התמודדות לא יעילות עם הסבל העצום וחוסר האונים שטומנת בחובה ההפרעה.
מטבע הדברים, דרך התמודדות זו רק מעמיקה ומחמירה את הדיכאון.
בטיפול פסיכולוגי בדיכאון קליני ניגשים תחילה להפחתת התסמינים הדיכאוניים כמטרה ראשונה, כאשר גמילה מהתמכרויות מהווה אתגר טיפולי שניוני.
לצד הדיכאון מופיעה לעיתים קרובות גם חרדה. אנשים רבים הסובלים מהפרעה נפשית אחת, כמו דיכאון, עלולים לחוות גם הפרעה אחרת כמו חרדה או הפרעת קשב וריכוז. חרדה יכולה להיות מתישה באותה מידה כמו דיכאון, אך ייתכן שאנשים חיים איתה כל כך הרבה זמן, שהם לא קולטים שהם בעצם חווים חרדה.
האם דיכאון יכול לחזור?
הידרדרות והישנות של דיכאון הן תופעות נפוצות, אשר נושאות עימן מחיר אישי וחברתי כבד.
הסיכוי להישנות של אפיזודות דיכאוניות עולה על 80%, כך שלמעשה דיכאון הוא מחלה כרונית אשר נמשכת לאורך מהלך החיים.
אדם שמתמודד עם דיכאון יעבור בחייו בממוצע 4 אפיזודות דיכאוניות משמעותיות, של 20 שבועות כל אחת. אספקט זה של דיכאון מציב אתגר מיוחד בפני פסיכולוגים וחוקרים: למרות תשומת הלב הרבה שקיבל השלב האקוטי של דיכאון, ישנו חוסר בידע מחקרי לגבי פסיכותרפיות בשני השלבים המתקדמים, הכרוניים של ההפרעה.
אם אתם נאבקים לקום מהמיטה בבקרים, אם רק המחשבה להתלבש מתישה אתכם, אם אתם נהנים פחות ופחות מבילוי זמן עם חברים ומשפחה או מוצאים את עצמכם אוכלים הרבה יותר או הרבה פחות מהרגיל – ייתכן ואתם לוקים בדיכאון.
איך מאבחנים דיכאון?
כדי לאבחן דיכאון אדם צריך לחוות כמה סימפטומים מובחנים במהלך מרבית שעות היום, כמעט בכל יום, במשך לפחות שבועיים.
אחד מהסימפטומים הללו צריך להיות תחושות תמידיות של עצבות או ריקנות, או אובדן עניין בפעילויות שנחשבו בעבר מהנות, כמו עבודה, תחביבים, מפגש עם חברים או אפילו אכילה וסקס.
כמו כן, יש לחוות לפחות 4 מהסימפטומים הבאים (או 3, במקרה שאדם חווה את שני הסימפטומים הראשונים):
-
שינויים משמעותיים בתיאבון – אובדן משקל או השמנה שאינם קשורים לדיאטה;
-
קושי לישון (אינסומניה) או שינה מופרזת (היפרסומניה);
-
חוסר מנוחה מוגבר (עצבנות פסיכומוטורית) או להפך – תנועה איטית יותר (האטה פסיכומוטורית);
-
תשישות, עייפות, אובדן אנרגיה או הפיכה של משימות פשוטות, כמו מקלחת, לקשות לביצוע;
-
תחושת חוסר ערך או אשמה שאינה הולמת, למשל מחשבות תכופות על טעויות העבר; 6. קושי לחשוב בבהירות, להתרכז או לקחת החלטות;
-
מחשבות חוזרות ונשנות על מוות והתאבדות (עם או ללא תכנית ספציפית) או ניסיון אובדני. חשוב לציין שלצורך אבחנת דיכאון קליני על הסימפטום לגרום למצוקה משמעותית או להפוך את משימות היומיום לקשות הרבה יותר מהרגיל. למשל, אם אדם רגיל לסבול מקשיי שינה, אינסומניה לא תחשב עבורו לסימפטום לאבחנת דיכאון קליני.
איך מאבחנים דיכאון אצל גברים?
באופן כללי, גברים מדברים על רגשותיהם פחות מנשים ולכן לעתים קשה יותר להבחין בנוכחות ההפרעה בחייהם.
יחד עם זאת, קיימים סממנים התנהגותיים בולטים לדיכאון אצל גברים, ביניהם עצבנות, כעס, חוסר מנוחה ואפילו השתלחות אגרסיבית באחרים.
יש גברים שינסו להתמודד עם דיכאון, סמוי או גלוי, דרך התנהגות פזיזה, שתיית אלכוהול מופרזת ו/או שימוש בסמים.
מיתוסים ומציאות
מיתוס: דיכאון הוא חלק טבעי מתהליך ההזדקנות
לא נכון.
מרבית האנשים צולחים את אתגרי ההזדקנות מבלי להתמודד עם פריצה של דיכאון קליני, אך כאשר זה בכל זאת קורה – ההפרעה עלולה שלא להיות מאובחנת, וזה חבל.
אנשים בגיל הזיקנה נוטים לעיתים להצניע את עצבותם ולהפגין סימפטומים אחרים:
האוכל אינו טעים להם כפי שהיה בעבר, מכאובים גופניים מתגברים ודפוסי השינה מקשים על החיים.
יש כאן תהליך שרשרת:
בעיות רפואיות עלולות להוות טריגר לדיכאון אצל בני הגיל השלישי, והדיכאון בתורו עלול להאט תהליכי החלמה מדום לב או מניתוח כירורגי.
מיתוס: ״לדבר על זה״ רק יחמיר את הדיכאון
לא נכון.
בעבר היה נהוג לייעץ לבני משפחה וחברים של אנשים דיכאוניים שלא לדבר על בעיותיהם ופשוט לתת להן לחלוף באופן ספונטני.
היום ישנן ראיות לכך ששיח מודרך על ידי איש מקצוע עשוי לשפר את המצב. סוגים שונים של פסיכותרפיה יכולים לסייע לטיפול בדיכאון באמצעות התמודדות עם דפוסי חשיבה שליליים, רגשות לא מודעים או בעיות במערכות יחסים.
מיתוס: בני נוער עצובים מטבעם
גם לא נכון.
למרות שבני נוער רבים נוטים באופן טבעי למצבי רוח ולעגמומיות, עצבות או עצבנות מתמשכים אינם נורמליים או טבעיים עבורם.
עצבות שנמשכת יותר משבועיים היא סממן לדיכאון אצל מתבגרים, המתפתח אצל 1 מכל 11 בני נוער. סימנים נוספים שכדאי לשים אליהם לב: עצבות מתמשכת גם בנוכחות חברים, אובדן הנאה מפעילויות אהובות או צניחה פתאומית בציונים.
מיתוס: קשה לטפל בדיכאון
לא נכון, או לפחות לא מדויק.
למרות שטיפול בדיכאון יכול להיות מאתגר ומתמשך, מרבית המתמודדים שייפנו לטיפול מקצועי בדיכאון אכן ירגישו טוב יותר.
למשל, במחקר נרחב שערך המכון הלאומי לבריאות הנפש בארה״ב נמצא כי יותר מ-70% מהחולים שנטלו תרופות נגד דיכאון השתחררו לחלוטין מהסימפטומים, גם אם נדרשה החלפת תרופה אחרי שהראשונה לא עבדה ביעילות.
בדרך כלל הטיפול הנכון ביותר בדיכאון יהיה שילוב של תרופות יחד טיפול בשיחות (פסיכותרפיה).
עבור דיכאון קל עד בינוני, טיפול ושינויים באורח החיים נחשבים ל"קו ראשון".
עבור דיכאון בינוני עד חמור, שילוב של טיפול ותרופות נמצא מועיל לעתים קרובות.
לעתים תרופות נוגדות דיכאון ישמשו תחילה כאמצעי להפחתת התסמינים הדיכאוניים. לצידן תשולב פסיכותרפיה, כמו טיפול קוגנטיבי התנהגותי בדיכאון.
הפסיכיאטר יחליט על היעילות של שילוב אסטרטגיות טיפול נוספות, כמו טיפול בגרייה מגנטית למוח או ECT.
מיתוס: אנשים מדוכאים בוכים הרבה
בכי אינו סימן הכרחי לדיכאון.
יש מתמודדים שלא רק שאינם בוכים, אלא אפילו אינם מפגינים עצב נראה לעין.
לרוב, מדובר באנשים שהם מראש סגורים יותר רגשית ורואים בבכי, או בפורקן רגשי, אמצעי לא יעיל ואפילו לא לגיטימי.
חשוב לציין שבאותה מידה, היעדר בכי אינו מעיד על מצב רגשי תקין, בדיוק כפי שעיבוד אבל תקין אינו מחייב בכי.
מיתוס: דיכאון נובע מרחמים עצמיים
אוהו, זה לגמרי מיתוס...
מי שלוקה בדיכאון קליני הוא לא עצלן, לא ״בכיין״ ולא מישהו שמרחם על עצמו.
המתמודד אינו יכול פשוט לנצח את הדיכאון באמצעות כוח הרצון - דיכאון הוא מחלה לכל דבר, הנובעת משינויים במוח ולכן בדרך כלל יושג שיפור רק באמצעות טיפול נכון.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
לקוחות ועמיתים על מטפלי/ות מכון טמיר
המלצות קריאה נוספות על דיכאון
מקורות:
Canadian Network for Mood and Anxiety Treatments (CANMAT), Lam, R. W., Kennedy, S. H., Adams, C., Bahji, A., Beaulieu, S., Bhat, V., Blier, P., Blumberger, D. M., Brietzke, E., Chakrabarty, T., Do, A., Frey, B. N., Giacobbe, P., Gratzer, D., Grigoriadis, S., Habert, J., Husain, M. I., Ismail, Z., McGirr, A., McIntyre, R. S., Michalak, E. E., Müller, D. J., Parikh, S. V., Quilty, L. S., Ravindran, A. V., Ravindran, N., Renaud, J., Rosenblat, J. D., Samaan, Z., Saraf, G., Schade, K., Schaffer, A., Sinyor, M., Soares, C. N., Swainson, J., Taylor, V. H., Tourjman, S. V., Uher, R., van Ameringen, M., Vazquez, G., Vigod, S., Voineskos, D., Yatham, L. N., & Milev, R. V. (2024). CANMAT 2023 update on clinical guidelines for management of major depressive disorder in adults. The Canadian Journal of Psychiatry, 1-47. https://doi.org/10.1177/07067437241245384
Afshar, H., et al (2011). Positive and negative perfectionism and their relationship with anxiety and depression in Iranian school students. Journal of Research in Medical Sciences : The Official Journal of Isfahan University of Medical Sciences, 16(1), 79–86
Albert, P. R. (2015). Why is depression more prevalent in women? Journal of Psychiatry & Neuroscience : JPN, 40(4), 219–221
Albert, P. R., & Benkelfat, C. (2013). The neurobiology of depression—revisiting the serotonin hypothesis. II. Genetic, epigenetic and clinical studies. Philosophical Transactions of the Royal Society B: Biological Sciences, 368(1615), 20120535
Allan LG, Siegel S, Hannah S. (2007). The sad truth about depressive realism. Quarterly Journal of Experimental Psychology. Mar;60(3):482-95
Burcusa, S. L., & Iacono, W. G. (2007). Risk for Recurrence in Depression. Clinical Psychology Review, 27(8), 959–985
Dunn, E. C., Brown, R. C., Dai, Y., Rosand, J., Nugent, N. R., Amstadter, A. B., & Smoller, J. W. (2015). Genetic determinants of depression: Recent findings and future directions. Harvard Review of Psychiatry, 23(1), 1–18
Janssen CW, Lowry CA, Mehl MR, et al. Whole-Body Hyperthermia for the Treatment of Major Depressive DisorderA Randomized Clinical Trial. JAMA Psychiatry. 2016;73(8):789–795
Kessler, R. C., & Bromet, E. J. (2013). The epidemiology of depression across cultures. Annual Review of Public Health, 34, 119–138
Kleiber, B., Jain, S., & Trivedi, M. H. (2005). Depression and Pain: Implications for Symptomatic Presentation and Pharmacological Treatments. Psychiatry (Edgmont), 2(5), 12–18
Moncrieff, J. (2015). Empirically derived criteria cast doubt on the clinical significance of antidepressant-placebo differences. Contemporary Clinical Trials Volume 43, July 2015, Pages 60-62
National Research Council (US) and Institute of Medicine (US) Committee on Depression, Parenting Practices, and the Healthy Development of Children; England MJ, Sim LJ, editors. Depression in Parents, Parenting, and Children: Opportunities to Improve Identification, Treatment, and Prevention. Washington (DC): National Academies Press (US); 2009. 3, The Etiology of Depression
Nierenberg AA, Amsterdam JD. Treatment-resistant depression: definition and treatment approaches. J Clin Psychiatry 1990 Jun; 51 Suppl.: 39–47
Rosenblat, J. D., Kakar, R., & McIntyre, R. S. (2016). The Cognitive Effects of Antidepressants in Major Depressive Disorder: A Systematic Review and Meta-Analysis of Randomized Clinical Trials. International Journal of Neuropsychopharmacology, 19(2), pyv082
Quello, S. B., Brady, K. T., & Sonne, S. C. (2005). Mood Disorders and Substance Use Disorder: A Complex Comorbidity. Science & Practice Perspectives, 3(1), 13–21
Thase, M. E. (2006). Depression and sleep: pathophysiology and treatment. Dialogues in Clinical Neuroscience, 8(2), 217–226
https://sohe.wisc.edu/staff/charles-l-raison-md/
מהי אישיות קורבנית? | מנטליות, סימנים ודרכי טיפול
יש בעייתיות בהגדרה של אדם כבעל אישיות קורבנית.
הסיכון הוא בשיפוטיות-יתר, בעיקר כאשר מי שקורא את השורות הללו מואשם בהיותו תוקפן או מקרבן.
זה לא אומר שאתם באמת כאלה (מי אנחנו שנגיד) אבל כן חשוב להקדים ולומר - מה שנכתב כאן נועד לעזור למי שמתמודד עם נטייה לראות עצמו קורבן חזרתי ולא כאמצעי שמשרת את הוכחת הטיעונים כלפיו.
כלומר לא לעניין לשלוח קישור עם המאמר הזה לבן/בת זוג פגיע ולהשתמש בטקסט כאמצעי להוכיח את העמדה הביקורתית כלפיו.
אם אתם רוצים לראות כמה התמונה מורכבת, יש באתר זה הרבה חומרים על דמותו של התוקפן, הדמות שמנציחה את הזהות הקורבנית של הנפגע, כמו הנרקיסיסט, המקיאווליסט או הפסיכופט.
לבסוף, כמו המונח אישיות מתמכרת, גם המונח אישיות קורבנית הוא עממי, לא פסיכיאטרי.
בעבר הרחוק הייתה ב-DSM הפרעה שנקראה הפרעת אישיות מזוכיסטית, אבל היא נמחקה בהמשך וטוב שכך.
יופי, הבהרנו, נתקדם.
אנשים עם אישיות קורבנית מאשימים אחרים באופן קבוע באירועים שליליים בחייהם.
אדם שחי במקום קורבני סבור שדברים שקורים לו הם אשמתו של מישהו או משהו אחר – בן או בת זוג, בן משפחה, קולגה, חבר, או פשוט דרכו של עולם״.
הוא מרבה להתלונן על דברים רעים שקורים בחייו ונמנע מלקיחת אחריות אישית, תוך יציאה מנקודת הנחה כי הנסיבות אינן בשליטתו.
קורבניות יכולה להפוך לחלק מזהותו של אדם, סוג של משקפיים דרכם הוא מבין את העולם הבינאישי.
אדם לומד לרחם על עצמו ולהפנות אצבע מאשימה החוצה בתוך הקשר נלמד, לא ״סתם כי בא לו להתקרבן״. לעתים קרובות מדובר בהגנת אופי, דפוס נוקשה שנוצר כאמצעי הישרדותי לשמירה על העצמיות בנסיבות חיים קשות.
אף אחד לא נולד קורבן.
מדובר בהתנהגות נלמדת שניתן לשנותה, הגנה שהייתה נכונה ויעילה לשעתה, אך הפכה בחלוף השנים לאבן נגף שמחבלת במערכות יחסים וביכולת הספונטנית להתפתח בחיים.
סימנים לדפוס חשיבה קורבני
סביר ונורמלי שלא נהיה מרוצים מהיבטים כאלה ואחרים בחיינו, אבל חשוב להסתכל על התמונה הרחבה כדי לראות מה שלנו ומה לא שלנו.
יש כמה סימנים שיכולים לתת כיוון לגבי אישיות קורבנית:
-
האשמת אחרים במצב הקיים, לעתים תוך הפגנת ״קורבנות תוקפנית״.
-
נטייה למיקוד שליטה חיצוני.
-
חוסר אונים והרמת ידיים מול אתגרים.
-
תחושת תקיעות כרונית.
-
עלבון והתגוננות תמידיים מול משוב שהכוונה מאחוריו טובה.
-
עיסוק ברחמים עצמיים כאמצעי שמאפשר הקלה.
-
היאחזות בזיכרונות כואבים בחיים, קושי לסלוח ומשאלות נקמה.
-
קושי ברפלקציה (יכולת התבוננות פנימה).
-
קושי רציני וקבוע בניהול שינויים.
אישיות קורבנית אינה תסביך הקדוש המעונה
האישיות הקורבנית והמתמודדים עם תסביך הקדוש המעונה חולקים מניעים, התנהגויות ומצבים משותפים.
לפעמים נוטים להתבלבל בין השניים אבל אלה אך למרות הדמיון הן שונות זו מזו.
בשניהם מתקיימת תוקפנות המבטאת עצמה כקורבנות.
קשר בין תחושת קורבניות לבין התפתחות של ויג'לנטיזם (vigilantism)
מחקר מעניין זיהה קשר בין חוויה קורבנית לבין אנשים ויג'לנטים, כלומר אזרחים שלוקחים את החוק לידיים ומענישים "את מי שצריך" מבלי שניתנה להם סמכות רשמית.
על המרקע אלה דמויות כמו בטמן, דקסטר ועוד, אבל זה יכול גם להיות פשוט מישהו שמתערב בסכסוכים או מעניש מי שהוא סבור שעשו עוול.
במחקר נבדק אם אנשים שתכופות חשים שהם נפגעים ביחסים עם אחרים יותר נוטים לפתח זהות של ויג'ילנטי. כלומר, הם תמיד על המשמר, מחפשים סימנים לעבירות ורוצים לענוש את מי שעבר על החוק או עשה משהו לא בסדר לדעתם.
החוקרים קיימו סדרה של ארבעה ניסויים שבדקו את הקשר הזה. הם שאלו משתתפים מה הם היו עושים במצבים היפותטיים בהם נעשה עוול חברתי או הפרות של נורמות מוסריות, כמו למשל איש אקדמיה שהואשם בהתנהגות לא הולמת, או אי שמירה על הנחיות בזמן הקורונה.
התוצאות הראו שיש קשר בין תחושת קורבנות אישית לבין הנטייה לקבל על עצמך זהות של ויג'ילנטי:
אנשים שמזדהים עם דמות הקורבן נוטים להיות פעילים יותר בחיפוש אחר עוולות.
מעניין לחשוב על הדרך בה תחושת קורבנות משפיעה על התנהגות ועל האופן שבו בני אדם מתמודדים עם עוולות שהם חשים שנעשו להם או לאחרים.
למה להיות קורבן?
יש כמה יתרונות, לא מודעים ברובם, לאימוץ דפוס חשיבה קורבני:
חופש מנטילת אחריות
נטילת אחריות על החיים פירושה לשבת במושב הנהג. הדבר עשוי להיראות מפחיד למישהו בעל אישיות קורבנית, כי הדבר יחייב אותו להודות שחייו אינם רק תוצאה של פעולות של אחרים. לקיחת אחריות מנפצת את בועת המגן של הקורבניות.
רווח משני
יש בעיות שמתמידות ומונצחות בגלל היתרונות המוגשים בצדם.
אמפתיה, תשומת לב, דאגה והקשבה הן דוגמאות נפוצות לרווח משני. אדם עם אישיות קורבנית עשוי שלא להיות מודע לכך שהוא נהנה מהרווחים הללו, מה שמתגלה הרבה פעמים בטיפול פסיכולוגי טוב.
מחקרים בפסיכולוגיה חברתית מתחילים לבחון את הרווח המשני של נטיות קורבניות ביחסים בין-קבוצות, באמצעות המונח תחרות על קורבניות.
הביטויים של קורבניות כמשאב מבוקש, עליו מתחרות קבוצות גדולות, מופיעים לעיתים קרובות במשברים גאו-פוליטיים, ביחסים בינלאומיים ובפוליטיקה תוך מדינתית (Armaly and Enders, 2021).
טראומה
לרוב, אנשים עם אישיות קורבנית סבלו מטראומה התייחסותית מתמשכת או מציאות התפתחותית בלתי נסבלת.
לכן, הם מפתחים השקפת חיים שלילית שבמסגרתה הם מרגישים שאין להם שליטה על מה שקורה להם.
מכיוון שהם חושבים שרוב הדברים ךא באשמתם, יש להם מעט תחושת אחריות על חייהם והדברים פשוט קורים להם.
לעתים קרובות יש להם רשימה מוכנה של סיבות שמסבירות מדוע כל מאמץ לסייע לא יסתייע, ביטוי של חזרה כפייתית שתוקע אותם במקום.
הימנעות מלקיחת סיכונים
האשמת אחרים היא רכיב מפתח באישיות קורבנית.
מצב קבוע כזה מבטיח הימנעות מפחד מכישלון, לקיחת סיכונים ותחושת הפסד.
ואכן, מחקר ישראלי זיהה קשר בין נטייה לקורבניות לבין נטייה מופחתת ליזמות (Maaravi et al, 2022).
סיפוק של צרכים לא-מודעים
אנשים עם מנטליות קורבנית מחפשים באופן לא-מודע אחר תיקוף ואישור מאחרים.
הם נכנסים באופן קבוע ל״תפקיד המסכן״, וכך זוכים מראש בערובה לסימפתיה ולתמיכה.
איך להיות פחות קורבן
אישיות קורבנית היא התנהגות נלמדת - לא נולדים איתה, אלא לומדים אותה מהסביבה החברתית.
ניתן ללמוד אותה מבני משפחה או כתוצאה מטראומה, אך ניתן גם להתגבר עליה.
חשוב לראות שכל מי שנמצא מסביבכם מתמודד בתקופה זו עם סוגיה שמקשה עליו.
תשאלו ותראו. לעיתים מדובר בסוגיה שתוצאותיה תלויות בהם ולעיתים לא, אבל יש שם שיקול דעת פנימי שמכיר באחריות האישית וגם באי-הצדק שקיים העולם. זה חלק מהחיים.
אפשר להתחיל מהצעדים הבאים:
קחו בעלות על אזורים לא נשלטים
אתם היחידים ששולטים. לא בכולן אבל לפחות ברובן. אתם אולי לא יכולים לשלוט באחרים, אבל אתם שולטים באופן שבו אתם מגיבים להם, ואתם שולטים בבחירה עם מי לבלות זמן ואיפה. החוויה של שליטה במה שניתן לשלוט היא מתגמלת מאוד. יש בה הגברה של תחושות מסוגלות והעצמה, שמעלות את הביטחון העצמי.
טיפול עצמי וחמלה
לא צריך לתקוף את עצמכם על הנטיה לקורבנות. אנחנו יודעים הרי שיש לכך סיבה מציאותית מאוד, כמו ילדות בסביבה פוגענית או מזניחה. לכן, לצד המחשבה על שינוי, היו חומלים כלפי עצמכם ותרגלו טיפול עצמי ואהבה עצמית. כתיבת יומן יכולה גם להועיל, היא מעניקה פקספקטיבה חשובה על ציר הזמן.
תלמדו להגיד ״לא״
אתם יכולים לומר ״לא״ למשהו שאינכם רוצים לעשות.
זה הרעיון של אסרטיביות.
אפילו אם אחרים ירגישו שאתם מאכזבים אותם, זה אתגר ששכרו בצדו.
הצטיידו בידע
עמדו מול החשש וקראו על האישיות הקורבנית ועל האופן בו היא משפיעה על חייכם.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
מקורות:
Armaly, M. T., & Enders, A. M. (2021). 'Why Me?' The Role of Perceived Victimhood in American Politics. Political behavior, 1–27. Advance online publication. https://doi.org/10.1007/s11109-020-09662-x
Chen, F. X., Ok, E., & Aquino, K. (2022). Suffering saviors: Relationships between perceptions of interpersonal victimhood, the vigilante identity, and the monitoring and punishment of norm violators. Personality and Individual Differences, 197, 111794. https://doi.org/10.1016/j.paid.2022.111794
Maaravi Y, Hameiri B, Gur T. Perceptions of Victimhood and Entrepreneurial Tendencies. Front Psychol. 2022 Feb 14;13:797787. doi: 10.3389/fpsyg.2022.797787. PMID: 35237209; PMCID: PMC8882629.
איך עושים ״התערבות״ (Intervention) לבן משפחה מכור?
התערבות במצבי התמכרות
בשנות ה-60 של המאה הקודמת, התעניין הכומר האמריקאי ורנון ג׳ונסון בחקר התמכרויות ובניסיון להיגמל מהן.
בעיקר, ג׳ונסון ביקש למנוע מוות כתוצאה מהתמכרות, ושם לעצמו כמטרת חייו לעזור לכל מכור להגיע לניקיון.
כדי למצוא את השיטה או השיטות לעשות זאת, הוא למד 200 אלכוהוליסטים גמולים, כאשר השאלה העיקרית שהציב במחקרו הייתה ״מה גרם להם להפסיק לשתות?״.
הוא מצא כי:
1. לא היה ״אירוע משנה חיים גדול אחד״ שגרם להם להפסיק.
2. מרבית הגמילה שלהם כללה אירועים קטנים שאינם מסכני חיים, ושבהם היו מעורבים בני זוג, ריבים משפחתיים או מחלה שנגרמו על ידי ההתמכרות.
3. בחיפוש אחר פיכחון, דבר שעליו הוחלט בקלות – היתה זו החלטה כפויה שנבעה מאירועים משני חיים קטנים.
4. כאשר לא היה חיפוש אחר פיכחון, המאורעות משני החיים הקטנים הביאו עד מהרה למוות.
5. צריכה להיות תכנית מוגדרת שגובשה במחשבה רבה כדי לעזור למכור לראות את התוצאות העלולות להתרחש אם לא יחתור לפיכחון. תכנית מוגדרת היטב כזו הוצגה בספרו של ד״ר ורנון ג׳ונסון בספרו I'll Quit Tomorrow, שיצא לאור ב-1973.
התערבות מבוססת מעגל משפחתי
ג׳ונסון ראה את הערך המוסף של היעזרות בבני משפחה ובחברים לצורך התערבות. במהלך שנות ה-70 הרעיון היה חדשני למדי ולא-מקובל ביחס לטכניקות התערבות פסיכולוגיות אחרות.
במקום שבני משפחה ״יעשו יד אחת״ ויאשימו את המכור ברגשות ובזיכרונות פוגעניים, ג׳ונסון עודד אכפתיות ואמפתיה כעדיפות עליונה.
הוא ביקש מבני משפחה להתעמת עם המכור באמצעות מכתבים שהתמקדו בכך שאכפת להם ממנו מאוד, והוא הנחה אותם לכלול במכתבים רשימה של תוצאות שיכולות להיגרם מכך שהמכור לא יחפש אחר ניקיון או גמילה.
סביר להנחי שהיינו מכנים זאת בימינו ״עימות אמפתי״, בהתאם לגישת הראיון המוטיבציוני להתמודדות עם התמכרויות. המטרה העיקרית של ג׳ונסון הייתה להתעמת עם המכור באופן שיניע ויעודד אותו לשנות את סגנון חייו לטובה, אם לא עבור עצמו - לפחות לטובת משפחתו.
צפו בסצינת ההתערבות שמכינים לכריסטופר לקראת הגמילה. מתוך ״הסופרנוס״.
ה״משפחה״ מעמתת אותו עם קשיים בתפקוד מיני בגלל השימוש בסמים, על הכלב שלו שהזניח ומת ולבסוף זה גם נגמר במכות...
התמודדות עם ההגנות של המכור
ג׳ונסון רצה שהמכור יעומת, אך בדרך שבה ההגנות שלו יהיו נמוכות. הוא זיהה שהגנות אלה כבר כך גבוהות מעצם העבודה שהעימות מגיע בהפתעה. המשך האשמת והעלבת המכור רק יביא אותו להישבר ולבסוף להפסיק להקשיב, והרעיון של פיכחון כבר לא יהיה אופציה, מכיוון שההגנות שלו יהיו כה גבוהות שדבר לא ישכנע אותו לשנות את דעתו.
מרכיבי ההתערבות
לשיטה של ג׳ונסון יש 7 רכיבים:
1. צוות. מאורגן על ידי יועץ המתמחה בהתערבות, וכולל גם בני משפחה, קולגות, יקירים וחברים שיש להם חלק בחיי המכור.
2. תכנון. בשלב זה נקבע זמן ההתערבות ומה בדיוק ייכתב במכתבים.
3. התמקדות באכפתיות. רכיב זה הינו הכרחי וחובה לציית לו משך כל התהליך. לעולם איש מחברי הצוות לא יצעק על המכור או אפילו יגנה אותו.
4. התמכרות בלבד. הדבר היחיד שידובר בו בתהליך הוא נושא ההתמכרות, ולא שום דבר אחר מעברו של המכור.
5. ראיות. במכתביהם של הקרובים חייבים להיכלל ראייה או הוכחה, וכל מאורעות העבר צריכים להיות מתוארים באופן הקשור לפרטים מסוימים.
6. מטרה עיקרית - טיפול. כצוות, התוצאה הסופית של ההתערבות חייבת להיות מוסכמת: שהמכור יבקש טיפול. אין לדבר על כך כעונש, אלא כעל דבר שיעזור לשפר את חייו.
7. אפשרויות טיפול. באופן אופטימלי, כל התערבות תסתיים בכך שהמכור יחפש לעצמו טיפול נפשי מקצועי, או בימינו, יצטרף לקבוצת 12 הצעדים. כדי שזה יקרה, הצוות חייב להציב בפניו שלוש אפשרויות טיפול שונות, מה שיאפשר לו בחירה.
האם התערבות עובדת?
אחת השאלות המתבקשות היא מהם סיכויי ההצלחה של התערבות. חשוב להגדיר למה מתכוונים ב"הצלחה". בטווח הקצר, הצלחת ההתערבות נמדדת בדרך כלל בהשגת המטרה המיידית: הסכמתו של האדם המכור להיכנס לטיפול.
מחקרים וניסיון קליני מצביעים על כך שכאשר התערבות מבוצעת על פי המודלים המקצועיים, מתוכננת היטב ומונחית על ידי איש מקצוע מנוסה, שיעורי ההצלחה בהנעת המכור לכניסה לטיפול הם גבוהים יחסית. ישנם דיווחים על שיעורי הצלחה של 80%, 90% ואף יותר במקרים מסוימים, בהשגת הסכמה מיידית לטיפול.
אבל חשוב לשמור על ציפיות ריאליות. הצלחה אינה מובטחת. ישנם מקרים שבהם, למרות כל המאמצים וההכנה המדוקדקת, המכור עדיין מסרב לטיפול.
גם במצב כזה, ההתערבות אינה בהכרח "כישלון". לפעמים היא זורעת זרעים של מודעות שיינבטו מאוחר יותר.
בנוסף, עצם הצבת הגבולות הברורים על ידי המשפחה מהווה צעד חשוב בתהליך ההחלמה של המערכת המשפחתית כולה, גם אם המכור עצמו אינו משתף פעולה בשלב זה.
ומה קורה אחרי הכניסה לטיפול?
חשוב להבין שההתערבות, גם אם הצליחה להביא את האדם לטיפול, היא רק הצעד הראשון במסע ארוך ומורכב של החלמה. ההחלמה מהתמכרות אינה אירוע חד פעמי, אלא תהליך מתמשך, שלעיתים קרובות כולל עליות ומורדות, ואף "נפילות" או חזרה זמנית לשימוש.
שיעורי ההצלחה של הטיפול עצמו (כלומר, השגת והחזקת ניקיון והחלמה לטווח ארוך) תלויים בגורמים רבים ומגוונים, ביניהם:
-
סוג וחומרת ההתמכרות.
-
קיומן של בעיות נפשיות או רפואיות נלוות (תחלואה כפולה).
-
המוטיבציה והמחויבות של האדם לטיפול.
-
סוג הטיפול, איכותו ומשכו.
-
מידת התמיכה הסביבתית והמשפחתית לאורך זמן.
בישראל, קיימים אתגרים במערך הטיפול בהתמכרויות. לעיתים יש קושי בהתאמת התוכניות לצרכים האישיים של המטופלים, ויעילותן של חלק מהתוכניות אינה תמיד מספקת.
כמו כן, קיים קושי בקבלת נתונים ארציים מקיפים על מספר הסובלים מהתמכרות ועל שיעורי ההצלחה הכוללים של הטיפולים.
נתון מטריד מצביע על כך שמעל 90% מהאנשים הסובלים מהתמכרות בישראל כלל אינם פונים לקבלת טיפול.
נתון זה מדגיש את חשיבותה הפוטנציאלית של ההתערבות ככלי שיכול להניע לטיפול אנשים שלא היו מגיעים אליו בדרך אחרת.
לסיכום נקודה זו, ההתערבות פותחת דלת חשובה - הדלת לכניסה לטיפול. אך מה שקורה אחרי המעבר בדלת הזו הוא קריטי להצלחה ארוכת הטווח.
כבני משפחה עליכם להיות מוכנים למסע מורכב, עם הרבה סבלנות, מעורבות מתמשכת, בחירה מושכלת של מסגרת טיפול מתאימה (בסיוע אנשי מקצוע), והבנה שהחלמה היא תהליך, לא אירוע.
מומחים מומלצים לטיפול בהתמכרויות
מומחים לטיפול בהתמכרויות - מכון טמיר

עמיר פירני
MSW
מכון טמיר תל אביב
אבי יקיר
MSW
מכון טמיר תל אביב
איילת בורוכוב
MSW
מכון טמיר תל אביב
הילה בוצ׳ן
MSW
מכון טמיר נתניה
מרגנית כרמי מדינה
MSW
מכון טמיר כפר סבא
יעל אלמוג
MSW
מכון טמיר יהוד
איילת כהן-תדהר
MSW
מכון טמיר הרצליה
מאיה בלום
MSW
מכון טמיר באר שבע
צביקה סטולר
MSW
מכון טמיר חיפה
שירה לבנת בן זאב
MSW
מכון טמיר גבעתיים
ד״ר נועם זילברמן
Phd
מכון טמיר תל אביב
דניאל זיסלמן
MSW
מכון טמיר כפר סבא
גליה כץ
MSW
מכון טמיר באר יעקב
ולדי פירר
MSW
מכון טמיר גני תקוה
דלית גטניו
MSW
מכון טמיר רחובות
בתאל חוסלקר
MSW
מכון טמיר תל אביב
אוריין גלעדי
MSW
מכון טמיר באר יעקב
דרור זבולון
MSW
מכון טמיר ראשון לציון
כרמי לחיאני דואק
MSW
מכון טמיר תל אביב
נועה לאור מצליח
MSW
מכון טמיר חדרה
נועם סלפטר
MA
מכון טמיר תל אביב
מירב דנקונה
MA
מכון טמיר תל אביב
אייל גינזבורג
MSW
מכון טמיר תל אביב
ד״ר אודי דוד
MSW
תל אביב
הגר ילוז
MSW
תל אביב
אילנה קאופמן כהן
MSW
מכון טמיר נתניה
לורה בורס-אזולאי
MSW
תל אביב
נורית אלנהורן
MSW
מכון טמיר באר שבע
עינת סוקול
MSW
מכון טמיר רחובות
דנה בלקינד
MSW
מכון טמיר פרדס חנה
ד״ר אהרון שבי
MSW
מכון טמיר גדרה
אורן שפר
MA
מכון טמיר תל אביבמהו טיפול CBT ממוקד טראומה? | Trauma-focused CBT
TF-CBT כטיפול ל- PTSD
טיפול קוגניטיבי התנהגותי ממוקד טראומה (TF-CBT) הוא סוג של טיפול CBT שנועד לסייע לילדים, בני נוער, מבוגרים ומשפחות להתמודד עם ההשלכות הפסיכולוגיות של טראומה נפשית.
במקור, TF-CBT פותח במטרה לעזור לילדים ולמתבגרים שחוו התעללות מינית, אבל עם השנים הורחב הפרוטוקול המקורי לשיטת פסיכותרפיה יעילה ומבוססת ראיות שמתאימה לכל אדם שחווה טראומה אישית או לאומית, חד פעמית או חוזרת.
טיפול TF-CBT מועבר כפסיכותרפיה פרטנית, צמודת פרוטוקול, שנמשך 12-20 פגישות שבועיות של שעה (תלוי גם באדם ובצרכים הספציפיים שלו), כטיפול קו ראשון ב-PTSD.
הפרוטוקול הבסיסי של CBT ממוקד טראומה כולל 3 שלבים:
-
התייצבות.
-
ניסוח נרטיב הטראומה ועיבודו.
-
אינטגרציה וגיבוש.
טכניקות טיפול קוגניטיבי התנהגותי מיושמות כך שהמטופל יזהה ויבין את דפוסי החשיבה השליליים או המעוותים, ואת ההתנהגויות התגובתיות הנובעות מהם.
אתגר טיפולי מרכזי ותוצאתי הוא לשנות את המחשבות וההתנהגויות הללו.
לעיתים משולבים גם אלמנטים של טיפול משפחתי בגישת TF-CBT.
כאשר המטופל הוא ילד או מתבגר שחווה טראומה כאלימות במשפחה התעללות או אובדן של אדם אהוב, ההורה לוקח הרבה פעמים חלק במפגשים (בתנאי שאינו פוגע בטראומה).
גם הילד וגם ההורה לומדים לעבד טוב יותר את רגשותיהם, לתקשר זה עם זה ולפתח מיומנויות התנהגותיות וקוגניטיביות.
היבטי ליבה של TF-CBT כוללים למשל -
-
פסיכו-חינוך.
-
לימוד טכניקות הרפיה.
-
עיבוד קוגניטיבי של הטראומה.
-
טיפול משפחתי (למשל מפגשי ילדים-הורים).
-
בניית מיומנויות, בדגש על מניעה שניונית.
המעבר של טיפול בטראומה מתרופה לשיחה
עד שנת 2013, היו מעט עדויות להבדל בין טיפול תרופתי לטיפול פסיכותרפי עבור מתמודדים/ות עם תסמונת דחק פוסט-טראומטית.
אחד השינויים המהותיים והעדכניים בטיפול ב-PTSD הוא העדפה של טיפול פסיכותרפי על פני טיפול תרופתי.
ואכן ההנחייה באשר לטיפול בפוסט טראומה היא להעניק טיפול פסיכותרפי ממוקד כמענה ראשוני ולעיתים מתמשך.
השינוי המדובר התרחש על רקע שתי סקירות מטא-אנליזה נרחבות, שהשוו "ראש בראש" בין היעילות של טיפול תרופתי בטראומה לבין טיפול פסיכותרפי מבוסס-פרוטוקול, ובחנו את התוצאות.
בטיפול פסיכותרפי צמוד-פרוטוקול, המטפל משתמש בפרוטוקול שמנחה אותו במהלך הטיפול, כדי לוודא שכל הנושאים הרלוונטים לסוגיית הטראומה יקבלו מענה.
שימוש בפרוטוקול בטיפול בטראומה הוא הקו המנחה להענקת הטיפול.
בשני מחקרים אלו, נמצא שפסיכותרפיה לבדה הביאה לידי הפחתה ארוכה יותר בסימפטומים והפחתה בסיכוי של תופעות לוואי שעשויות להתעורר כאשר ישנו שימוש ממושך בטיפול תרופתי.
מחקרים נוספים בתחום הראו כיצד טיפול ממוקד-בטראומה צמוד פרוטוקול כמו PE, EMDR ו - CPT, מציג הפחתה מתמדת בסימפטומים של פוסט טראומה לאחר השלמה של בין 12 ל16 פגישות שבועיות (של שעה).
שלושת סוגי טיפול אלו מהווים את הבסיס למחקר בטיפולים ממוקדי-טראומה, אך סוגים נוספים של טיפולים פסיכותרפיים ממוקדים וצמודי פרוטוקול כמו למשל טיפול קוגניטיבי לפוסט טראומה (CBT ל PTSD),
טיפול בחשיפה לנרטיב (NET - Narrative exposure therapy) וטיפול חשיפה בכתיבה (Written Exposure), נמצאו גם הם כיעילים.
בכל השיטות הללו, היעילות הגבוהה ביותר הייתה לטיפול פרטני ולא קבוצתי. מחקר עדכני מדגיש שטיפול מקוון יוכל גם הוא להיות אפקטיבי במידה דומה לטיפול פנים אל פנים. שימוש בפרוטוקול שמנחה ומבנה את הטיפול הוצג גם כאן וגם בעבר כמשפר את תוצאות הטיפול - גם בהיבט של דבקות ונוכחות בתוכנית הטיפולית וכן מאפשר להפחית את הסימפטומיים לאורך זמן, אל מול טיפול שאינו ממוקד פרוטוקול.
טיפול צמוד-פרוטוקול אינו מגביל את המטפל או מפחית מהמקצועיות שלו - למעשה, הוא מאפשר לו להבטיח שיכלול בטיפול את כל האספקטים של הטראומה ויוכל לגשת אליהם בצורה שיטתית. בנוסף, טיפול זה כולל משימות מבוססות -ראיות, שניתנות למטופל במהלך השבוע ועליהן הוא יכול לעבוד בין הפגישות.
מבין המחקרים שנעשו על שיטות הטיפול החדשות יותר, חשיפה בכתיבה הראתה תוצאות טובות מאוד וכן נמצאה כשיטת טיפול שקל יותר להתמיד בה. זאת במיוחד עבור אנשים שלומדים טוב יותר "דרך חוויה". שיטה זו מאפשרת לנרטיב הכתוב של המטופל יחד עם הטיפול ההתנהגותי להיות הכלי שמוביל לשיפור. זאת לעומת סיפור הטראומה באופן ורבלי וחזרתי כמו שנעשה בטיפול PE.
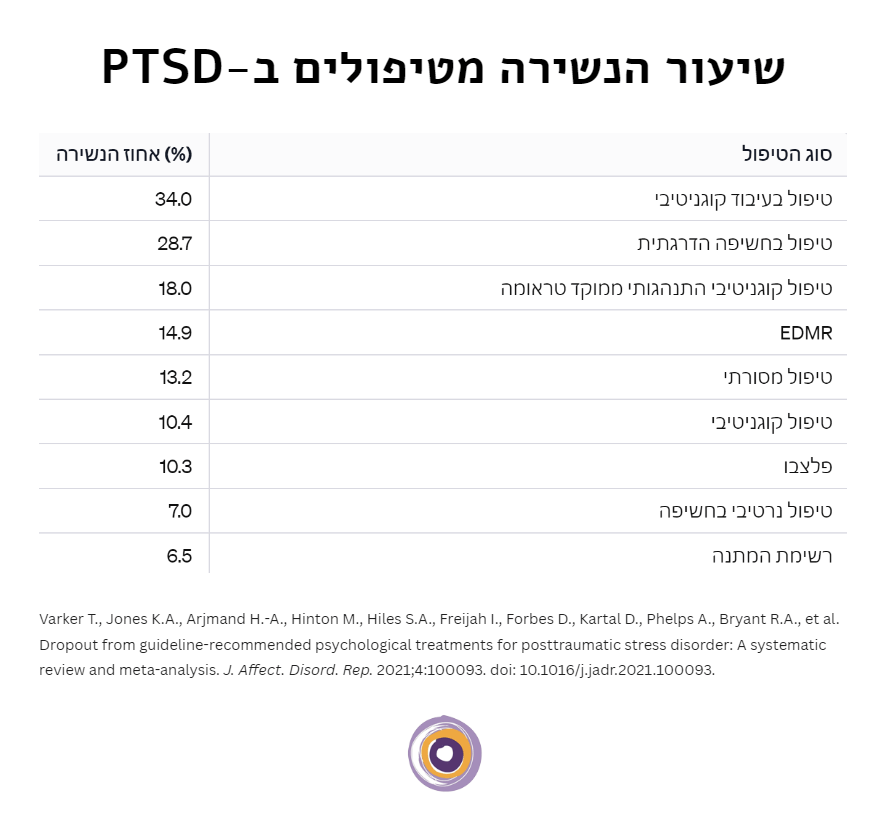
שיעור הנשירה ב-CBT ממוקד טראומה
מטה-אנליזה שבחנה שיעורי נשירה של מטופלים במהלך טיפולים פסיכולוגיים מבוססי מחקר בטראומה, מצא כי 18% מהמטופלים ב-TF-CBT לא מצליחים להיעזר בטיפול עד סופו (Varker et al, 2021).
כפי שניתן לראות בטבלה, שיעור הנשירה של TF-CBT נמצא במקום טוב באמצע.
יחד עם זאת, חשוב לקחת בחשבון שכמו בכל טיפול שדורש מהמטופל להתחבר ולהיחשף לאימת הטראומה גם כאן קיימת מגבלה.
אילו טיפולים נמצאו יעילים ל-PTSD?
מטא־אנליזה רחבת היקף שפורסמה ב־JAMA Psychiatry באפריל 2025 הציבה רף חדש בכל הקשור להבנת האפקטיביות של CBT. החוקרים בחנו 375 מחקרים מבוקרים, בהם השתתפו למעלה מ־32,000 מטופלים, וביצעו ניתוח אחיד של יעילות CBT על פני מגוון הפרעות נפשיות – מדיכאון ועד סכיזופרניה. הממצא הבולט? PTSD קיבל את הציון הגבוה ביותר. מתוך כל ההפרעות שנבדקו, לטיפול הקוגניטיבי־התנהגותי הייתה ההשפעה החזקה ביותר דווקא במקרים של פוסט־טראומה, עם גודל אפקט חריג בעוצמתו (g=1.27).
המשמעות אינה רק כמותית – היא מהותית: PTSD מגיב ל־CBT לא בגלל שהטראומה "קטנה" או "עבר זמן", אלא בגלל שהטיפול מצליח לחלץ את האדם ממעגל ההימנעות, לפרק את המבנים הקוגניטיביים שמקבעים את הפחד, ולעגן זיכרון טראומטי בהקשר חדש, בטוח, מתוּוך.
לא מדובר בשיחה על העבר – אלא ביצירת הווה חדש.
עיקר התמיכה המחקרית לטיפולים ב-PTSD נמצאה עבור הגישות הבאות, הן כמפגשי פנים אל פנים והן כטיפול אונליין:
-
טיפול EMDR - טיפול בטראומה המתבסס על תזוזות עיניים
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
מקורות:
Cohen, J. A., & Mannarino, A. P. (2015). Trauma-focused Cognitive Behavior Therapy for Traumatized Children and Families. Child and adolescent psychiatric clinics of North America, 24(3), 557–570. https://doi.org/10.1016/j.chc.2015.02.005
Cuijpers, P., Harrer, M., Miguel, C., Ciharova, M., Papola, D., Basic, D., Botella, C., Cristea, I., de Ponti, N., Donker, T., Driessen, E., Franco, P., Gómez-Gómez, I., Hamblen, J., Jiménez-Orenga, N., Karyotaki, E., Keshen, A., Linardon, J., Motrico, E., Matbouriahi, M., Panagiotopoulou, O. M., Pfund, R. A., Plessen, C. Y., Riper, H., Schnurr, P. P., Sijbrandij, M., Toffolo, M. B. J., Tong, L., van Ballegooijen, W., van der Ven, E., van Straten, A., Wang, Y., & Furukawa, T. A. (2025). Cognitive behavior therapy for mental disorders in adults: A unified series of meta-analyses. JAMA Psychiatry. Advance online publication. https://doi.org/10.1001/jamapsychiatry.2025.0482
Ferguson, S. (2021, December 22). How trauma-focused CBT can help children heal. Psych Central. https://psychcentral.com/blog/cognitive-behavioral-therapy-best-to-treat-childhood-trauma
Kar N. (2011). Cognitive behavioral therapy for the treatment of post-traumatic stress disorder: a review. Neuropsychiatric disease and treatment, 7, 167–181. https://doi.org/10.2147/NDT.S10389
Kredlow, M. A., Szuhany, K. L., Lo, S., Xie, H., Gottlieb, J. D., Rosenberg, S. D., & Mueser, K. T. (2017). Cognitive behavioral therapy for posttraumatic stress disorder in individuals with severe mental illness and borderline personality disorder. Psychiatry research, 249, 86–93. https://doi.org/10.1016/j.psychres.2016.12.045
Lee, D. J., Schnitzlein, C. W., Wolf, J. P., Vythilingam, M., Rasmusson, A. M., & Hoge, C. W. (2016). PSYCHOTHERAPY VERSUS PHARMACOTHERAPY FOR POSTTRAUMATIC STRESS DISORDER: SYSTEMIC REVIEW AND META-ANALYSES TO DETERMINE FIRST-LINE TREATMENTS. Depression and anxiety, 33(9), 792–806. https://doi.org/10.1002/da.22511
Schrader, C., & Ross, A. (2021). A Review of PTSD and Current Treatment Strategies. Missouri medicine, 118(6), 546–551.
Sloan, D. M., Marx, B. P., Bovin, M. J., Feinstein, B. A., & Gallagher, M. W. (2012). Written exposure as an intervention for PTSD: a randomized clinical trial with motor vehicle accident survivors. Behaviour research and therapy, 50(10), 627–635. https://doi.org/10.1016/j.brat.2012.07.001
Varker, T., Jones, K.A., Arjmand, H.-A., Hinton, M., Hiles, S.A., Freijah, I., Forbes, D., Kartal, D., Phelps, A., Bryant, R.A., et al. (2021). Dropout from guideline-recommended psychological treatments for posttraumatic stress disorder: A systematic review and meta-analysis. J. Affect. Disord. Rep., 4, 100093. https://doi.org/10.1016/j.jadr.2021.100093
מהו מבחן אכנבך | ASEBA?
מהו מבחן אכנבך?
מבחן אכנבך להערכה מבוססת אמפירית (ASEBA) מציע גישה מקיפה להערכת תפקוד סתגלני ולא-סתגלני.
מערכת האבחון של אכנבך התפתחה על פני מספר עשורים של מחקר וניסיון מעשי ונועדה לזהות דפוסי תפקוד ממשיים של נבחנים.
מערכת המבחן, שמספקת לאנשי מקצוע כלים נוחים לשימוש ומהירים לניתוח וקבלת תוצאות, פותחה על ידי תומס אכנבך והיא מורכבת מאוסף שאלונים ומטפסי דיווח לאינפורמנטים מרובים:
-
רשימת התיוג להתנהגות הילד (CBCL) נועדה למילוי על ידי האחראים על ילד.
-
טופס הדיווח העצמי לצעירים (YSR) נועד למילוי עצמי על ידי ילדים, המדרגים באמצעותו את התנהגותם.
-
טופס הדיווח למורה (TRF) נועד למורים, המדרגים את התנהגות תלמידיהם.
מבחן האכנבך שואף לזהות עקביות או וריאציות בהתנהגות על פני מצבים מגוונים ובאינטראקציות עם אנשים שונים, ונעשה בה שימוש בהקשרים רבים, בהם בריאות הנפש, בית ספר, מחקרים וצרכים פורנזיים (בתי המשפט). הועדה המקצועית בפסיכולוגיה קלינית הכניסה את מבחן האכנבך לבטריית המבחנים באבחון פסיכודיאגנוסטי, במסגרת מסמך הליבה המעודכן.
קיימות וריאציות של אכנבך עבור קבוצות גיל שונות, בהן ילדי גן, ילדי בית ספר, מבוגרים וקשישים, והציון עבור כל אדם בכל קבוצת גיל הוא תלוי-נורמה. המערכת תורגמה לכמאה שפות ויש לה יישומים בין-תרבותיים רבים.
כל מערכת דיווח של אכנבך כוללת 113 פריטים, אך אין התאמה של אחד לאחד בין כל פריט אינדיבידואלי בטפסי דיווח שונים.
האם מבחן האכנבך יעיל?
אינספור מחקרים מדגימים קשרים משמעותיים בין ציוני אכנבך לבין קטגוריות אבחנתיות וכאלה הנוגעות לחינוך מיוחד.
זאת ועוד, ישנו סולם ספציפי שבאמצעותו ניתן לקשר בין ציוני אכנבך לבין קטגוריות אבחון של ה-DSM-5 (המדריך לאבחון וסטטיסטיקה של הפרעות נפשיות).
ספר הדרכה על מבחן אכנבך
במקביל למדריך השימוש (המנואל) לפסיכולוג, יצא לאור גם ספר, שנקרא: The Achenbach System of Empirically Based Assessment: Development, Findings, Theory, and Applications (מערכת אכנבך להערכה מבוססת אמפירית ASEBA: פיתוח, ממצאים, תיאוריה ויישומים).
הספר מאיר וממזג ארבעה עשורים של עבודה הקשורה לאכנבך. החל משורשי המערכת בשנות ה-60 ועוקב אחר אבני דרך חשובות בהתפתחות הקונספטואלית, המתודולוגית והתיאורטית של מערכת אכנבך ומבהיר יישומי אכנבך בהערכות מעשיות, הכשרה ומחקר.
נושאי מפתח הכלולים בספר הם:
-
גישה מבוססת אמפירית.
-
היבטים כמותיים של הערכה וטקסונומיה.
-
פסיכופתולוגיה התפתחותית.
-
הקשר בין הערכה לטקסונומיה.
-
מסיווג לכימות.
-
הערכה מבוססת ראיות (EBA) עבור טיפול מבוסס ראיות (EBT).
-
ממידע לתיאוריה ובחזרה למידע.
-
עיצוב פעולה ותגובה הדדיות של פנוטיפ וגנוטיפ.
-
ממחקר בין-תרבותי לרב-תרבותי.
-
מחקר אורך מואץ.
הספר מבוסס על הישגים עדכניים ומשרטט קווים מנחים להתקדמות מתמשכת בתחומים כמו מחקר ויישומים רב-תרבותיים, שימוש במידע רב-אינפורמנטי, דפוסי פרופיל, גנטיקה ופסיכופתולוגיה, גורמי סיכון והגנה, שיפור יסודות ה-EBA עבור EBT, מערכות שירות, מודלים מושגיים והכשרת מטפלים וחוקרים.
שיחת הכוונה לקבלת המלצה על הפסיכולוג/ית שלך:
מטפלי CBT מומלצים
מה חדש?
-
שאלון אמסטרדם להערכה עצמית של מיזופוניה (A-MISO-S)
נכון להיום, מיזופוניה אינה מופיעה עדיין כהפרעה עם סיווג עצמאי במדריכי האבחון הרשמיים (ה-DSM-5 או ה-ICD-11). עם…
-
מה ההבדל בין התקף חרדה (פאניקה) לבין התקף פסיכוטי?
אדוארד מונק צייר בשנת 1893 את "הצעקה", אותה דמות מעורערת שאוחזת בראשה, פיה פעור בבעתה, והשמיים סביבה נצבעים בכתום…
-
קבלה רדיקלית של העבר | מיומנות טיפול DBT בטראומה
קבלה רדיקלית של העבר היא ההכרה המלאה והכנה בכל מה שקרה בחיינו, מבלי לנסות להכחיש, להדחיק או להילחם במציאות…
-
איך לתקף פלאשבק רגשי? מיינדפולנס לניהול טראומה רגשית
חלימה צלולה בזמן ערות - זיהוי הלופ הטראומטי בזמן אמת כשהעבר מתחפש להווה, גם אירוע קטן בהווה עלול…
-
12 שאלות ותשובות על טיפול קוגניטיבי התנהגותי בחרדה
מה הטיפול היעיל ביותר לחרדה? משפחת הטיפולים הקוגניטיביים התנהגותיים (CBT) נחשבת לטיפול הפסיכולוגי המוכח ביותר להפרעות חרדה. …
דברו איתנו עוד היום להתאמת פסיכולוג או פסיכותרפיסט בתל אביב ובכל הארץ! צור קשר
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה