תודה שאתם פה.
מדריך זה מרכז את המידע הקליני המעודכן ביותר בנושא הפרעה טורדנית כפייתית (OCD), כולל אבחון, תסמינים ופרוטוקולי טיפול מבוססי ראיות לשנת 2026.
התוכן נכתב ונערך על ידי מומחי מכון טמיר ומתבסס על הפרוטוקולים המקובלים בעולם, תוך דגש על הנחיות הטיפול הקליניות המעודכנות (Clinical Practice Guidelines 2025/26) כפי שפורסמו ב-Indian Journal of Psychiatry. הנחיות אלו נחשבות למקיפות ביותר כיום ומדרגות את יעילות הטיפולים על סמך רמות הוכחה מדעיות מחמירות.
זיהינו את שאלות המפתח המעסיקות מתמודדים ואנשי מקצוע, וקיבצנו אותן למאמר עומק דינמי המתעדכן בהתאם לגילויים הקליניים האחרונים. אם מצאתם טעות או שיש לכם הערה, נשמח שתכתבו לנו בתגובות – המשוב שלכם חיוני לשמירה על רמת דיוק מקצועית מקסימלית.
תוכן העניינים:
מבוא
מהי השכיחות של הפרעה אובססיבית-קומפולסיבית?
מה הפרוגנוזה של OCD עם ובלי טיפול?
מהו הספקטרום האובססיבי-קומפולסיבי (OCSD)?
אילו תכונות אישיות מאפיינות OCD?
אילו עיוותי חשיבה פועלים ב-OCD?
הפרעת אישיות אובססיבית-קומפולסיבית (OCPD)
טיפול בחשיפה ומניעת תגובה (CBT-ERP)
האם טיפול דינמי יעיל לטיפול ב-OCD?
מחקרים חדשים על הפרעה טורדנית כפייתית
מימדים של פרפקציוניזם אובססיבי
טיפולים ב-OCD
איך עובד טיפול CBT מהגל השלישי ב- OCD?
מה צריך המטופל כדי להצליח ב-CBT ל-OCD?
מה שיעור ההצלחה של טיפול התנהגותי-קוגניטיבי ב-OCD?
איך מתבצע טיפול בחשיפה באמצעות הטלפון הניד?
מה החלק הפסיכו-חינוכי בטיפול ב-OCD?
מהו טיפול בגריית מוח עמוקה (DBS) ב-OCD?
איך טיפול קבוצתי עוזר להתמודד עם OCD?
האם טיפול במציאות מדומה (VR-CBT) עוזר לטפל ב-OCD?
מהו טיפול אינטנסיבי קצר מועד ב-OCD?
האם טיפול בגישת הראיון המוטיבציוני עוזר לטיפול ב-OCD?
האם טיפול בגישת EMDR עוזר לטיפול ב-OCD?
איך טיפול משפחתי עוזר למתמודדים עם OCD?
איך עובד טיפול רגשיי בהבעה ויצירה ב-OCD?
איך להיעזר בטיפול במחשב כדי להקל על OCD?
OCD והפרעות נלוות
מה הקשר בין פרפקציוניזם ל-OCD?
מה הקשר בין הפרעת אגרנות ל-OCD?
מהי ההגדרה של OCD?
הפרעה אובססיבית-קומפולסיבית (Obsessive Compulsive Disorder - OCD), הנקראת גם הפרעה טורדנית כפייתית, מסווגת ב-DSM-5 כהפרעה נפשית בה מופיעים תסמינים של מחשבות טורדניות (אובססיות) ו/או צורך לבצע שוב ושוב טקסים מסוימים (קומפולסיות), שמעוררים מצוקה נפשית קשה ופוגעים בתפקוד.
לפי עדכון הנחיות הטיפול לשנת 2025-2026, OCD מוגדרת כהפרעה מוחית המאופיינת במעגל תפקודי של אובססיות וקומפולסיות.
אבחון מוקדם ושימוש בפרוטוקולים מבוססי ראיות (כמו CBT-ERP) הם המפתח להשגת רמיסיה והחלמה לטווח ארוך.
סוגי OCD: אובססיות וקומפולסיות (עדכון 2026)
ששת הדפוסים הנפוצים ביותר של הפרעה טורדנית-כפייתית – מחשבות טורדניות ולצדן הטקסים שמנסים להפיג את החרדה המתלווה אליהן:
| קטגוריה | אובססיות (מחשבות טורדניות) | קומפולסיות (טקסים והתנהגויות) |
|---|---|---|
| ניקיון וזיהום | חשש מחיידקים, לכלוך, הפרשות גוף או הידבקות במחלות (למשל HIV) | שטיפת ידיים טקסית, מקלחות ממושכות, או ניקוי מוגזם של חפצי בית ורצפות |
| בדיקה וספק | ספקות פתולוגיים לגבי פעולות יומיומיות (האם נעלתי את הדלת? האם כיביתי את הגז?) | בדיקה חוזרת ונשנית של מכשירי חשמל, מנעולים ודלתות כדי למנוע אסון |
| סדר וסימטריה | צורך עז שחפצים יהיו מיושרים, מושלמים או מונחים בסידור מדויק | סידור וארגון מחדש של חפצים עד להרגיש ש"הכל במקום" |
| מחשבות פוגעניות | פחד מפגיעה עצמית או פגיעה באחרים (למשל דקירת חבר, דריסת הולכי רגל) | בדיקה ויזואלית שלא גרמת לתאונה, או חיפוש אישור בלתי פוסק שלא פגעת באיש |
| מחשבות טאבו | מחשבות מיניות אסורות, דימויים אלימים, או פחד מחילול הקודש ומדת | טקסים מנטליים (תפילות, החלפת מחשבה "רעה" ב"טובה") או וידויים |
| חזרתיות וספירה | מחשבה "מאגית" – למשל שסידור מסוים במטבח ימנע תאונה לילד | ספירת חפצים (מרצפות, כסף) או חזרה על פעולות (קימה וישיבה, קריאה וכתיבה מחדש) |
Arumugham, S. S., et al. (2026). Clinical practice guidelines for obsessive-compulsive disorder: 2025 update. Indian Journal of Psychiatry, 68(1), 44–67. https://doi.org/10.4103/indianjpsychiatry_1259_25
איזה טיפול הכי יעיל ל-OCD?
הטיפול היעיל ביותר ב-OCD הוא שילוב בין טיפול קוגניטיבי-התנהגותי (CBT) לבין טיפול תרופתי. בשיטת חשיפה ומניעת תגובה (ERP), המטופלים לומדים לזהות מחשבות טורדניות ולהפחית את הצורך בטקסים כפייתיים. שילוב עם תרופות ממשפחת SSRI מסייע בהפחתת תסמיני ההפרעה ומשפר את יעילות הטיפול.
שיטות טיפול ב-OCD לפי יעילות
מהו הטיפול היעיל ביותר ל-OCD? השוואת ERP, תרופות ושילובים
| שיטת הטיפול | רמת הוכחה | שיעור תגובה | מתי משתמשים בזה? (התוויה) |
|---|---|---|---|
| טיפול משולב (CBT + SSRI) | Level 1 | הגבוהה ביותר | המענה המומלץ למקרים בינוניים עד חמורים |
| CBT בשיטת ERP | Level 1 | 70%–80% | קו ראשון: טיפול הבחירה לכל רמות החומרה |
| תרופות SSRI (מינון גבוה) | Level 1 | 40%–60% | קו ראשון: להפחתת עוצמת החרדה והאובססיות |
| גרייה מגנטית (dTMS) | Level 1 | 35%–45% | קו שני: למקרים של עמידות לטיפול תרופתי |
| ACT / מיינדפולנס | Level 2 | נתונים משתנים | טיפול משלים: לשיפור הקבלה והתמודדות עם המצוקה |
| גרייה מוחית עמוקה (DBS) | Level 2 | כ-50% | מוצא אחרון: למקרים קשים ועמידים ביותר |
| טיפול דינמי / פסיכואנליזה | Level 4 | לא הוכחה יעילות | לא מומלץ כטיפול ממוקד להפחתת תסמיני OCD |
Arumugham, S. S., et al. (2026). Clinical practice guidelines for obsessive-compulsive disorder: 2025 update. Indian Journal of Psychiatry, 68(1), 44–67. https://doi.org/10.4103/indianjpsychiatry_1259_25
מיכל שני, מטפלת ב-OCD, מכון טמיר כפר סבא
מהי השכיחות של הפרעה אובססיבית-קומפולסיבית?
לפי נתוני ה-NIH, השכיחות של הפרעה טורדנית כפייתית בשנה החולפת היא 1.2% מהאוכלוסיה הבוגרת בעולם ואחוז אחד בקרב ילדים.
נשים לוקות ב-OCD יותר מגברים וקבוצת הגיל הפגיעה ביותר היא 18-44.
אילו הפרעות מופיעות יחד עם OCD?
ההפרעות השכיחות ביותר שמתלווות ל-OCD הן דיכאון והפרעות חרדה.
רבים מהסובלים מ-OCD יתמודדו גם עם טיקים, כמו מצמוץ בלתי נשלט בעיניים או בשפתיים.
בקצה הסקלה עלול להופיע משבר, ובמקרים קיצוניים ביותר - מחשבות, ניסיונות וכוונות התאבדות, כמו גם סכיזופרניה.
מרבית הסובלים מההפרעה פונים לטיפול פסיכולוגי ופסיכיאטרי רק בחלוף 5-10 שנים ממועד פריצתה.
להרחבה קראו את המאמר:
תחלואה נלווית של הפרעה טורדנית כפייתית <
טובה בן צבי מרק, פסיכולוגית קלינית מדריכה
ומטפלת CBT ב-OCD, מכון טמיר ת״א
איך מאבחנים OCD?
אבחון OCD כולל הערכה פסיכודיאגנוסטית באמצעות ראיון אישי, מילוי שאלונים (למשל, שאלון YBOCS) מבחנים פסיכולוגיים ותצפיות התנהגותיות.
התהליך האבחוני מתבצע על ידי פסיכולוג קליני או פסיכיאטר, כאשר מטרות ההערכה הן לבחור את הטיפול המתאים, לעקוב אחר התקדמות המטופל, לבחון אלטרנטיבות (טיפול CBT / טיפול תרופתי) ולהגדיר את האבחנה למטרות תעסוקתיות וקליניות.
הקריטריונים לאבחנה דורשים שהמחשבות הטורדניות והריטואלים הכפייתיים יגזלו שעה ביום לפחות ויפריעו משמעותית לשגרה, בזוגיות, בעבודה וביחסים. ההפרעה מסווגת ב-3 רמות חומרה.
חוקרים בונים בשנים אלו כלי ניבוי אבחוניים חדישים יותר, מבוססי סריקת מוח MRI ואלגוריתמים מבוססי אינטיליגנציה מלאכותית, כדי שישרתו קלינאים אבחון OCD בהתאמת הטיפול המדויק לכל מתמודד, כבר בשלב הראשוני של מפגש האינטייק.
להרחבה קראו את המאמר:
דר׳ נאווה צביאלי, מטפלת CBT ב-OCD, נאות אפקה, מכון טמיר ת״א
מהי הפרוגנוזה של OCD?
OCD היא הפרעה כרונית עם מגוון רחב של דרגות חומרה.
בלי טיפול, הסימפטומים עשויים לפחות בעוצמתם, אבל זה קורה לעיתים רחוקות באופן ספונטני.
בסך הכל, קרוב ל 70% מהחולים שעוברים טיפול חווים שיפור משמעותי בתסמינים, אבל כהפרעה כרונית, סביר שתתרחש לאורך השנים תנודתיות בתסמינים, העלולים להתגבר ולהתמעט במהלך החיים.
בממוצע, 15% מהמטופלים חווים החמרה הדרגתית בתסמינים או הידרדרות בתפקוד לאורך זמן.
כ -5% מהמתמודדים נמצאים בהפוגה מלאה של הסימפטומים בין האפיזודות הקשות של ההפרעה.

חופית ויצמן בבאי, מטפלת CBT ב-OCD בר״ג, עמיתת מכון טמיר
מהו הספקטרום האובססיבי-קומפולסיבי (OCSD)?
הספקטרום האובססיבי-קומפולסיבי הוא מושג חדש יחסית, שמתייחס למודל של סיווג רפואי, בו מצבים פסיכיאטריים, נוירולוגיים ו/או רפואיים מתוארים במגוון מצבים שקשורים ל-OCD.
ההפרעות על הספקטרום מתמקדות במקבצי סימפטומים, בעיקר עיסוק-יתר גופני (כמו חיטוט כפייתי בעור ותלישת שיער) קושי בשליטה בדחף (למשל הפרעת טיקים וטורט) ואפילו הפרעות נוירולוגיות.
אובססיביות-קומפולסיביות והפרעות קשורות (OCRD)
אובססיביות-קומפולסיביות והפרעות קשורות (OCRD) היא קבוצה של הפרעות שמאופיינת בעיסוק יתר מחשבתי (אובססיות) ו / או התנהגויות חוזרות ונשנות (קומפולסיות).
בעבר, הפרעה טורדנית-כפייתית (OCD) הוכנסה תחת הפרעות חרדה.
ב-DSM-5 ההפרעות העיקריות על הספקטרום האובססיבי-קומפולסיבי הן הפרעת גוף דיסמורפית (BDD), טריכוטילומניה (TTM), חיטוט כפייתי בעור (SPD) ואגרנות כפייתית (HD).
לאחרונה הוקמה קבוצת עבודה של ה-ICD-11 (סיווג המחלות הבינלאומי) בנושא OCD והפרעות קשורות שהציעה להרחיב את קבוצת האבחנות, כך שהיפוכונדריה וסינדרום ייחוס ריח (ORS) יצטרפו לקבוצת גם ב-OCSD של ה-DSM-5.
חגית קון אסף, MSW, מטפלת ב-OCD בחיפה, מכון טמיר
ההוספה של קטגוריה נפרדת ל-OCD והפרעות קשורות (OCRD) ב-DSM-5 ממשיכה להיות שנויה במחלוקת..
במונחים של שכיחות ודמיון בסימפטומים, נראה שהקשר הקרוב ביותר קיים של OCD ל-BDD, הפרעת דוף דיסמורפית.
תסמינים של הפרעת אגרנות הרבה פחות נפוצים ב-OCD ממה שחשבו עד לאחרונה, ומעניין שיש להם קשר חיובי חזק יותר עם מאפיינים של הפרעת אישיות אובססיבית-קומפולסיבית (OCPD).
לטריכוטילומניה ו-SPD ייתכן קשר מינימלי ל-OCD. אצל קומץ אנשים עם תסמיני OCD ו-HD או BDD פתולוגיה בו-זמנית של OCSD מנבאת חומרת תסמינים חזקב יותר, תפקוד לקוי ותגובה פחות טובה לטיפול.
בגלל ההשפעה השלילית של הדבר, מטפלים ערים להערכת פתולוגיית OCSD אצל מטופלים עם OCD.
סוגי אובססיות ב-OCD
אובססיות ב-OCD מוגדרות כמחשבות, דימויים או דחפים פולשניים, חוזרים ובלתי רצויים המעוררים מצוקה משמעותית. אובססיות אלו אינן משקפות את אופיו של האדם או קונפליקטים מנטליים לא פתורים, אלא נובעות מליקוי בתפקוד של מעגלים מוחיים מסוימים.
סוגי אובססיות נפוצים (עדכון 2026)
לפי הנחיות הטיפול העדכניות, ניתן לסווג את מרבית הסוגים של מחשבות טורדניות לקטגוריות הבאות:
-
אובססיות לגבי זיהום: חשש מוגזם או גועל מהפרשות גוף ופסולת (כמו שתן וצואה), פחד מחיידקים, לכלוך או הידבקות במחלות (כמו AIDS).
-
מחשבות טאבו (Forbidden Thoughts): מחשבות או דחפים לא רצויים בנושאים דתיים, או מיניים, כמו פחד מחילול הקודש (Blasphemy) כמו פחד מפני הפרת נדרים, או חרדה מפני חטא, או פחד לבצע מעשים אסורים.
-
אובססיות פגיעה (Harm): פחד מפגיעה עצמית או פגיעה באחרים (למשל, דקירת חבר, דריסת הולכי רגל או פגיעה מינית) ודימויים אלימים ומחרידים של תאונות או מוות.
-
ספקות פתולוגיים (Pathological Doubts): ספק מתמיד לגבי פעולות יומיומיות, למשל האם דלתות ננעלו, או האם כיביתי מכשירי חשמל או את הגז.
-
הפרעת גוף דיסמורפית (BDD): עיסוק יתר אובססיבי ופגמים נתפסים במראה החיצוני. לפי הנחיות 2026, יש להבחין בין OCD ל-BDD שבו החששות מוגבלים אך ורק למראה הפיזי.
-
צורך בסימטריה ודיוק: צורך שחפצים יהיו מיושרים או מסודרים באופן מושלם. קטגוריה זו מלווה לעיתים בחשיבה מאגית, לפיה חוסר סדר עלול להוביל לאסון (למשל, "אם המטבח לא יהיה מסודר, לילד תקרה תאונה").
-
אובססיות סומטיות וסנסומוטוריות: מודעות יתר לתפקודי גוף אוטומטיים (כמו בליעה או נשימה).
-
אובססיות לגבי מערכות יחסים (ROCD): ספקות ועיסוק יתר אובססיבי באיכות ובבחירת הקשר הזוגי.
-
צורך בידע וזיכרון (Miscellaneous): דחף בלתי נשלט לשנן או לזכור פרטים שוליים, כגון מספרי לוחיות רישוי, פרסומות או מילות שירים.
-
אמונות תפלות: פחדים לא רציונליים הקשורים למספרים "מזל" או "חוסר מזל", צבעים, או מעבר ליד מקומות מסוימים (כמו בתי קברות).
-
עיסוק טורדני בכישלון (פרפקציוניזם), בושה, או פחדים מהתפתחות הפרעות אכילה והתקפי חרדה.
-
OCD עונתי או תלוי מצב: החמרה משמעותית בתסמינים בחודשי החורף, או עקב פציעות ספורט ומשברים גופניים.
צפו בדניאל, שמספר בגילוי לב
על ההתמודדות שלו עם ההפרעה:
המנגנון הפסיכולוגי של האובססיה
בבסיס האובססיות עומדות טעויות חשיבה (עיוותים קוגניטיביים), כגון הערכת חסר ליכולת ההתמודדות והערכת יתר של סכנות בעולם. האתגר המרכזי של המתמודדים הוא הקושי להבחין בין האפשרות התיאורטית שאירוע יתרחש לבין ההסתברות הממשית שלו.
למידע נוסף על המנגנון הפסיכולוגי, קראו בהרחבה על מהי אובססיה על ודרכים להתמודדות עם מחשבות טורדניות.
חשוב לדעת: האובססיה מייצרת מצוקה תפקודית קשה, אשר מובילה לביצוע קומפולסיות (טקסים) או הימנעויות במטרה להפחית את החרדה באופן זמני.

שלי אבן הרה, MSW, מטפלת ב-OCD, מכון טמיר בנס ציונה
המקרה של מרי - דוגמא ל-OCD חמור
מרי היא אשה בת 28, שחיה עם בעלה וכלבה הקטן. היא דיווחה כי במשך שנה היא חווה מחשבות פולשניות מטרידות ביחס לפגיעה ביקיריה, בעצמה או בכלבה; למשל על ידי דקירה, התחשמלות או שבירת צווארו של הכלב. מרי אמרה כי היו לה שוב ושוב מחשבות ותמונות בהן בעלה או בני משפחה אחרים עלולים למות. היא דיווחה על מעורבות בכמה טקסים, למשל יישור כריות וסידור מחדש של מגבות מטבח; אך בעיקר דיווחה על שימוש ב"רשת ביטחון"כתגובה לקוגניציות הלא רצויות שלה; למשל להבטיח שלא תהיה לבד (כדי למנוע פגיעה עצמית); הימנעות והסרה של אובייקט מאיים; חיפוש אישור אינטנסיבי מבני משפחתה.
על פי מדדי שאלון ה- Y-BOCS: היא קיבלה ציון 14 במדד אובססיות ו- 18 עבור קומפולסיות ובסך הכל ניקוד של 32. סיווג את הסימפטומים שלה הוערך כהפרעת OCD חמורה.
מתוך (Steketee and Barlow, (2002
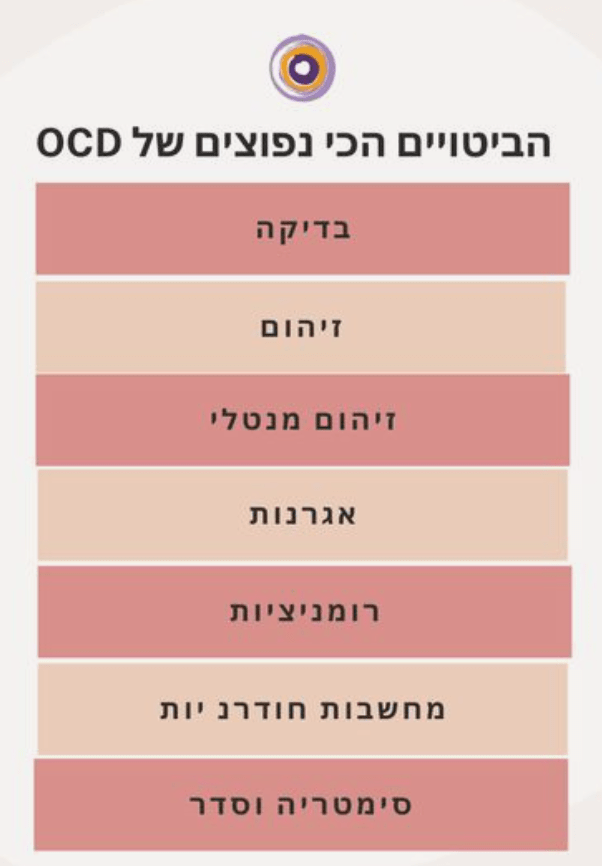
סוגי קומפולסיות
הקומפולסיות יכולות להיות גלויות (התנהגותיות) או סמויות (מנטליות), וכוללות לרוב את הדפוסים הבאים:
-
רחיצה וניקיון: שטיפת ידיים טקסית וחזרתית, מקלחות ממושכות או ניקוי מופרז של חפצי בית בתגובה לחרדת זיהום.
-
בדיקה (Checking): בדיקה חוזרת של מכשירי חשמל, מנעולים או דלתות במענה לספקות פתולוגיים, או כדי למנוע נזק לעצמו או לאחרים.
-
חזרתיות וספירה: חזרה על פעולות יומיומיות (כגון קימה וישיבה, כניסה ויציאה) מספר ספציפי של פעמים, קריאה וכתיבה מחדש, או ספירת חפצים ומרצפות.
-
טקסים מנטליים (Mental Rituals): פעולות סמויות כגון תפילה חזרתית, ספירה בלב, או ניסיון "לבטל" מחשבה רעה על ידי החלפתה במחשבה חיובית.
-
סידור וארגון: הזזת חפצים עד שהם מיושרים לחלוטין או מונחים בסימטריה מושלמת.
המושג הקריטי: תחושת "Just Right"
מאפיין מרכזי בקומפולסיות הוא הצורך לחזור על הפעולה שוב ושוב עד להשגת תחושה פנימית של "דיוק" או "תחושה נכונה" (Just Right).
המטופל משתמש בטקסים אלו כהתנהגויות מגוננות (Safety Behaviors), למרות שהקשר בין הטקס לאירוע המאיים אינו מציאותי או שהוא מוגזם ביחס לסכנה.
להרחבה קראו את המאמרים:
טקסים (RITUALS) מנטליים והתנהגותיים בהפרעה טורדנית כפייתית
בעקבות הדחף הקומפולסיבי | למה קשה להשתחרר מטקסים כפייתיים?
ההקלה המתקבלת כתוצאה מההתנהגות הקומפולסיבית זמנית בלבד.
לאחר שחלפה, מתעוררות שוב תחושות החרדה שקדמו לה ודוחפות חזרה אל ההתנהגות הכפייתית המרגיעה.
כך, האדם הסובל מ-OCD מוצא עצמו לכוד בתוך מעגל אינסופי של מחשבות-חרדה-התנהגות, ההולך ומתחזק בכל סבב.
המלכוד המתסכל בסבך המעגל האובססיבי-קומפולסיבי גוזל אנרגיה וזמן רבים, מחיר כבד שמונע הפניה של האנרגיה לעיסוקים מקדמים בחיים.
מהם הטקסים השכיחים ביותר בהפרעה טורדנית כפייתית?
טקסים קומפולסיביים יכולים להיות התנהגותיים או מנטליים. תכליתן העיקרית של הקומפולסיות היא להרגיע את החרדה שמעוררות האובססיות.
קומפולסיות נחלקות לכמה סוגים:
-
טקסים של שטיפה וניקיון - קומפולסיות שמרגיעות חרדה אובססיבית מלכלוך או הדבקה.
-
טקסים של בדיקה כפייתית – מאופיינים בבדיקות חוזרות של אובייקטים (למשל אוטו, דלת וכו'), בדיקה האם יגרם נזק לעצמו/לאחר, בדיקה שלא קרה משהו נורא, שלא עשה טעות, נעילת דלתות וחלונות.
-
חזרתיות – קריאה וכתיבה מחדש, חזרה על פעילות יומיומיות (כניסה ויציאה, התיישבות וקימה), תנועות גוף, חזרה על פעילות מספר ספציפי של פעמים (למשל אדם שיש לו מחשבה אובססיבית שהוא ירגיש בטוח רק אם יכנס הביתה וידליק ויכבה את האור שלוש פעמים יעשה טקס חזרתי בהתאם).
-
אגרנות - איסוף חפצים, סידור חפצים בסדר מסוים
אילו טריגרים מעוררים OCD?
טריגר (Trigger) הוא גירוי חיצוני או פנימי המצית את המחשבה האובססיבית ומעורר מצוקה רגשית או דחף לביצוע טקס (קומפולסיה).
בטיפול ב-OCD, זיהוי הטריגרים הוא שלב קריטי בבניית "היררכיית החשיפה" בשיטת ה-ERP.
ניתן לחלק את הטריגרים לשלוש קטגוריות מרכזיות:
-
טריגרים חיצוניים (אובייקטיביים): חפצים, מקומות או אנשים ספציפיים. אדם עם אובססיה של פגיעה עלול לחוות "ספייק" (התלקחות) בכל פעם שיבחין בחפץ חד (סכין, מברג), מה שיוביל אותו להימנעות מוחלטת מהמטבח או מארוחות משפחתיות.
-
טריגרים פנימיים (מנטליים): מחשבות, דימויים או תחושות גופניות. למשל,אזכור של שם יישוב שבו קרה אירוע מכאיב עלול להעלות זיכרון של אדם שנפטר, המקושר אצל המטופל למחשבות אובססיביות על מוות.
-
טריגרים שניוניים (מותנים): אירועים ניטרליים שקושרו באמצעות התניה קלאסית לאובססיה המקורית והפכו בעצמם למעוררי חרדה.
בעולם הטיפול, "ספייק" מתאר את רגע השיא בו הטריגר פוגש את האובססיה ומייצר מצוקה מיידית.
בלי טיפול, התגובה הטבעית של המתמודד היא הימנעות (Avoidance) או ביצוע טקסים,
פעולות שנועדו להוריד את רמת ה"ספייק" אך בפועל מקבעות את ההפרעה.
האמונות בבסיס הטריגר
לפי מודלים קוגניטיביים עדכניים, הטריגר הופך למאיים בשל אמונות יסוד נוקשות כגון:
-
אחריות יתר: "אם ראיתי סכין ולא הזזתי אותו, אני אחראי לכל פגיעה שתקרה".
-
הערכת יתר של סכנה: תפיסת העולם כמקום מסוכן שבו כל טריגר קטן עלול להוביל לאסון.
-
מיזוג מחשבה-פעולה (TAF): האמונה שעצם המחשבה על אירוע רע (הטריגר המנטלי) שקולה לביצוע שלו במציאות.
ימית טלה, MSW, מטפלת ב-OCD, מכון טמיר ברחובות
מהו OCD עמיד לטיפול?
במקרים לא מעטים OCD עלולה להיות הפרעה עקשנית במיוחד, ומטופלים אינם מגיבים בשיפור הסימפטומטי המיוחל.
מבחינת סטטוס ההפרעה, בחלוף שני סבבים ששילבו טיפול פרמקולוגי ו-CBT-ERP יוגדר המטופל כמתמודד עם OCD עמיד לטיפול.
במצבים של OCD עמיד נשקלות כמה אפשרויות טיפוליות, חלקן חדשניות ומצויות בחזית המחקר הקליני (למשל, גריית מוח עמוקה).
אילו תכונות אישיות מאפיינות OCD?
מזה זמן רב רווחה הדעה שהפרעה אובססיבית-קומפולסיבית (OCD) עלולה להיות קשורה למאפיינים אישיותיים שונים.
זיגמונד פרויד, למשל, סבר כי תכונות אישיותיות כמו חוסר החלטיות או נטיה לסדר וארגון משחקות תפקיד משמעותי בהתפתחות ההפרעה.
כנראה שלא קיים מבנה אישיותי שפגיע יותר לפיתוח OCD, מחקרים חדשים מציעים שמאפיינים אישיותיים מסוימים עשויים להשפיע על כך.
הנה כמה תכונות אישיותיות שכיחות אצל אנשים על ספקטרום ההפרעות האובססיביות-קומפולסיביות:
-
פרפקציוניזם – הצורך שמצבים וחפצים יהיו ״בדיוק כמו שצריך״.
-
חוסר החלטיות – קושי לקבל החלטות או צורך בזמן רב בלקיחתן.
-
אימפולסיביות – נטיה לעשות מה ש״מרגיש טוב״ ברגע נתון, מבלי לחשוב על ההשלכות בעתיד.
-
אחריות – נטיה לחוות אחריות-יתר על התנהגויות, ביחס לממוצע.
-
נוירוטיות – דחף להימנע ממצבים שנראים מסוכנים.
-
מופנמות - מתמודדים עם ציון נמוך במוחצנות הראו פחות רמיסיה בתסמיני OCD.
מהם העיוותים הקוגניטיביים ב-OCD?
הגישה הקוגניטיבית מציעה מודל שבנוי על 6 כשלים חשיבתיים עמם מתמודדים מטופלים עם OCD:
-
תפיסת אחריות מוגברת
-
דגש-יתר על תהליכי חשיבה - המטופל מאמין שמחשבות ודימויים שחולפים לו בראש חושפים את אופיו האמיתי, או שיש להם משמעות- "אם חשבתי את זה אז האירוע יתרחש או התרחש". אובססיביים מייחסים משמעות יתרה למחשבותיהם - "זה לא מקרי, יש לזה משמעות" - "אם קופצת מחשבה שאבא שלי ימות יכול להיות שאני באמת רוצה שהוא ימות"
-
הערכת-יתר של סכנות בעולם
-
צורך מוגזם בשליטה במחשבות ודחפים
-
קושי מול מציאות עמומה וחוסר-ודאות
-
פרפקציוניזם
להרחבה קראו את המאמר:
טיפול פסיכולוגי ב-OCD
מתי מומלץ לפנות לטיפול פסיכולוגי בהפרעה טורדנית כפייתית?
קשה לומר באופן חד משמעי אילו סימפטומים וסימנים מעידים על דגל אדום בו נדרשת פניה לקבלת טיפול מקצועי.
יחד עם זאת, פגיעה בתפקוד המשפחתי, הזוגי והתעסוקתי, מהווה אינדיקציה חשובה לפנייה לעזרה.

איריס עצמון, MA, מטפלת CBT ב-OCD ברחובות, מכון טמיר
מהם שלבי ההתקדמות בטיפול ב-OCD?
הטבלה הבאה מציגה את ארבעת שלבי ההתקדמות המרכזיים בטיפול ב-OCD:
-
תגובה טובה לטיפול
-
הפוגה
-
החלמה
-
הישנות
| מונח | הגדרה |
|---|---|
| תגובה טובה לטיפול TREATMENT RESPONSE | ירידה קלינית משמעותית בתסמינים ביחס לחומרה בתחילת הדרך. הירידה מתבטאת בפחות זמן, פחות מצוקה ופחות פגיעה בתפקוד, אצל אדם שעומד בקריטריונים האבחנתיים של OCD. |
| הפוגה (רמיסיה) REMISSION | האדם כבר אינו מציג את התמונה הקלינית המלאה של הפרעה טורדנית כפייתית ונותרו לכל היותר תסמינים מינימליים שאינם תופסים מקום מרכזי בחיי היומיום. |
| החלמה RECOVERY | האדם כבר אינו מציג את התמונה הקלינית המלאה של ההפרעה ולאורך זמן נותרו לכל היותר תסמינים מינימליים. תסמינים שיוריים יכולים להשתנות מעט בעוצמתם, אך הם אינם גוזלים זמן, לא פוגעים במהלך חיי היומיום ולא מחייבים טיפול נוסף. בשלב זה אפשר לשקול את סיום הטיפול, ואם הטיפול נמשך, המוקד שלו הוא מניעת הישנות. |
| הישנות RELAPSE | לאחר שהושגה תגובה, הפוגה או החלמה- המטופל חווה חזרה של תסמינים. האובססיות, הקומפולסיות וההימנעות חוזרות לגזול זמן, מסבות מצוקה ומפריעות לתפקוד במידה המספיקה לעמוד בקריטריונים האבחנתיים של OCD. |
| Arumugham, S. S., et al. (2026). Clinical practice guidelines for obsessive-compulsive disorder: 2025 update. Indian Journal of Psychiatry, 68(1), 44–67. https://doi.org/10.4103/indianjpsychiatry_1259_25 | |
איך עובד טיפול CBT ב- OCD?
טיפול קוגניטיבי-התנהגותי חותר לאתגר טיפולי רב-ערך: לקחת את השליטה בחיים בחזרה. במרבית טכניקות ה-CBT מלמדים את המטופל גישה אקטיבית, לא לתת לאובססיות "לנצח" ולהשתלט על החיים, מבלי להיכנע לאובססיות ולקומפולסיות. במובן מסוים, המטופל נדרש לפתח עירנות כדי לא להיות עירני לתכנים שאינם רלוונטיים ושמציתים את התסמינים.
בפועל, טיפול התנהגותי-קוגניטיבי עוזר למטופל עם OCD לצמצם את ההתנהגויות המגוננות (הטקסים) ומציידת אותו בכלים שיאפשרו לו להצטייד בדרכים אלטרנטיביות ויעילות להרגעת הפחד שמעוררות האובססיות.
ניית׳ן פיטרסון, עו״ס קליני מטקסס,
מדגים ומספר על טיפול CBT ב-OCD:
להרחבה קראו את המאמר:
טיפול CBT | המדריך השלם לטיפול קוגניטיבי התנהגותי
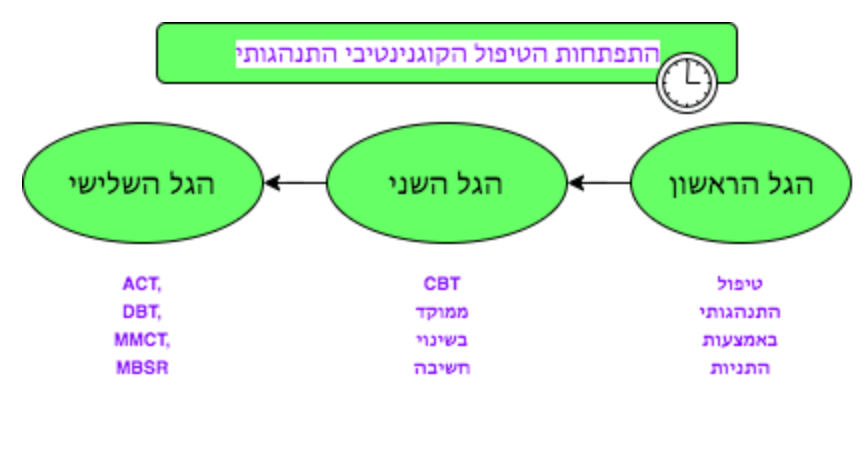
איך עובד טיפול CBT מהגל השלישי ב- OCD?
חלק חשוב מגישות הגל החדש / השלישי בטיפול קוגניטיבי התנהגותי של מבוסס על קבלה ושינוי, שיטות הנעזרות בטכניקות קשיבות (mindfulness). הטיפול עוזר לאדם לקבל את המחשבות הטורדניות כחלק מתודעתו ולא בהכרח כאמת.
האתגר כיום הוא להעצים את המטופל ולא רק להכחיד את ההתנהגויות. חשוב שהמטופל יבין את הקשר הסיבתי בין אופני החשיבה שלו לבין הפחתת הסימפטומים, או הגברתם. זה שונה מהכחדת הסימפטומים גרידא, מטרה התנהגותית חלקית שלעיתים פוגעת בנכונות של המטופל להמשיך בטיפול.
באותו אופן גם כאן: השתחררות מהקומפולסיות חשובה מאוד, אבל לצידה חייבת להתפתח הבנה לגבי המסוגלות של האדם לנהל את "משק הבית המחשבתי" גם בתום התהליך הטיפולי.
להרחבה קראו את המאמר:
הגל השלישי בטיפול קוגניטיבי התנהגותי
איך מיינדפולנס עוזר ל-OCD?
טכניקת ה'מיינדפולנס' (Mindfullness), או 'קשיבות' בעברית, היא שיטה פסיכולוגית שמכוונת וממקדת את האדם להעניק תשומת לב לחוויות שהוא חווה בהווה באופן לא ביקורתי ושיפוטי, וכך לחיות חיים טובים, רגועים ושלווים יותר.
חוקרים מצאו כי למיינדפולנס יש השפעה משמעותית על תסמיני OCD, במיוחד על מיזוג מחשבה-פעולה (האמונה שפעולה על בסיס מחשבהזהה לאותה מחשבה), והיכולת להשתחרר ממחשבות לא רצויות.
להרחבה קראו את המאמר:
מה דורש טיפול CBT כדי להצליח לשפר את חיי המטופל עם OCD?
מחויבות
הטיפול דורש מחויבות גבוהה לעבודה בבית ועליה בעצם מתבססת הצלחת הטיפול, ואפשר לומר כי זה הרכיב המרכזי בו. מי שמשקיע, יכול להצליח.
עקביות
מעידות וצעד קטן אחורה מופיעים לעיתים לאורך הדרך בטיפול, בין המפגשים, בעיקר כאשר המטופל מתמודד עם אירועי-חיים מלחיצים ומעוררי חרדה. השאלה המרכזית היא עד כמה קיימת הנכונות לחזור לדרך המלך של העבודה הקשה.
המטופלים מתבקשים לנטר ולעקוב בקפידה אחר תופעות מגוונות שמופיעות לאורך הדרך. במובן מסוים, המטופל דרוך לקראת סינגלים מהסביבה ומהמוח, כדי לתעד אותם וללמוד לשלוט במשוואות הבריאות שנלמדות בטיפול.
מוטיבציה
המטפל מאתגר את המטופל מבחינה מוטיבציונית:
"האם באמת היית מעדיף לחשוב שוב ושוב על אותו דבר?"
"מה היית רוצה לעשות בזמנך הפנוי במקום לעשות את הקומפולסיה?"
"האם אתה נכון לקחת את ההגה ולהוביל את חייך במקום לתת למוח להוביל?"
קבלה
הכי חשוב להבין שהצד הרגשי אינו אינדיקטור להצלחת הטיפול, אלא הלמידה לגבי הכחדת הרלוונטיות של סינגלים מוחיים על אירועי חירום. מצד אחד, חשוב לקבל את הרעש האובססיבי, מצד שני לעמוד מולו ולהפחית בחשיבותו.
מהי יעילות הטיפול ההתנהגותי-קוגניטיבי ב-OCD?
הטיפול היעיל ביותר ב-OCD הוא טיפול התנהגותי (Franklin & Foa, 2011, Olatunji et al., 2013).
לצד הנתונים המחקריים, לא ניתן להפחית בחשיבותו של הקשר הטיפולי המיטיב, שמבסס את המוטיבציה והאמון שנבנים בין המטפל לבין המטופל.
מחקרים שמשווים בין השפעת הרכיב ההתנהגותי לבין הקוגניטיבי, מצאו שלפעמים זה אותו דבר, הקוגניטיבי יעיל כמו ההתנהגותי, ולפעמים מוצאים שהטיפול ההתנהגותי יותר יעיל, וזהו ממצא יותר עקבי.
מטא אנליזה העלתה שהטיפול ההתנהגותי יעיל יותר מהטיפול המשולב (קוגניטיבי+ התנהגותי).
כנראה מה שחשוב באמת זה הליך החשיפה ומניעת התגובה, אליו נגיע מיד.
איך עובד טיפול בחשיפה ומניעת תגובה (CBT-ERP)?
מטפל CBT מנוסה בטיפול בתסמונת OCD, ילמד את המטופל להטיל ספק בהסתברות של הפחדים ולאתגר את הלוגיקה הנסתרת מן העין.
בבסיס טיפול ההתנהגותי-קוגניטיבי ל-OCD עומדת שיטת החשיפה ומניעת תגובה (exposure and response prevention).
הטכניקה ההתנהגותית של חשיפה ומניעת תגובה (שנקראת בקצרה ERP), מתמודד המטופל עם המחשבות, הדימויים, ההקשרים והמצבים מעוררי החרדה ב-OCD.
כפי שניתן לראות בתרשים, שני הרכיבים הפעילים בטיפול הם- מניעת תגובה (response prevention) וחשיפה (exposure) – שמטרתה לפתח הביטואציה להתניה שמעוררת את האובססיה.
הטיפול עוזר במידה רבה מאוד לכ80% מהמטופלים. זאת בהשוואה לטיפול פסיכופרמקולוגי, שמסייע לכ50% מהמטופלים, עם תופעות לוואי ושיעורי הישנות גבוהים.
-
חשיפה- המטופל נחשף באופן אקטיבי והדרגתי, דרך היררכיה של קשיים, מהקל אל הכבד, בעוצמה הולכת וגוברת עד שהוא מפתח הביטואציה. התהליך נעשה עם ליווי המטפל ועם הרבה עבודה פסיכו-חינוכית (ראו כאן מאמר על פסיכואדוקציה). המטופל צריך לדעת שבתחילת התרגול החרדה נוטה לעלות, אך אם מתמידים בכך, החרדה תפחת. חשוב גם להבין שמדובר באחת השיטות הפשוטות והמוכחות ביותר בפסיכולוגיה קלינית. היא עובדת עבור כולם, בהינתן הנכונות, המוטיביציה וההתמדה. למשל, אם קיימת המנעות להשתמש בשירותים ציבוריים כתוצאה מחרדה אובססיבית מזיהום, המטופל יתחיל להיחשף למצב מאיים זה. לאחר מספר פעמים של התנסות, האסוציאציה שבבסיס ההתניה תלך ותישחק עד שהמטופל יעבוד הכחדה ולאחריה ילמד למידה חדשה, לפיה הסכנה מזיהום בשירותים אינה מעוררת מידה כל כך גבוהה של חרדה (עדיין, אם הוא יעדיף להתאפק עד הבית, זה בסדר גמור. הנקודה היא שהעדפה זו תיעשה מתוך בחירה ולא כהתנהגות מגוננת מפני החרדה).
-
מניעת תגובה- המטופל נמנע אקטיבית מלבצע את הטקסים, אותן התנהגויות קומפולסיביות. למשל, אם אדם מחזיק בקביעות מגבונים לחים כדי לנקות את הידיים לפני השימוש בשירותים, הואימקבל הנחיה לא לעשות זאת.
איך מתבצע טיפול בחשיפה באמצעות הטלפון הניד?
מעניין שטיפול בחשיפה ב-OCD יכול לעבוד גם כטיפול עצמי, פשוט באמצעות צפייה בסרטון של עצמך בעת ביצוע התנהגויות כפייתיות:
במחקר חדש השתתפו מתמודדים עם OCD לניקיון, שהתבטא בשטיפת ידיים כפייתית. החוקרים צילמו סרטונים של המטופלים רוחצים ושוטפים ידיים במרץ, ולאחר מכן התבקשו המטופלים לצפות בעצמם באמצעות מסך הטלפון הניד. המחקר העלה כי הצפייה בקומפולסיה האישית עזרה בהרגעה וביצירת כושר מנטלי.
מהי פסיכואדוקציה (Psycho-Education) בטיפול ב-OCD?
פסיכואדוקציה (Psycho-Education) היא מרכיב חשוב בכל טיפול ובפרט ב-CBT. המטפל מתעדכן בידע העדכני ביותר ומשתף את המטופל באופן שוטף במידע אודות ההפרעה.
ידע זה מסייע למטופל להכיר טוב יותר את עצמו, לקבל את ההפרעה ומתוך קבלה זו לגייס את כוחות ההתמודדות והריפוי.
טיפול CBT ב-OCD יכלול תמיד אלמנט פסיכו-חינוכי, שנעזר כיום גם בידע נוירופסיכולוגי, כמו התייחסות לתקלה בתהליך הסינון במוח.
הרעיון הוא כאמור ללמד את המטופל מה אנו יודעים כפסיכולוגים על ההפרעה, מה הניסיון הקליני מלמד אותנו, וכך לגייס אותו לטיפול.
לרובנו יש מחשבות לא רציונליות והגיונית שמעוררות רצון לבדוק ולוודא, ולרובנו יש גם את היכולת לומר שהמידע לא רציונלי ולסנן אותן החוצה.
אצל המתמודדים יש תקלה פיזיולוגית שלא מאפשרת לסנן, לכן הם נתקעים בלופ.
מידע כזה מקל על מטופלים רבים שעובדים בשיטת ה-ERP.
ברגע שמלמדים את המטופל זה עוזר לו לזהות מתי הוא עצמו תקוע בחשיבה אובססיבית, מלמדים אותו להסתכל על הבעיה "מבחוץ".
ברגע שאפשר לזהות אותה, נוצרת נקודת פתיחה שממנה יותר קל להילחם בזה.
מתמודדים עם הפרעה טורדנית כפייתית הם חקרנים וסקרנים, וטוב שכך. לכן מנסים רבים שיטות טיפול פסיכולוגי שונות, כמו היפנוזה או נוירופידבק.
טיפול בנזעי חשמל ל-OCD
טיפול ב-ECT (טיפול בנזעי חשמל) אינו טיפול קו ראשון עבור OCD, אך מחקרים מראים שהוא יכול להיות יעיל במקרים מסוימים, במיוחד עבור מטופלים שלא הגיבו לטיפולים אחרים כמו תרופות וטיפול CBT.
שיעורי ההפוגה ב-OCD כתוצאה מ-ECT נעים בין 60% ל-80%, עם יעילות משתנה בין מטופל למטופל.
הטיפול בדרך כלל מופנה למקרים חמורים במיוחד או כאשר יש תסמינים נוספים, כמו דיכאון קשה, שהופכים את ה-OCD לעמיד במיוחד לטיפול.
מתי נוקטים בניתוח מוח ל-OCD?
שיטת ההתערבות הרדיקלית ביותר, של ניתוח פסיכוכירורגי, נשקלת אך ורק במקרים של מטופלים הסובלים מ- OCD חמור ועמיד ואינם מגיבים לטיפולים פסיכולוגיים ותרופתיים.
ניתוח נוירולוגי חודרני זה ממוקד ב- Cingulate Bundle (ראו סימון באיור).
תחילת דרכו של ניתוח זה בשנות ה-30 של המאה הקודמת, אז כונה Psychosurgery.
השיטה עוררה (ועודנה מעוררת) מחלוקת מקצועית בקרב קלינאים, חוקרי מוח ופסיכיאטרים.
מחקר שנערך בשנים האחרונות מלמד כי מחצית מהמטופלים שעברו ניתוח נוירולוגי הראו שיפור מסוים בסימפטומים הכפייתיים, ובבדיקת מעקב בחלוף 7 שנים נמצא כי 15% מהמשתתפים החלימו מההפרעה באופן מלא. בכל שנה מבינים חוקרים יותר ויותר על הסיבות והגורמים ל-OCD והטיפולים משתפרים.
הנחת העבודה היא שתוך שנים ספורות כבר לא יהיה צורך בטיפולים ניתוחיים.
הכי חשוב, לא להתייאש ולהמשיך לנסות ERP, אולי אצל פסיכולוג אחר:
במחקר שנערך באוניברסיטת פנסילבניה נמצא כי טיפול בשיטת חשיפה ומניעת תגובה (ERP), נמצא יעיל במיוחד עבור מטופלים שטיפול תרופתי לא הועיל להם.
מחקר נבדקו 32 מטופלים שסבלו מ- OCD וטיפול תרופתי (מסוג ריספרידון) לא עזר להם. לאחר 17 שבועות של טיפול בחשיפה רובם הגדול (78 אחוזים) העידו על שיפור בסימפטומים של OCD.
החוקרים ציינו שהתרומה של טיפול בחשיפה ב-OCD הייתה ידועה אבל הממצא המפתיע הוא שהטיפול יעיל גם עבור אנשים שטיפול תרופתי לא עזר להם.
איך טיפול קבוצתי עוזר לטפל ב-OCD?
טיפול קבוצתי וקבוצות לעזרה עצמית משמשות לטיפול ב-OCD.
הקבוצות מאפשרות תמיכה הדדית, אוניברסליות (גילוי שאחרים מתמודדים עם קשיים דומים לשלך) ולמידה שלמידע חדש על ההפרעה והיבטים רלוונטיים לגביה.
המטופלים לומדים למקד מחדש את הקשב ולזהות דחפים קומפולסיביים שהם צפויים להרגיש. בנוסף, המתמודדים סובלים באופן קבוע מבידוד ומרגשות בושה (שמובילים לעיתים להסתרה) וקבוצה מספקת הקלה רבה.
לפי מחקרים עדכניים, טיפול קוגניטיבי-התנהגותי ל- OCD, המועבר באופן מובנה במסגרת קבוצתית הוא טיפול קליני יעיל שנותן תוצאות יפות.
למעשה, הוא מוסיף לטיפול הפסיכולוגי הסטנדרטי את היתרונות הקבוצתיים שתוארו לעיל.
מהו טיפול במציאות מדומה (VR) לטיפול ב-OCD?
טיפולי מציאות מדומה מציעים חשיפה מבוקרת ובטוחה לגורמי מצוקה ב-OCD, תוך אפשרות להתאמה אישית ולחשיפה הדרגתית.
הם מאפשרים למטופלים להתמודד עם פחדים וחרדות בסביבה וירטואלית, ולפתח אסטרטגיות התמודדות יעילות.
להלן כמה גישות וסוגי טיפול במציאות מדומה ל-OCD:
-
iVRET (Immersive Virtual Reality Exposure Therapy): טיפול חשיפה במציאות מדומה אימרסיבית.
-
VERP (Virtual Emotion Regulation Psychotherapy): פסיכותרפיה לוויסות רגשי במציאות מדומה.
-
COVE (Contaminated Virtual Environment): סביבה וירטואלית מזוהמת, המתמקדת בטיפול בפחדי זיהום.
-
טיפול CBT-VR מותאם אישית: שימוש בסרטוני 360 מעולמו האישי של המטופל. יצירת סימולציות של סביבות ביתיות לטיפול במגוון תת-סוגים של OCD.
-
קסדה מבוססת מציאות מדומה לטיפול ב-OCD: חברת בריינסווי הישראלית פיתח קסדה, מבוססת טכנולוגיית VR, שקיבלה לאחרונה את אישור ה-FDA והיא מהווה כיוון מבטיח לטיפול לא פולשני להפרעה.
יישומים נוספים של טכנולוגיית מציאות מדומה משמשים מומחים ב-ocd למטרות אבחון.
למשל, קבוצת מחקר יצירתית פיתחה משחק שמדמה תסמינים של OCD בזמן אמת. מחקר הערכה שבחן את המשחק מלמד כי ניתן להיעזר בו כדי להבחין במידת החומרה של הפרעה אובססיבית קומפולסיבית אצל נבדקים.
להרחבה קראו את המאמרים:
טיפול עם קסדה לגרייה מגנטית מוחית עמוקה
מהו טיפול אינטנסיבי קצר מועד ב-OCD?
תוכנית טיפולית אינטנסיבית וממוקדת לטיפול ב-OCD בקרב ילדים, בני נוער ומבוגרים מוכיחה את עצמה בפרקטיקה ובמחקרים: תכנית הטיפול האינטנסיבית מורכבת מפגישות קבוצתיות בנות שעתיים-שלוש, פעמיים בשבוע, בשילוב ארבע שעות של טיפול אישי בשבוע.
חלק מהמטופלים מספיקים להשלים את הטיפול תוך שבועיים בלבד ומראים תוצאות עמידות לאורך זמן, שאינן נופלות מפסיכותרפיה ארוכה יותר.
להרחבה קראו את המאמר:
טיפול קצר מועד- איך הוא עובד, למי הוא מתאים, למי לא ולמה?
איך עוזרת שיטת הראיון המוטיבציוני לטפל ב-או סי די?
גישת הטיפול של הראיון המוטיבציוני (MI) נמצאה יעילה בעיקר עבור טיפול בהתמכרויות.
אולם MI רלוונטית גם לטיפול ב-OCD, בעיקר כאשר קיימת בעיית מוטיבציה אצל המטופל.
המטפל יכול לשלב כלים מגישת הראיון המוטיבציוני, כאשר נקודת המוצא היא שהמטופל מעוניין שיחולו שינויים חיוביים בחייו, אך יחד עם זאת מתמודד במקביל עם גורמי פנימיים שמפריעים לשינוי כזה.
להרחבה קראו את המאמר:
האם EMDR יעילה לטיפול בהפרעה אובססיבית-קומפולסיבית?
EMDR היא דרך טיפולית מוכחת לחרדות, PTSD ודיכאון.
על אף שהגורמים לפריצת OCD אינם כרוכים בטראומה נפשית, קשר כזה בכל זאת קיים, כאשר מרבית הסובלים מ-OCD חוו לפחות אירוע טראומטי אחד בחייהם.
המתמודדים עם OCD נוטים ״להיתקע״ בעולמם החשיבתי, והיתרון של שיטת EMDR במקרה זה מתבטא בשילוב הייחודי של עיבוד חשיבה שלילית, רגשות ותחושות גופניות.
עם זאת, חשוב לסייג:
בניגוד למטופלים המתמודדים עם הפרעות חרדה, PTSD ודיכאון, טיפול EMDR בהפרעת OCD ידרוש לרוב שילוב עם שיטת טיפול נוספת, בעיקר חשיפה ומניעת תגובה.
להרחבה קראו את המאמר:
כיצד טיפול משפחתי תורם למתמודדים עם OCD?
הפרעה טורדנית כפייתית גורמת לעיתים קרובות לבעיות בחיי המשפחה, לקשיים בזוגיות ובהורות ובהסתגלות חברתית.
טיפול משפחתי עשוי לעזור בהבנת ההפרעה, בקבלתה ובהפחתה של קונפליקטים משפחתיים. בהיות הטיפול המשפחתי מבוסס על גישה מערכתית, הוא עשוי גם להניע בני משפחה וללמד אותם כיצד לעזור לאחים, לילדים ולבני הזוג המתמודדים עם OCD.
להרחבה קראו את המאמר:
איך עובדים טיפולים רגשיים בהבעה ויצירה ב-OCD?
הטיפול הפסיכואנליטי הקלאסי, לצד השיטות הטיפוליות שהתפתחו מתוכו, אינו מצליח לספק מענה פסיכולוגי יעיל דיו עבור הפרעה טורדנית כפייתית.
אבל מה לגבי טיפולים אקספרסיביים?
פסיכודרמה, למשל, שניתן להעביר כטיפול פרטני או קבוצתי, מאפשרת לצאת מהקופסא הטיפולית הסטנדרטית של OCD ולחזק את עמודי התווך הטיפוליים של טיפול קוגניטיבי התנהגותי ב-OCD.
למרות שפורסמו עד היום רק תיאורי מקרה אנקדוטליים על הצלחת טיפול באמצעות פסיכודרמה בהפרעה טורדנית כפייתית, ולא מחקרים מבוססי ראיות, הרעיון של שילוב היבטים פסיכודרמטיים בטיפול ב-ocd די מרתק.
פסיכודרמה מאפשרת שיחה ייחודית של המטופל עם התסמינים של ההפרעה האובססיבית קומפולסיבית, באמצעות הומור, הזדהות ומשחק.
למשל -
מה זה אומר להיות המחשבה?
איך זה להיות הטקס?
יישומים של פסיכודרמה הראו המלצות יפות בעבר לטיפול נפשי בגמגום, הגיוני שגם כאן יוכלו לתרום למהלך טיפולי אינטגרטיבי.
גם טיפול באמנות פלסטית, בעיקר בציור, עשוי להוות דרך עוקפת במצבים של OCD עקשן במיוחד: מטופלים עם OCD, ובייחוד ילדים, עם ההפרעה מתקשים להתמודד ישירות עם היקף הסימפטומים, ויש אינדיקציות על כך שהם יכולים להפיק תועלת טיפולית מציור חופשי ופיסול.
מהן ההמלצות לטיפול עצמי ב-OCD?
באופן כללי, קשה מאוד ולעיתים בלתי אפשרי לטיפל באופן עצמאי בהפרעה. מומלץ לפנות לאנשי מקצוע. מפורטות כאן, בקיצור, כמה טכניקות וכלים הלקוחים מטיפול קוגניטיבי-התנהגותי. מטופלים שחוו הקלה בסימפטומים, מספרים שטכניקות אלה עזרו להם במיוחד. בהינתן מוטיבציה גבוהה והשקעה, הכול ניתן לביצוע גם לבד. אולם, אם אתם מעוניינים בטכניקות המותאמות לכם ולקושי הייחודי שאתם חווים, מומלץ לפנות למטפל מקצועי.
כלים לעזרה עצמית
בדקו את הדיוק של המחשבות שלכם: לדוגמה- אם יש לכם מחשבה כמו: "אם אחשוב הרבה על הבעיה שלי, זה יסייע לי במציאת פתרון", אתם יכולים לכתוב בטור אחד כל מקרה שבו מצאתם את עצמכם חושבים הרבה על בעיה ובטור השני בחנו האם החשיבה הרבה הזאת אכן הובילה לפתרון יעיל של הבעיה.
בסוף השבוע, סכמו את התוצאות ובדקו באיזה אחוז מהמקרים חשיבת-היתר הובילה לפתרון יעיל. אפשרות אחרת היא לתעד את מספר הדקות בו הרהרתם בבעיה כלשהי כל פעם שאתם מבחינים בכך, וכך תוכלו לקבוע כמה דקות מחשבה היו דרושות לכם לכל פתרון יעיל.
לדוגמה- אם המחשבה שלכם היא "אני לא יכול לעשות שום דבר נכון אף פעם"- כתבו בטור אחד את כל הראיות האובייקטיביות לכך שאינכם יכולים לעשות שום דבר נכון אף פעם, ובטור השני את כל הראיות האובייקטיביות לכך שהמחשבה הזו אינה נכונה.
לאחר מכן, כתבו מספר מחשבות מאוזנות יותר שמשקפות באופן מדויק את הראיות. אתם לא צריכים להאמין במאה אחוז במחשבות החדשות, בתור התחלה, רק נסו אותן.
כיצד ניתן להיעזר בטיפול ממוחשב כדי להקל על OCD?
אחד האמצעים שעשויים לתרום להצלחת טיפולי ב-OCD הוא (Personalized-Computerized Inhibitory Training (P-CIT.
כלי טכנולוגי זה מהווה דוגמא מצוינת לאופן בו ניתן לשפר את הנגישות והאפקטיביות של הפסיכולוגיה ושירותי בריאות הנפש על ידי שימוש בטכנולוגיה.
מטרת P-CIT היא לשפר את יכולת המטופל לשלוט ולדכא תגובות בזמן חשיפה לגירויים המעוררים את תסמיני ה-OCD.
מחקר הערכה שפורסם ב-2018 מצא כי שימוש בכלי זה, בשילוב עם טיפולי חשיפה ו-ERP, שיפרו את תסמיני ה-OCD והמטופלים דיווחו על הפחתה באמונות, במחשבות ובטקסים הקשורים להפרעה.
טיפול ב- OCD: תרופות או פסיכותרפיה?
במחקר מטא אנליזה שפורסם ב-National Institute For Health Research, נמצא, כי בקרב מבוגרים המתמודדים עם OCD, כל סוגי הטיפולים - טיפול קוגניטיבי, טיפול התנהגותי וטיפול תרופתי - מפחיתים את הסימפטומים של ההפרעה.
לעומת זאת, הטיפול אשר נמצא יעיל ביותר בקרב ילדים ונוער עם OCD, הוא טיפול קוגניטיבי או טיפול קוגניטיבי בשילוב טיפול תרופתי בלוסטרל / סרנדה. מאחר וכל אחד מסוגי הטיפולים נמצא אפקטיבי, כאשר בוחרים טיפול עבור מטופל, הדבר החשוב ביותר הוא לשים לב לתופעות הלוואי ולהעדפות האישיות של אותו המטופל.
במחקר המתואר לעיל, נותחו 86 ניסויים בהם השתתפו בסך הכל 7306 מבוגרים ו-1305 ילדים ונוער. המחקר שילב ניסויים בהם סוגי הטיפול השונים הושוו אחד לשני וגם הושוו לטיפול פלצבו.
-
ההתערבויות פסיכולוגיות כללו טיפול התנהגותי, טיפול קוגניטיבי, וטיפול CBT.
-
הטיפול התרופתי כלל תרופות אנטי דיכאוניות שפועלות על סרוטונין (SSRI) ואנאפרניל.
-
קבוצות הביקורת כללו טיפול תרופתי פלצבו, טיפול פסיכולוגי פלצבו ורשימת המתנה.
מה העלה המחקר?
-
בקרב מבוגרים, טיפולים קוגניטיביים והתנהגותיים היו אפקטיביים יותר מאשר טיפול פלצבו.
-
CBT לא נמצא יותר אפקטיבי מאשר טיפול פלצבו.
-
לא נמצאו הבדלים באפקטיביות בין תרופות ה-SSRI השונות. כולן היו יעילות יותר מתרופת פלצבו. אנאפרניל הייתה יותר אפקטיבית מאשר פלצבו.
-
בקרב ילדים ונוער, ל-CBT בשילוב של לוסטרל / סרנדה היה האפקט הכי גדול.
מה הקשר בין ocd לבין רגשות אשם?
נראה שפחד מופרז מפני אשמה יכול לתרום להתפתחות של הפרעה טורדנית כפייתית.
מחקר איטלקי מ-2017 מעלה כי אנשים הסובלים מ- OCD נוטים לחוות רגשות אשמה כמאיימים יותר ביחס לנורמה, מה שמביא את הסיטואציה של רגשות אשם לבלתי נסבלת.
למעשה, עבור רבים מהמתמודדים עם OCD, כל מחשבה או דחף שמגיע מבפנים ועשויים לעורר אשמה, מתבטאים בחרדה קיצונית ובניסיונות להשתחרר ממנה בכל מחיר. מכאן קצרה הדרך לטקסים התנהגותיים ומנטליים שעשויים להקל זמנית.
להרחבה קראו את המאמר:
מה זה OCD טהור- Pure O?
האם קיימת הפרעת OCD ללא טקסים? ללא התנהגות קומפולסיבית?
הקשר בין מחשבות אובססיביות להתנהגות קומפולסיבית הוא אחת השאלות הנחקרות ביותר במחקרים קליניים על OCD. בעבר, חוקרים, פסיכולוגים ופסיכיאטרים, ייחסו פחות חשיבות להתנהגות הכפייתית וטענו שאינה משמעותית בתוך כלל הסימפטומים. המחקר כיום מזהה טווח נרחב של התנהגויות שבעבר לא נתפסו כקומפולסיביות ומכליל אותם כסימפטומים ל-OCD.
הנגזרת הפרקטית של המחקרים הללו, היא שבכדי לקבל אבחנה מדויקת של OCD, לדעת החוקרים, יש להציג סימפטומים של התנהגות קומפולסיבית ומחשבה אובססיבית.
זה עומד בניגוד להגדרה ב-DSM הרביעי, שקריטריון האבחנה בו הינו מספר התנהגויות, שיכולות להשתייך כולן למחשבות אובססיביות או התנהגות קומפולסיבית (אך לא בהכרח לשתיהן).
לשם דיוק האבחנה, והתאמתה ל-DSM החמישי, שיצא בשנת 2013, פותחו כלים חדשים שעוזרים לרופאים ולמאבחנים, לתת למטופלים את האבחנה הנכונה.
כך למשל, בעבר נטען שמחשבות חודרניות הקשורות בדת, מיניות או דחפים אלימים אינם מוצאים ביטוי התנהגותי אך מחקרים חדשים הראו, שקיימים "טקסים מנטליים" שלעתים אינם מתבטאים בהתנהגות גלויה, אך ניתן לשייכן להתנהגות קומפולסיבית.
טקסים אלו הם למעשה התגובות הפנימיות שמתחוללות בעקבות המחשבות האובססיביות.
למשל, כאשר המחשבה האובססיבית קשורה בדת ואמונה, חזרה על תפילות "בלב" פעם אחר פעם, הינה ביטוי של התנהגות כפייתית. גם ספירה חוזרת ונשנית של חפצים או פריטים כחלק מהתנהגות של וידוא (reassurance-seeking), יצירת רשימת משימות בראש או בלחישה, או העיסוק ב"מחיקה" של תמונות או מחשבות מהראש, הינן דוגמאות להתנהגות כפייתית.
קלינאים רבים, בעיקר פסיכולוגים התנהגותיים, טוענים כיום שחשוב למחוק את ההגדרה הזו, שכן לכל אובססיה יש התנהגות מגוננת, גם אם אינה קומפולסיה של ממש ושעצם ההגדרה של PURE-O מעודדת הכחשה לא רצויה אצל מטופלים.
מחקרים מצאו, שרובם המכריע של הסובלים מ-OCD שאובחנו על ידי כלי המחקר המקובלים סובלים הן מהתנהגות כפייתית והן ממחשבות אובססיביות. תפקידם של המאבחנים הוא לסייע למטופלים להבין את מקורות ההתנהגות כשלב ראשון בתהליך השינוי. על כן, סיווג ההתנהגויות בשלב האבחון משמעותי מאוד ומחקרים רבים עוסקים בכך לאחרונה. רבות מן ההתנהגויות, שאחראיות לסבל רב אצל המתמודדים, משתייכות לקטגוריה "טקסים מנטליים".
להרחבה קראו את המאמר:
מה ההבדל בין OCD ל-OCPD (אישיות טורדנית כפייתית)?
הפרעת אישיות אובססיבית-קומפולסיבית (OCPD), שנקראת גם Anankastic personality disorder, היא הפרעה אגו-סינטונית, שמתבטאת במתן חשיבות עצומה לסדר, ארגון וניקיון.
המתמודדים עם הפרעת אישיות אובססיבית קומפולסיבית אינם מודעים לרוב לסבל שהם מסבים לעצמם ולאנשים שבסביבתם ולרוב אינם מפרשים אותו ככזה. הם תופסים קפדנות כחלק רצוי ואינהרנטי חייהם ומנטייתם הטבעית, ולכן גם פחות פונים לעזרה נפשית. הם נוטים לשמור על סגנון חיים מאוד מתודי, לעיתים ספרטני, שמתבטא בשגרה יומיומית קבועה שרק לעיתים נדירות יסטו ממנה (השכמה בשעה קבועה, ארוחת בוקר זהה, ביגוד בעיצוב אחיד). שינויים נחווים עבורם כמעמסה שדורשת התגייסות נפשית עצומה, שלעיתים מעוררת חרדה וחוסר שקט.
OCD, לעומת OCPD, היא הפרעה אגו-דיסטונית:
הסובלים ממנה מודעים היטב לסבלם ושואפים להפחית אותו. הם רואים בסימפטומים של ההפרעה - טקסים כפייתיים ומחשבות טורדניות - מטרד שמשתלט על חייהם.
הבדל נוסף מתבטא במידת התנודתיות של 2 ההפרעות לאורך השנים:
בעוד שהסימפטומים של OCD נוטים להשתנות ביחס למידת המצוקה בתקופת זמן ספציפית, הדפוסים הנוקשים של OCPD נוטים להיות מתמשכים ויציבים לטווח ארוך.
עדכוני מחקרים
-
מחקר מצא כי לתרופה מבוססת הגלוטומט, ממנטין, בה נעשה כיום שימוש לטיפול באלצהיימר, יש פוטנציאל לסייע למתמודדים עם OCD.
-
מחקר ישראלי חדש מצא קשר בין חלימה לא מסתגלת בהקיץ לבין OCD.
-
זוהה חלבון ספציפי, SPRED2 , שפגם או מחסור בו באיזורים ספציפיים במוח (האמיגדלה והגרעין הבזאלי), קשורים ישירות לייצור אובססיות.
-
במחקר חדש זוהה הנוירוטרנסמיטור GABA כגורם מפתח המאפשר לנו לדכא מחשבות לא רצויות.
-
OCD שכיח יותר במדינות צפוניות, בהן יש פחות אור שמש. חוקרים קושרים ממצא זה לדפוסי שינה לקויים.
-
מחקר חדש זיהה קשר בין הפרעת דיכאון עונתית (דיכאון חורף) לבין OCD: התוצאות מראות כי נבדקים שסובלים מ- OCD הם בעלי סיכוי גבוה יותר מהממוצע לחוות השפעות עונתיות על מצב הרוח, וכי מידת הכפייתיות שלהם גבוהה יותר בחודשי החורף.
-
נתונים חדשים מצביעים על כך שמתמודדים עם OCD עשויים להיות בעלי סיכון מוגבר לשבץ מוחי בהמשך חייהם.
-
בהמשך לגילויים בסעיפים הקודמים, מחקר שבוצע עם תהודה מגנטית מלמד על חוסר איזון בין רמות גלוטמט וגאבא באזורים הקדמיים של המוח אצל מתמודדים עם OCD. באופן ספציפי, נמצאו אצלם רמות מוגברות של גלוטמט ורמות נמוכות יותר של Gaba.
שאלות נפוצות על טיפול לא תרופתי ב-OCD
בטיפול CBT סטנדרטי לOCD, ניתן לצפות להקלה משמעותית בתסמינים לאחר 12-16 מפגשים שבועיים, אך זמן ההחלמה משתנה מאדם לאדם. בעוד שחלק מהמטופלים יחוו שיפור ניכר כבר אחרי 8-10 מפגשים, אחרים עם OCD חמור יותר עשויים להזדקק ל-20 מפגשים או יותר.
המפתח הוא התמדה בתרגול החשיפה ומניעת התגובה בין המפגשים. ככל שהמטופל מתרגל יותר את הטכניקות בחיי היומיום, כך משך הטיפול עשוי להתקצר והתוצאות להיות יציבות יותר לאורך זמן.
בעוד שיש ספרי עזרה עצמית וקורסים מקוונים לטיפול ב-OCD, המחקרים מראים שהאפקטיביות של טיפול עצמי נמוכה משמעותית בהשוואה לטיפול עם מטפל מוסמך. הסיבה העיקרית היא שקשה מאוד לבצע תרגילי חשיפה ומניעת תגובה ללא הדרכה מקצועית, במיוחד כשמדובר בחרדות משמעותיות.
עם זאת, ישנם אפליקציות וכלים דיגיטליים שיכולים לתמוך בתהליך הטיפולי כאשר הם משולבים עם טיפול מקצועי. אלה יכולים לסייע בהתמדה והעמקת התרגול בין פגישות הטיפול.
מחקרי מעקב ארוכי טווח מראים ששיעור ההישנות אחרי טיפול CBT מוצלח ב-OCD נע בין 20-30% בחמש השנים הראשונות. עם זאת, גם במקרים של הישנות, התסמינים בדרך כלל מופיעים בעוצמה נמוכה יותר ומטופלים שלמדו כלים ב-CBT יכולים להתמודד איתם טוב יותר.
מפגשי חיזוק תקופתיים של CBT (כל 3-6 חודשים) אחרי סיום הטיפול העיקרי מפחיתים משמעותית את שיעורי ההישנות ושומרים על הכלים והמיומנויות שנרכשו בטיפול.
היענות משפחתית להפרעה הטורדנית-כפייתית היא אתגר משמעותי בטיפול. למטפלים מומלץ לערב את בני המשפחה בתהליך הטיפולי ולהסביר להם כיצד שיתוף פעולה עם טקסים כפייתיים, אפילו שהוא מגיע לגמרי מתוך כוונה טובה, מחזק למעשה את מעגל ההפרעה.
יש ללמד את בני המשפחה להציע תמיכה רגשית במקום לשתף פעולה עם מתן אישורים, ולספק להם כלים להתמודדות עם מצבים בהם המטופל מבקש אישור או עזרה בביצוע טקסים. טיפול משפחתי ממוקד-OCD יכול לסייע מאוד בתהליך זה.
תרגול מיינדפולנס יכול לשמש ככלי משלים יעיל בטיפול ב-OCD. הוא מאפשר למטופלים להתבונן במחשבות האובססיביות מבלי להיסחף אליהן ומפחית את הסבל הרגשי הקשור בהן.
תרגילים ספציפיים כוללים "נשימה נוכחת" בזמן הופעת מחשבה טורדנית, "הרחבת המודעות" לכלל החוויה ולא רק למחשבה המטרידה, ותרגול "קבלה לא שיפוטית" של מחשבות ללא צורך להגיב להן. מחקרים מראים שמיינדפולנס יעיל במיוחד ל-Pure O וליצירת מרחק מהמחשבות האובססיביות.
מחקרים מראים שפעילות גופנית סדירה (לפחות 30 דקות של פעילות אירובית 3-5 פעמים בשבוע) יכולה להפחית תסמיני OCD בכ-20%. פעילות גופנית מגבירה את רמות הסרוטונין והדופמין במוח, מפחיתה חרדה כללית, ומשפרת את היכולת להתמודד עם מחשבות מטרידות.
בנוסף, היא יכולה להסיט את תשומת הלב מהאובססיות ולהפחית את הדחף לבצע טקסים. פעילויות כמו יוגה, טאי צ'י וריצה נמצאו יעילות במיוחד בשילוב עם טיפול CBT.
החמרה בתסמיני OCD בזמני לחץ היא נפוצה מאוד. יש לבנות מראש "תוכנית חירום" שכוללת:
1. זיהוי מוקדם של סימני הידרדרות (למשל הגברה בתדירות של טקסים מסוימים)
2. הגברת תדירות ועוצמת תרגילי החשיפה
3. שימוש בטכניקות הרפיה ומיינדפולנס
4. הגברת התמיכה החברתית
5. שינויים זמניים בסדר היום להפחתת עומס
6. פנייה מוקדמת למטפל לפני שההחמרה הופכת משמעותית
חשוב ללמוד לזהות טריגרים אישיים ולפתח אסטרטגיות ספציפיות עבורם.
הטכניקה של "החצנה" (externalization) מאפשרת למטופל להפריד בין עצמו לבין ה-OCD. במקום לומר "יש לי מחשבות מטרידות", אפשר לומר "ה-OCD מנסה לשכנע אותי ש...".
הטכניקה יעילה במיוחד כאשר:
1. נותנים לOCD שם או כינוי
2. מזהים את ה"קול" הספציפי שלו
3. מנהלים איתו "שיחות" בהן מאתגרים את הטענות שלו
4. יוצרים הצהרת עמדה נגדו
הפרדה זו מפחיתה את הזדהות המטופל עם המחשבות האובססיביות ומאפשרת לו להתנגד להן ביתר קלות.
טיפול קבוצתי מספק הזדמנות לראות אחרים מתמודדים עם אתגרים דומים, מפחית בושה ומספק תמיכה חברתית. הוא גם מאפשר למידה מהתנסויות של אחרים ויוצר מסגרת אחריותיות קבוצתית.
עם זאת, האינטנסיביות נמוכה יותר מטיפול פרטני, וקשה יותר להתאים תרגילי חשיפה אישיים. בטיפול פרטני יש יותר מקום להתמקד בסוגיות אישיות ספציפיות ולהתקדם בקצב המתאים למטופל.
האפקטיביות הגבוהה ביותר נמצאה בשילוב של שניהם: טיפול פרטני עם קבוצות תמיכה או סדנאות מיומנויות קבוצתיות.
OCD יכול להשפיע משמעותית על מערכות יחסים. האסטרטגיות המומלצות כוללות:
1. חינוך בן/בת הזוג על ההפרעה, כולל ההבנה שהמטופל אינו "בוחר" בהתנהגויות
2. הגדרת גבולות ברורים – מתי בן/בת הזוג משתתף בטקסים ומתי לא
3. יצירת "חוזה OCD" משותף המגדיר איך מתמודדים עם סיטואציות ספציפיות
4. טיפול זוגי ממוקד-OCD שמתמקד באתגרים הייחודיים שההפרעה מציבה
5. פיתוח תקשורת פתוחה על תחושות וצרכים
6. שמירה על "אזורים מוגנים" בחיים המשותפים שאינם מושפעים מההפרעה
7. הפרדה בין בקשות סבירות לבין דרישות הנובעות מהOCD
טיפול זוגי משולב עם טיפול פרטני מראה תוצאות טובות במיוחד.
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
OCD
הפרעה טורדנית כפייתית
במידה ואתם מעוניינים להתחיל טיפול, צרו עמנו קשר לשיחת הכוונה.
אחרי חשיבה משותפת תוכלו לקבל המלצה על מטפל/ת CBT ב-OCD בתל אביב, בחיפה ובכל הארץ.
לקביעת שיחת ייעוץ אישית להתאמת טיפול מותאם לצרכים שלכם:
כתיבה:
אביגיל וינר, פסיכולוגית בהתמחות קלינית
מור צח מוכתר, MA בפסיכולוגיה חינוכית
דורון עמרן, MSW, עובדת סוציאלית קלינית
שי שופטי, MA, פסיכולוגית בהתמחות קלינית
סמדר שטיינברג, MA, מטפלת בביבליותרפיה
מקורות קריאה וספרים לעזרה עצמית על אוסידי
ג'ודית ל רפופורט (2005). הילד שלא הצליח להפסיק להתרחץ. ההפרעה הטורדנית-כפייתית והטיפול בה. 1998, הוצאת גפן
בריינסווי קיבלה אישור מה-FDA למערכת לטיפול ב-OCD. אוגוסט 2018, נועם בראל, מתוך אתר ביזפורטל: http://www.bizportal.co.il/capitalmarket/news/article/751297
נמצא קשר בין "חלימה-בהקיץ חריגה" לתסמיני OCD. אוגוסט 2018, יפעת גדות, מתוך חדשות מחלקה ראשונה: http://www.news1.co.il/Archive/001-D-405363-00.html
איתן טמיר "תקללו חופשי: מחקר חדש מבהיר שתסבלו פחות כאב נפשי וגופני אם תקללו". 2017, מתוך ניוז 1 חדשות מחלקה ראשונה, בלוג של מכון טמיר
עדנה ב' פואה, פרופ' רייד וילסון. די לאובססיה. 2005, הוצאת מודן
Abramowitz, J. S. (1996). Variants of exposure and response prevention in the treatment of obsessive-compulsive disorder: A meta-analysis. Behavior therapy, 27(4), 583-600.
Abramowitz, J. S. (2018). Getting over OCD (2nd edition). New York: Guilford Press.
Amitai Abramovitch, Gideon Anholt, Sagi Raveh-Gottfried, Naama Hamo, Jonathan S. Abramowitz. Meta-Analysis of Intelligence Quotient (IQ) in Obsessive-Compulsive Disorder. Neuropsychology Review, 2017; 9358-0.
Allen, A., King, A., & Hollander, E. (2003). Obsessive-compulsive spectrum disorders. Dialogues in clinical neuroscience, 5(3), 259–271.
American Psychiatric Association. (2013). Diagnostic and Statistical Manual of Mental Disorders (DSM–5). Washington, DC: American Psychiatric Association.
Arumugham, S. S., et al. (2026). Clinical practice guidelines for obsessive-compulsive disorder: 2025 update. Indian Journal of Psychiatry, 68(1), 44–67. https://doi.org/10.4103/indianjpsychiatry_1259_25
Balachander, S., Bajaj, A., Hazari, N., Kumar, A., Anand, N., Manjula, M., Sudhir, P. M., Cherian, A. V., Narayanaswamy, J. C., Jaisoorya, T. S., Math, S. B., Kandavel, T., Arumugham, S. S., & Janardhan Reddy, Y. C. (2020). Long-term Outcomes of Intensive Inpatient Care for Severe, Resistant Obsessive-Compulsive Disorder: Résultats à long terme de soins intensifs à des patients hospitalisés pour un trouble obsessionnel-compulsif grave et résistant. Canadian journal of psychiatry. Revue canadienne de psychiatrie, 65(11), 779–789. https://doi.org/10.1177/0706743720927830
Bhikram, T., Abi-Jaoude, E., & Sandor, P. (2017). OCD: obsessive–compulsive … disgust? The role of disgust in obsessive–compulsive disorder. Journal of Psychiatry & Neuroscience, 42(5), 300–306.
Biria, M., Banca, P., Healy, M.P. et al. Cortical glutamate and GABA are related to compulsive behaviour in individuals with obsessive compulsive disorder and healthy controls. Nat Commun 14, 3324 (2023). https://doi.org/10.1038/s41467-023-38695-z.
Brander G, Rydell M, Kuja-Halkola R, et al. Association of Perinatal Risk Factors With Obsessive-Compulsive Disorder: A Population-Based Birth Cohort, Sibling Control Study. JAMA Psychiatry, 73(11), 1135–1144.
Coughtrey, A. E., & Melli, G. (2026). Beyond Exposure: Innovations in the Treatment of Obsessive-Compulsive Disorder. Journal of clinical psychology, 10.1002/jclp.70099. Advance online publication. https://doi.org/10.1002/jclp.70099
Cox R.C. et al (2018). The role of eveningness in obsessive-compulsive symptoms: Cross-sectional and prospective approaches. Journal of Affective Disorders, 235, 448-455.
Edna B. Foa (Author), Reid Wilson (Author), David H. Barlow (1991). Stop Obsessing!: How to Overcome Your Obsessions and Compulsions.
Ferraioli, F., Culicetto, L., Cecchetti, L., Falzone, A., Tomaiuolo, F., Quartarone, A., & Vicario, C. M. (2024). Virtual Reality Exposure Therapy for Treating Fear of Contamination Disorders: A Systematic Review of Healthy and Clinical Populations. Brain sciences, 14(5), 510. https://doi.org/10.3390/brainsci14050510
Fineberg, N. A., et al. (2020). Clinical advances in obsessive-compulsive disorder: a position statement by the International College of Obsessive-Compulsive Spectrum Disorders. International clinical psychopharmacology, 35(4), 173–193.
Gao, M., Rejaei, D., & Liu, H. (2016). Ketamine use in current clinical practice. Acta Pharmacologica Sinica, 37(7), 865–872.
Gillihan, S. J., Williams, M. T., Malcoun, E., Yadin, E., & Foa, E. B. (2012). Common pitfalls in exposure and response prevention (EX/RP) for OCD. Journal of obsessive-compulsive and related disorders, 1(4), 251-257.
Grover, Sandeep et al. (2017). Obsessive Compulsive Symptoms/disorder in patients with schizophrenia: Prevalence, relationship with other symptom dimensions and impact on functioning. Psychiatry Research, 250, 277-284.
Hanstede, M., Gidron, Y., & Nyklícek, I. (2008). The effects of a mindfulness intervention on obsessive-compulsive symptoms in a non-clinical student population. Journal of Nervous Mental Disorders, 196(10), 776-779.
Kalanthroff E., et al (2018). Piloting a Personalized Computerized Inhibitory Training Program for Individuals with Obsessive-Compulsive Disorder. Psychotherapy and Psychosomatics, 87(1), 52-54.
Law C, Kamarsu S, Obisie-Orlu IC, Belli GM, Mancebo M, Eisen J, Rasmussen S, Boisseau CL. Personality traits as predictors of OCD remission: A longitudinal study. J Affect Disord, 320, 196-200. doi: 10.1016/j.jad.2022.09.121.
Leichsenring, F., & Steinert, C. (2016). Psychodynamic therapy of obsessive‐compulsive disorder: principles of a manual‐guided approach. World Psychiatry, 15(3), 293–294.
Maltby, N., & Tolin, D. (2005). A brief motivational intervention for treatment-refusing OCD patients. Cognitive Behaviour Therapy, 34, 176-184.
Mar-Barrutia, L., Real, E., Segalás, C., Bertolín, S., Menchón, J. M., & Alonso, P. (2021). Deep brain stimulation for obsessive-compulsive disorder: A systematic review of worldwide experience after 20 years. World journal of psychiatry, 11(9), 659–680. https://doi.org/10.5498/wjp.v11.i9.659
McKay D. Treating disgust reactions in contamination-based obsessive-compulsive disorder. J Behav Ther Exp Psychiatry, 37, 53–59.
Olatunji BO, Davis ML, Powers MB, Smits JA. (2013). Cognitive-behavioral therapy for obsessive-compulsive disorder: a meta-analysis of treatment outcome and moderators. J Psychiatr Res, 47(1), 33-41.
Pérez-Vigil A, Fernández de la Cruz L, Brander G, et al. Association of Obsessive-Compulsive Disorder With Objective Indicators of Educational Attainment: A Nationwide Register-Based Sibling Control Study. JAMA Psychiatry, 75(1), 47–55.
Andrea Petersen (2018). With Short, Intense Sessions, Some Patients Finish Therapy in Just Weeks. The New York Times.
Pittenger, C., Kelmendi, B., Bloch, M., Krystal, J. H., & Coric, V. (2005). Clinical Treatment of Obsessive Compulsive Disorder. Psychiatry (Edgmont), 2(11), 34–43.
Pushkarskaya, H., Tolin, D., Ruderman, L., Kirshenbaum, A., Kelly, J. M., Pittenger, C., & Levy, I. (2015). Decision-Making Under Uncertainty in Obsessive-Compulsive Disorder. Journal of Psychiatric Research, 69, 166–173.
Janardhan Reddy, Y. C., Sundar, A. S., Narayanaswamy, J. C., & Math, S. B. (2017). Clinical practice guidelines for Obsessive-Compulsive Disorder. Indian Journal of Psychiatry, 59(Suppl 1), S74–S90.
Reid, J. E., Laws, K. R., Drummond, L., Vismara, M., Grancini, B., Mpavaenda, D., & Fineberg, N. A. (2021). Cognitive behavioural therapy with exposure and response prevention in the treatment of obsessive-compulsive disorder: A systematic review and meta-analysis of randomised controlled trials. Comprehensive psychiatry, 106, 152223.
Steuber, E. R., & McGuire, J. F. (2023). A Meta-analysis of Transcranial Magnetic Stimulation in Obsessive-Compulsive Disorder. Biological psychiatry. Cognitive neuroscience and neuroimaging, 8(11), 1145–1155. https://doi.org/10.1016/j.bpsc.2023.06.003
Taylor S. Molecular genetics of obsessive-compulsive disorder: a comprehensive meta-analysis of genetic association studies. Mol Psychiatry, 18(7), 799-805.
Twohig MP, Hayes SC, Plumb JC, Pruitt LD, Collins AB, Hazlett-Stevens H, Woidneck MR. (2010). A randomized clinical trial of acceptance and commitment therapy versus progressive relaxation training for obsessive-compulsive disorder. J Consult Clin Psychol, 78(5), 705-16.
Ullrich, M., Weber, M., Post, A. M., Popp, S., Grein, J., Zechner, M., Guerrero González, H., Kreis, A., Schmitt, A. G., Üçeyler, N., Lesch, K-P., & Schuh, K. (2017). OCD-like behavior is caused by dysfunction of thalamo-amygdala circuits and upregulated TrkB/ERK-MAPK signaling as a result of SPRED2 deficiency. Molecular Psychiatry.
Williams, M. T., et al. (2011). The Myth of the Pure Obsessional Type in Obsessive-Compulsive Disorder. Depression and Anxiety, 28(6), 495–500.
Wootton BM (2016). Remote cognitive–behavior therapy for obsessive–compulsive symptoms: A meta-analysis. Clin Psychol Rev, 43, 103-13.
Zhou DD et al. An updated meta-analysis: Short-term therapeutic effects of repeated transcranial magnetic stimulation in treating obsessive-compulsive disorder. J Affect Disord, 215, 187.
https://www.mentalhelp.net/blogs/ocd-and-decision-making/
http://beyondocd.org/information-for-individuals/clinical-definition-of-ocd
http://beyondocd.org/information-for-individuals/symptoms/extreme-need-for-symmetry-or-exactness
https://www-sciencedirect-com.ezproxy.haifa.ac.il/science/article/pii/S221136491200053X
http://beyondocd.org/information-for-individuals/symptoms/ocd-related-hoarding
https://www.haaretz.co.il/news/health/1.1901725
http://jobs.lovetoknow.com/careers-people-ocd
https://ajp.psychiatryonline.org/doi/abs/10.1176/appi.ajp.2017.17040472
http://www.steveseay.com/ocd-unwanted-impulse-cursing-harming-killing/
http://scitechconnect.elsevier.com/obsessive-compulsive-disorder-background-brain-etiology/
https://www.psychiatrictimes.com/view/understanding-differences-between-impulsivity-and-compulsivity
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה