מהי הפרעת פאניקה?
הפרעת פאניקה היא סוג של הפרעת חרדה.
ההפרעה מתבטאת בהתקפי חרדה, תחושות אימה פתאומיות כאשר לא קיימת סכנה ממשית.
ההרגשה של התקף חרדה היא של אובדן שליטה, יחד עם תסמינים גופניים.
התקף פאניקה הוא פרץ פחד עז שמגיע לשיא תוך דקות, ובמהלך זמן זה לפחות ארבעה מהבאים מתרחש:
-
הזעה
-
רעידות
-
קוצר נשימה
-
כאב בחזה
-
בחילה
-
סחרחורות
-
גלי חום וקור
-
פחד משיגעון ואובדן שליטה
-
פחד ממוות
אפידמיולוגית, הערכת השכיחות של הפרעת פאניקה לאורך החיים בקרב מבוגרים בארצות הברית נעה בין 2% ל-6%.
השכיחות של ההפרעה בכל שנה אצל מבוגרים היא 2.7%, 44.8% מתוכם מוגדרים כ״מקרים חמורים״.
אבחון הפרעת פאניקה
אבחנה של הפרעת פאניקה, לפי DSM-5, תינתן אך ורק בהיעדר הפרעות חרדה ופוביות (כמו פוביה ספציפית, או חרדה חברתית).
האבחנה ניתנת כאשר היו כמה התקפים חמורים של חרדה אוטונומית שהתרחשו בטווח של חודש, כאשר: אין סכנה אובייקטיבית, מבלי שהם תחומים למצב מוכר או צפוי, ועם חופש יחסי מסימפטומי חרדה בין התקף להתקף (למעט חרדת ציפייה).
הפרעת פאניקה ואגורפוביה
השילוב בין הפרעת פאניקה לאגרופוביה שכיח למדי. ב-1994, בעת פרסום ה-DSM-IV, פיצלה האגודה הפסיכיאטרית האמריקאית (American Psychiatric Association) בין הפרעת פאניקה עם אגורפוביה לבין הפרעת פאניקה ללא אגורפוביה.
בגרסאות הקודמות של ה-DSM, המונחים הפרעת פאניקה ואגורפוביה שימשו לתיאור מצב פסיכיאטרי דומה.
ב-DSM-5 הפרעת פאניקה ואגורפוביה הן שתי הפרעות נפרדות ומובחנות זו מזו.
תחלואה נלווית
מתמודדים עם הפרעת פאניקה נוטים לסבול גם ממיגרנה (12.7%), כאבי ראש (5.5%) ושילוב בין כאבי ראש ומיגרנות (14.2%).
חוץ מכל אלה, חשוב לשקול גם הפרעות נפשיות אחרות שיכולות לגרום להתקפי חרדה, כמו סכיזופרניה, הפרעה דו-קוטבית, דיכאון, הפרעת דחק פוסט-טראומטית (PTSD), פוביות והפרעת סומטיזציה.
אבחנה מבדלת
במהלך האבחון יבחין הרופא בין הפרעת פאניקה לבין סימפטומטולוגיה של מצבים רפואיים מגוונים, למשל:
-
אנגינה (דלקת שקדים)
-
אוטם שריר הלב (למשל קושי לנשום, כאבים בחזה, דפיקות לב, הזעה)
-
הפרעת קצב (למשל דפיקות לב, קושי לנשום, סינקופה)
-
צניחה של המסתם הצניפי
-
תסחיף ריאתי (למשל קושי לנשום, יתר-נשימה, מועקה בחזה)
-
אסתמה (קושי לנשום, חרחורים)
-
פעילות יתר של בלוטת התריס (למשל דפיקות לב חזקות או מהירות, הזעה, חוסר יכולת לסבול חום)
-
היפוגליקמיה
-
כאב ראש
-
הזעה
-
יתר לחץ דם
-
היפופרתירואידיזם (עוויתות בשרירים, נמלול)
-
אירוע מוחי חולף (TIA)
-
התקף אפילפטי.
האבחנה המבדלת של הפרעת פאניקה חיונית במיוחד לרופאים במיון (אבל לא רק) בגלל שמטופלים עם התקפי חרדה חוזרי מגיעים הרבה פעמים למיון עם תלונות גופניות.
בערך 25% מהמטופלים שמגיעים למיון עם כאבים בחזה סובלים מהפרעת פאניקה ורק מעטים מופנים למומחים לבריאות הנפש.
סיבוכים אפשריים של הפרעת פאניקה
אנשים עם הפרעת פאניקה נמצאים בסיכון כפול למחלת לב איסכמית.
מחקר הראה שלכ-44% מהמטופלים במיון עם הפרעת פאניקה יש היסטוריה של מחלת לב.
מצד שני, תסמינים של התקפי לב והתקפי פאניקה נחווים כדומים. לכן צריך לשלול תסמונת כלילית חריפה אצל מטופלים עם גורמי סיכון גבוה, היסטוריה וממצאי EEG לפני שמתייגים את האירוע כפאניקה.
הקדשנו לכך תת-פרק בהמשך המאמר.
למטופלים עם טכיקרדיה על-חדרית יש פוטנציאל להיות מאובחנים בטעות בהפרעת פאניקה ביותר מ-50% מהמקרים. אפשר גם לפספס הפרעת פאניקה אם לא מבצעים ניטור של אירוע לבבי.
לסיכום, סיבוכים אפשריים של הפרעת פאניקה:
תסמונת כלילית חריפה, דלקת קרום הלב חריפה, תסמונת מצוקה נשימתית חריפה, אסתמה, פרפור עליות, רפרוף עליות, אי-ספיקת לב, צניחה של המסתם הצניפי, טריקרדיה עלייתית רב-מוקדית, אוטם שריר הלב ותסחיף ריאתי.
גורמי סיכון של הפרעת פאניקה
כל גישה תיאורטית מחקרית רואה את הסיבתיות וגורמי הסיכון להפרעת פאניקה מהזווית שלה:
-
התיאוריה הקוגניטיבית מציעה כי למתמודדים עם הפרעת פאניקה יש רגישות מוגברת לרמזים אוטונומיים פנימיים, שהאוכלוסיה הכללית נוטה להתעלם מהם.
-
מודל הקטכולאמינים מתייחס לרגישות מוגברת או שגויה של מערכת העצבים המרכזית לאדרנורצפטורים, ובכלל זה רגישות יתר פוטנציאלית של קולטני אלפא -2 פרה-סינפטיים. המודל הסרוטונרגי משער כי התקפי חרדה קשורים לתגובה מוגזמת או לא יעילה של קולטן פוסט-סינפטי לסרוטונין.
-
קיימת השערה לפיה הפרעת פאניקה פורצת על רקע של היפרוונטילציה כרונית ורגישות יתר של קולטנים לפחמן דו-חמצני.
-
מתגייסים בצבא ארה״ב, עם היסטוריה של התקפי זעם פוגעניים, נמצאו בסיכון כפול לפתח הפרעת פאניקה מאוחר יותר בחייהם (כמו גם הפרעת דיכאון חמורה, הפרעת חרדה כללית וחשיבה אובדנית).
-
מודל ה- GABA מניח כי הפחתה ברגישות הקולטן המעכב (מינוס על מינוס) יוצר בסופו של דבר השפעה מעוררת שמציתה התקפי חרדה.
-
גישה הורמונלית רואה בהורמון הנוירופפטידי אורקסין (היפרקרטין) גורם שמעור דריכות, חוויה שעומדת בתשתית של הפרעת פאניקה. אורקסין מיוצר בהיפותלמוס, משפיע על שינה ועוררות, תיאבון והוצאות אנרגיה. פגיעה בתפקוד של אורקסין קשורה לנרקולפסיה.
-
המודל הנוירואנטומי מציע כי התקפי פאניקה מתווכים על ידי מרכזי פחד מוחיים, כמו האמיגדלה, ההיפותלמוס וגזע המוח.
-
אסתמה נמצאה קשורה להפרעת פאניקה: הסיכוי של אסתמטים ללקות בהפרעה גבוה פי 4.5. הסובלים מהפרעת פאניקה הם בעלי סיכוי גבוה פי 6 מאלו ללא הפרעות חרדה לפתח אסטמה.
התקפי חרדה חוזרים בהפרעת פאניקה
התקפי חרדה חוזרים, או התקפי חרדה כרוניים, מופיעים בקרב כשליש מהמתמודדים עם הפרעת פאניקה, אשר סובלים מתסמינים כרוניים ומתמשכים.
התופעה אינה מוגדרת אמנם כקטגוריה אבחונית נפרדת, אך היא מוכרת היטב לקלינאים - פסיכולוגים קליניים ופסיכיאטרים המתמחים בטיפול בהפרעות חרדה - ומוגדרת קלינית כהפרעת פאניקה עמידה לטיפול.
את המכניזם של התקפי חרדה חוזרים ניתן לדמות למנגנון שהתקלקל ויצא משליטה - תחושת הפחד מפני סכנה היתה, לאורך כל שנות האבולוציה, הכרחית להישרדות האנושית.
בזמן התקף חרדה, המוח מפרש סיטואציה כמסוכנת למרות שהיא עשויה להיות בטוחה, או לפחות לא מפחידה.
הגוף, כלי שרת שלמד משהו לאורך השנים, מתגייס עם כל מה שיש לו לקראת סכנה שאינה קיימת. אדם שסובל מהתקפי חרדה נוטה להפנות תשומת לב מרובה לתחושות הגוף ונוטה לפרש אותן באופן קטסטרופלי: "הלב שלי דופק מהר – אני עומד לחטוף התקף לב!" "יש לי סחרחורת – אני עומד להתעלף במקום!" "אני מרגיש תחושות ניתוק וריחוף – אני משתגע!"
פרשנויות חירום אלו מעוררות עוד יותר את הגוף המתכונן לסכנה ובכך מגבירות את חומרת הסימפטומים - הלב דופק מהר יותר, ההזעה גוברת, כאבי הבטן מתחזקים.
שימו לב למעגל הפידבק שמגביר את התקף החרדה: מהמוח אל הגוף וחוזר חלילה.
החוויה האישית של התקף חרדה כל-כך קשה ומפחידה, עד שמטופלים יעשו הכל, אבל הכל, כדי למנוע התקף נוסף. וכך, האדם נמנע מעוד ועוד עשיה, וכאשר הוא עושה דברים שעלולים להביא להתקף, הוא נוקט ב"התנהגויות מגוננות": הוא מבקש מחבר או בן משפחה שילווה אותו בקביעות, הוא מצטייד בבקבוק מים ובכדור הרגעה טבעי או תרופתי להפחתת חרדה, הוא נוקט בזהירות יתר ובעיקר נמנע מהתנסויות חדשות, כמו טיולים, טיסות או ביקור במקומות לא מוכרים, כולן פעילויות שעלולות לעורר התקף חרדה.
ניתן להבין ולהזדהות עם התנהגויות ההמנעות, אבל חשוב להבין שאיכות החיים נפגעת באופן דרמטי, שמחזק כל הזמן את הפחד, עד הגעה לרמות שהוא מנהל לגמרי את החיים.
בחיים המנוהלים על ידי פחד מפני הפחד, קצרה הדרך לבחירה נואשת בחיים בתוך מקלט ביתי בטוח ולצמצום קיומי (שמתאפשר יותר ויותר עם הנגשת שירותי פסיכותרפיה באינטרנט).
התקף חרדה או הפרעת פאניקה (Panic Disorder)?
במצבים בהם התקפי חרדה חוזרים על עצמם פעם אחר פעם, מומלץ לבחון את האפשרות שמדובר בהפרעת פניקה שאינה מאובחנת.
רופאים מחפשים לרוב את הסיבות הרפואיות לסימנים הנראים ולסימפטומים המדווחים, והאפשרות שהמצוקה נובעת מבעיה נפשית נשארת בדרך כלל כאפשרות דיאגנוסטית אחרונה לאחר שנשללו מצבי סיכון לבביים.
85% יגיעו לחדר מיון לאחר התקף ראשון!
בעקבות החשש שמדובר בהתקף לב ולא בהתקף חרדה, ובכל מקרה שקיימת בעיה גופנית רפואית אחרת שאינה פסיכולוגית במהותה. אנשים עם הפרעת פאניקה שאינה מאובחנת הם צרכנים מובילים בפניות חירום לחדרי מיון. העובדה שהם חוזרים שוב ושוב מהווה מקור עצום לתסכול עבור המטופלים ובני משפחותיהם, ובנוסף, עלויות בדיקות האבחון החוזרות גבוהות מאוד ומהוות מעמסה כלכלית עבור כל מערכת בריאות ציבורית ברחבי העולם.
באופן לא מפתיע, חולי לב מצויים בסיכון כפול לפיתוח הפרעת פניקה, זאת בעקבות התפתחות של מעגליות סימפטומטית: חולי לב שעברו אירוע חירום, יודעים שכל הפרעה קטנה בקצב הלב עלולה להיוות סיגנל מבהיל להתקף נוסף, ובצדק, כך שגם אם לא מדובר בהתקף לב נוסף, עולים התקפי חרדה בתדירות גבוהה.
ההתקף הראשון שונה:
לרוב קיים טריגר ספיציפי שגורם ללחץ ולמצוקה מיידית. אצל 90% מהסובלים מהפרעת פניקה אכן הופיע אירוע משמעותי, שלילי ומבעית, לפני פריצת התקף החרדה הראשון. טריגר חיצוני כזה יכול להיות תחושת מצוקה או לחץ נפשי בעקבות אובדן אדם אהוב, טראומה, פיטורים מהעבודה ועוד. לאחר מכן, ההתקפים הבאים נוטים להופיע ללא טריגר ברור, אך הדריכות לקראתם גובה מחיר נפשי גבוה ומתיש.
טיפול פסיכולוגי בהפרעת פאניקה
אפשר בהחלט לטפל בהפרעת פאניקה.
חשוב לפנות לאיש מקצוע בתחום בריאות הנפש בשביל אבחון מדויק וקביעת הטיפול הכי מתאים.
הנה כמה דרכי טיפול מבוססות מחקר:
טיפול CBT
טיפול התנהגותי-קוגניטיבי (CBT) נחשב לטיפול היעיל בהתקפי חרדה חוזרים. הטיפול בנוי ממספר שלבים:
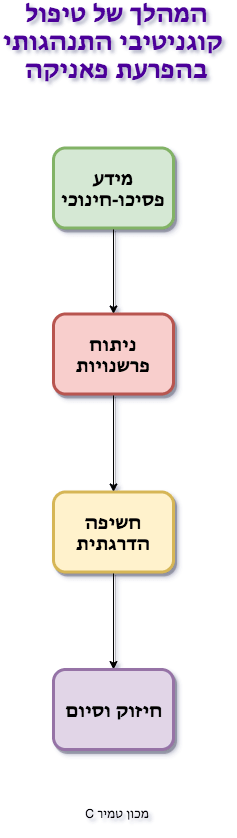
- בשלב הראשון, שלב הפסיכואדוקציה, המטפל מסביר למטופל כיצד מובנים התקפי החרדה בראייה ההתנהגותית-קוגניטיבית. המטופל לומד לזהות את המרכיבים השונים בחרדה - הפרשנויות הקיצוניות, הרגש, תחושות הגוף וההתנהגות – ואת האופן בו הם משפיעים ומושפעים זה מזה.
- בשלב השני, המטפל מעודד את המטופל לאתגר את הפרשנויות האוטומטיות שלו מול טריגרים שמעוררים אצלו חרדה, תוך שהמטופל לומד דרכי ניסוח והתמודדות יעילות יותר.
- בשלב השלישי, המטופל, בסיוע המטפל, מתבצע טיפול בחשיפה - לתחושות גופניות, למחשבות מאיימות ו/או לטריגרים חיצוניים. המטופל שוהה בסיטואציה מעוררת החרדה, ללא ניסיונות הרגעה או בריחה וחווה על בשרו את ההפחתה הטבעית ברמת חרדה ומנכס לעצמו יכולת קריטית לווסת את עצמתה.
-
בשלב הרביעי והאחרון, מתקיימת תחזוקה והכנה לקראת החיים שאחרי הטיפול. בשלב זה, התקפי החרדה פוסקים או פוחתים במידה ניכרת, עוצמת החרדה בין ההתקפים פוחתת אף היא ואיכות החיים עולה בהתאמה.
חשיפה אינטרוספטיבית
חשיפה אינטרוספטיבית (Interoceptive exposure), היא טכניקה טיפולית התנהגותית-קוגניטיבית שמשמשת לטיפול בהפרעת פאניקה. הרעיון הוא לבצע תרגילים שמביאים את המטופל לתחושות פיזיות שמדמות התקף פאניקה, כמו היפרוונטילציה ומתח שרירים גבוה, תוך הסרת התגובה המותנית של המטופל לפיה התחושות הגופניות יעוררו התקף חרדה.
הנה כמה דרכים להפיק את התחושות שגורמות לפחדים אצל מטופלים עם הפרעת פאניקה (לא מומלץ לנסות לבד):
-
סחרחורת, כאב ראש - לטלטל את הראש מצד לצד (30 שניות, 2 סיבובים לשנייה, עם עיניים פקוחות);
-
״גוש״ בגרון, קוצר נשימה, פה יבש – לבלוע מהר 10 פעמים;
-
לחץ בחזה, קוצר נשימה, גלי חום - נשימות דרך קשית (30 שניות, הכי עמוק שאפשר);
-
סחרחורת - להסתובב במקום (30 שניות);
-
קצב לב מואץ, תחושת חום – לרוץ במקום (60 שניות).
בהתחלה מזהים איזו חשיפה הכי רלוונטית למטופל ספציפי, ואז גורמים לה בזהירות לקרות ומזהים את הפחדים שקשורים לתחושות.
טיפול תרופתי להפרעת פאניקה
בנזודיאזפינים, תרופות נגד חרדה, יעילות במידה דומה לתרופות נוגדות דיכאון עבור הפרעת פאניקה.
מטופלים בבנזודיאזפינים מדווחים על הפחתה בתדירות ובעוצמה של התקפי החרדה תוך שבוע, בעוד הנעזרים ב-SSRI, טריסיליקים או SNRI ממתינים להשפעת התרופות לאורך שבועיים שלושה. אבל אליה וקוץ בה: השימוש בבנזודאזפינים לאורך זמן כרוך בפיתוח תלות נפשית וגופנית, נטיה לסדציה (הירדמות) וגם התמכרות של ממש לחומר.
תרופות נוגדות דיכאון, מסוג SNRI (כמו אפקסור), משלבות הפעלה של סרטונין ונוראפינפרין, הראו יעילות דומה ל-SSRI וגבוהה מפלצבו.
טיפול אונליין בהפרעת פאניקה יעיל
היתרון הגדול של טיפול פסיכולוגי אונליין, בעיקר CBT, הוא הנגשה של שירותי פסיכותרפיה עבור אוכלוסיה המתגוררת באיזורים מרוחקים, בהם אין היצע מספק של מטפלים, אך בהקשר של התקפי פניקה, לטיפול אונליין יש יתרון נוסף, שכן רבים מהמתמודדים עם התקפי חרדה נוטים להתנהגויות ביטחון ולהימנעות, לעיתים עד כדי חששות לצאת מהבית ולהגיע לקליניקה.
טיפול בהפרעת פאניקה או התקפי חרדה באינטרנט נמצא יעיל:
מחקר מ-2008 מצא שלטיפול CBT מסוים מבוסס אינטרנט, שנקרא Panic Online, היו בערך אותן תועלות כמו פסיכותרפיה פנים אל פנים.
טיפולים נוספים שנמצאו יעילים להתמודדות עם הפרעת פאניקה כוללים טיפול ACT, טיפול PFPP דינמי קצר מועד וטיפול EMDR.
איזה טיפול הכי יעיל להפרעת פאניקה?
מחקר מקיף מ-2021 השווה את היעילות של כטיפול שונים בהתקפי פאניקה. במחקר השתתפו למעלה מ-1,000 משתתפים, שכולם עמדו בקריטריונים להפרעת פאניקה עם או בלי אגורפוביה. המשתתפים חולקו באופן אקראי לקבוצת CBT, תרופות או פלצבו. התערבות ה-CBT כללה 12 עד 15 מפגשים שבועיים שהתמקדו בזיהוי ואתגור של דפוסי חשיבה והתנהגויות שליליות הקשורות להתקפי פאניקה. התרופה בהן נעשה שימוש היו ממשפחת ה-SSRI), כמו ציפרלקס.
תוצאות המחקר הראו ש-CBT היה יעיל יותר מתרופות או פלצבו בהפחתת תסמיני פאניקה ובשיפור מדדים פסיכולוגיים אחרים.
משתתפים שקיבלו CBT הראו ירידה משמעותית יותר בתדירות ובחומרה של התקפי הפאניקה, כמו גם ירידה ברמות החרדה והדיכאון, זאת בהשוואה למי שקיבלו תרופות או פלצבו. המחקר מצא גם ש-CBT נחווה כנסבל מאוד על ידי המשתתפים והיו לו מעט תופעות לוואי (Svensson et al, 2021).
יעילות טיפול CBT מקוון (וידאו) להפרעת פאניקה
מחקר קליני על 30 מטופלים שלא הגיבו באופן מלא לטיפול תרופתי
כמה הסימפטומים השתנו אחרי 4 חודשים?
מטופלים עם CBT מקוון חוו שיפור גדול, בעוד שתרופות לבדן לא עזרו
שיעור החלמה מלאה (הפוגה)
אחוז המטופלים שהגיעו להחלמה מלאה - ציון חומרה מתחת ל-8
שיפורים נוספים מעבר להפרעת הפאניקה
CBT אונליין הראה שיפור משמעותי גם בחרדה ממצבים חברתיים ובאיכות החיים הכללית
על טיפול CBT מקוון בהפרעת פאניקה - מה ידוע לנו?
לאילו מתמודדים עם פאניקה מתאים טיפול CBT מקוון?
טיפול CBT במצב מתקדם מיועד במיוחד למטופלים עם הפרעת פאניקה שניסו טיפול תרופתי (נוגדי דיכאון או תרופות נגד חרדה) אבל עדיין חווים סימפטומים משמעותיים. הטיפול מתאים גם למי שמתקשה לצאת מהבית בגלל החרדה - כי הטיפול יכול להתקיים בבית.
מה כולל הטיפול ואיך הוא עובד?
הטיפול נמשך 16 שבועות ומשלב מספר טכניקות: חינוך לגבי הפרעת פאניקה, תרגול מצבים שגורמים לחרדה, למידה על הסטת הקשב וביצוע ניסויים התנהגותיים שבודקים את המחשבות השליליות. הכל מתבצע באמצעות וידאו עם מטפל מקצועי.
מהן התוצאות הצפויות?
שני שליש מהמטופלים שקיבלו CBT מקוון הגיעו להחלמה מלאה תוך 4 חודשים. הסימפטומים ירדו בממוצע ב-8 נקודות (מתוך 24), והיה שיפור גם בחרדה חברתית ובאיכות החיים הכללית. אף אחד מהמטופלים שקיבל רק טיפול תרופתי לא הגיע להחלמה מלאה באותה תקופה.
Seki, Y., Kubo, Y., Yoshida, K., Murakami, K., Sasaki, Y., Okamoto, Y., & Nakao, T. (2024). Videoconference-delivered cognitive behavioral therapy for panic disorder in primary care: A randomized controlled trial. BMC Psychiatry, 24(1), 649. https://doi.org/10.1186/s12888-024-06100-8
מה הפרוגנוזה של הפרעת פאניקה?
מבחינת צפי ההחלמה, התקפי חרדה והפרעת פאניקה משתפרים עם הטיפול.
טיפול תרופתי מתאים וטיפול קוגניטיבי התנהגותי (CBT), באופן בנפרד או משולב, יעילים ביותר ב- 85% מהמקרים.
כ- 10-20% מהמטופלים ממשיכים לסבול מסימפטומים משמעותיים.
מטופלים עם תפקוד טוב לפני פרוץ ההפרעה ובעלי משך קצר של תסמינים נוטים להיות בעלי פרוגנוזה טובה יותר.
בסך הכל, הפרוגנוזה של הפרעת פאניקה לטווח הארוך היא בדרך כלל טובה, כאשר כמעט 65% מהמטופלים עם הפרעת פאניקה משיגים רמיסיה (הפוגה), בדרך כלל תוך חצי שנה.
מי שבטיפול, הכי טוב שימשיך לעשות את כל הדברים שהוא נוהג לעשות בשיגרה, עם כמה שפחות הימנעות, אפילו אם מדובר על התקפי חרדה נהיגה.
הפרעת פאניקה - תיאור המקרה של אלון
אלון הוא גבר בן 39, גרוש ללא ילדים, עובד בהייטק, שהופנה לטיפול פסיכולוגי על ידי רופא המשפחה שלו בקופה, לאחר אירוע בו הגיע לחדר מיון כאשר הוא סובל מקשיי נשימה.
למרות שנערכו כמה בדיקות רפואיות (דם, שתן ועוד) רופא המשפחה של אלון לא הצליח למצוא הסבר רפואי לסימפטומים, מה שהותיר את אלון מבולבל, מתוח, כועס וחסר אונים מול הפידבק.
במחצית השנה שקדמה לביקור במיון, אלון חווה מספר מקרים בהם חווה תחושת פחד עזה, שהגיעה לשיאה תוך דקות ספורות ואז דעכה באופן ספונטני.
במהלך התקריות הללו אלון חווה גם הזעת יתר, דפיקות לב מהירות, כאבים וחוסר נוחות בחזה וכן קוצר נשימה.
ברגעי השיא של הארוע אלון ממש חשש שימות בעקבות התקף לב שהוא עובר. אלון סבל מדאגה מתמדת מפני הגעת התקף נוסף והחל לפתח הימנעות ממקומות זרים ומאנשים לא מוכרים, בעיקר בשעות הערב, מתוך דאגה שלא יוכל לגייס עזרה במקרה של התקף חרדה נוסף.
אלון דיווח לטל, הפסיכולוגית עמה נפגש, כי הפאניקה וההימנעות שנקשרה בה משפיעות משמעותית על חייו:
הוא דוחה הצעות חברתיות, ארוחות ערב עם חברים בעבודה, בודה תירוצים על מנת להישאר ככל הניתן בגבולות הבטוחים שמציע ביתו ומסתמך על גרושתו ובן זוגה להסעת הילדים לפעילויות ולחוגים.
למרות שתחילה גילתה הבנה ונדיבות, גרושתו של אלון הפכה מתוסכלת נוכח מה שהיא תופסת כפחד לא-רציונלי מפני התקפי פאניקה ומערכת היחסים שלהם החלה להיות עכורה.
סימפטומים
אגורפוביה, כעס, חרדה, פאניקה, מחשבות אובדניות, דאגנות.
אבחנה
הפרעת פאניקה.
טיפול
הטיפול להפרעת הפאניקה בה אובחן אלון הוא טיפול CBT, שמהווה טיםול קו ראשון להפרעה זו, ולהפרעות חרדה בכלל.
מבחינה אבחונית, לפחות לאחר אחד מההתקפים הייתה תקופה של דאגה בנוגע להתקפים נוספים ו/או שינויים התנהגותיים לא מסתגלים ביחס להתקפים (ניסיון להימנע מהטריגרים).
תקופת הדאגה והטרדה חייבת להימשך לפחות חודש.
ייתכנו גם התקפים צפויים, או כאלו פחות חמורים (בעלי פחות מ-4 סימפטומים), אבל נדרש לפחות התקף חמור אחד בלתי צפוי לצורך קבלת האבחנה.
בואו נדבר על הדברים
החשובים באמת
עם ראש המכון -
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
מומחים מומלצים לטיפול בחרדות
פסיכותרפיסטים במכון המטפלים בחרדה

עמיר פירני
MSW
מכון טמיר תל אביב
אייל גינזבורג
MSW
מכון טמיר תל אביב
נדב פלוטקין
MA
מכון טמיר תל אביב
איילת בורוכוב
MSW
מכון טמיר תל אביב
שיבולת שקד
MA
מכון טמיר תל אביב
ד״ר טובה בן צבי מרק
Phd
מכון טמיר תל אביב
לירון אורבך טאו
MSW
מכון טמיר תל אביב
הגר ילוז
MSW
מכון טמיר תל אביב
אפרת לוי
MA
מכון טמיר תל אביב
אסף צבי
MSW
מכון טמיר תל אביב
עדנה טמיר
MA
מכון טמיר תל אביב
ד״ר נועם זילברמן
Phd
מכון טמיר תל אביב
אורן שפר
MA
מכון טמיר תל אביב
ד״ר חווה גולדברג
MSW
מכון טמיר תל אביב
ד״ר אורי בלסבלג
MA
מכון טמיר תל אביב
שירלי לייכנר
MSW
מכון טמיר תל אביב
יעל לשם
MSW
מכון טמיר תל אביב
ד״ר מישל סולקין-מזר
MSW
מכון טמיר תל אביב
ד״ר נאווה צביאלי
MSW
מכון טמיר תל אביב
רותם יערי
MSW
מכון טמיר תל אביב
ד״ר אודי דוד
MSW
מכון טמיר תל אביב
דנה כהן
MA
מכון טמיר תל אביב
בתאל חוסלקר
MSW
מכון טמיר תל אביב
ד״ר תמר לופו
Phd
מכון טמיר תל אביב
דניאל שפילמן
M.A.
מכון טמיר תל אביב
נועה רוזן
M.A.
מכון טמיר תל אביב
סמדר טל
M.A.
מכון טמיר רמת גן
רבקה בן אברהם
MSW
מכון טמיר רמת גן
דנה קליין
MSW
מכון טמיר רמת גן
שירה לבנת בן זאב
MSW
מכון טמיר רמת גן
טל ברוורניק
MSW
מכון טמיר רמת גן
חופית ויצמן-בבאי
MA
מכון טמיר רמת גן
מור בטש
MA
מכון טמיר רמת גן
חניתה לאופר פישר
MA
מכון טמיר רמת גן ומבשרת
יעל קוזי
MSW
מכון טמיר תל אביב
ארי אהרונסון
MA
מכון טמיר תל אביב
כרמי לחיאני דואק
MSW
מכון טמיר תל אביב
כרמית דולב
MSW
מכון טמיר תל אביב
לורה בורס-אזולאי
MSW
מכון טמיר תל אביב
לינור פלדמן
MSW
מכון טמיר תל אביב
מיה גינסברג
MA
מכון טמיר רמת גן
ניצן ויץ
MA
מכון טמיר תל אביב
נועם סלפטר
MA
מכון טמיר תל אביב
עדי גודלמן
MA
מכון טמיר תל אביב
ענת יפת
MA
מכון טמיר תל אביב
צופית טסלר
MA
מכון טמיר תל אביב
רבקה זוהר
MA
מכון טמיר תל אביב
רונה משולם
MA
מכון טמיר תל אביב
רותם לבה-בן קיקי
MA
מכון טמיר תל אביב
ריטה רוזמרין
MSW
מכון טמיר תל אביב
רינה צור
MA
מכון טמיר תל אביב
אבי יקיר
MSW
מכון טמיר תל אביב
נדב דרדיק
MA
מכון טמיר בשרון
אופיר בן יעקב
MSW
מכון טמיר בחולון
אילנה כהן
MA
מכון טמיר בחולון
קרן שקד
MSW
מכון טמיר בחולון
שרית גבאי
MSW
מכון טמיר בחולון
אורית זיידמן
MA
מכון טמיר ראשון לציון
רועי קוטלובסקי
MSW
מכון טמיר רחובות
גליה כץ
MSW
מכון טמיר באר יעקב
דרור זבולון
MSW
מכון טמיר ראשון לציון
דרורה הראל
MSW
מכון טמיר ראשון לציון
נטלי ליבליך ברכה
M.A.
מכון טמיר ראשון לציון
שני לירן מסילתי
MSW
מכון טמיר שוהם
קרני קידר
MA
מכון טמיר בשפלה
שירלי בכר-מערבי
MSW
מכון טמיר בשפלה
שלי אבן הרה
MSW
מכון טמיר בשפלה
אינה דקל
MA
מכון טמיר בשפלה
איריס עצמון
MA, CBT
מכון טמיר בשפלה
אלינה רבינוביץ'
MA
מכון טמיר ראשון לציון
יעלה דגן
MA
מכון טמיר מודיעין
לינדה אביטן
MA
מכון טמיר בשפלה
מיכל בן-עזרא
MA
מכון טמיר בשפלה
מירב בר-זיו סיבוני
MA, MSW
מכון טמיר ירושלים
נורית כהן לאור
MSW
מכון טמיר בשפלה
עינת סוקול
MSW
מכון טמיר בשפלה
אביבה שקד
M.A., MSW
מכון טמיר הרצליה
אלישבע בן עמי מסדה
MSW
מכון טמיר פתח תקווה
חן זיו בן-עמי
M.A., MSW
מכון טמיר הרצליה
הדס אורינגר וייס
MA
מכון טמיר רמת השרון
מרגנית כרמי מדינה
MSW
מכון טמיר כפר סבא
יעל אלמוג
MSW
מכון טמיר יהוד
איילת כהן-תדהר
MSW
מכון טמיר הרצליה
מאיה בלום
MSW
מכון טמיר באר שבע
יעל פיינגולד
M.A
מכון טמיר הרצליה
מיכל רוסו
M.A., MSW
מכון טמיר הרצליה
סמדר שטיינברג
M.A., MSW
מכון טמיר הרצליה
שרון ריגאי
M.A.
מכון טמיר רמת השרון
תמי בכר
M.A.
מכון טמיר הרצליה
ולדי פירר
MSW
מכון טמיר גני תקוה
ד״ר ליה רינג
MSW
מכון טמיר פתח תקווה
מירב בן הרוש צרויה
MSW
מכון טמיר מיתר
נורית אלנהורן
MSW
מכון טמיר באר שבע ומזכרת בתיה
פטריסיה גלייזר
MA
מכון טמיר באר שבע
שרי פוגל
MSW
מכון טמיר באר שבע
אוריין גלעדי
MSW
מכון טמיר בשפלה
עמית חרמש
MA
מכון טמיר בשפלה
יוסף קנטי
MA
מכון טמיר אשדוד
דלית גטניו
MSW
מכון טמיר בשפלה
אביבית בנגוס כהן
MSW
מכון טמיר בשפלה
איה דודאי
MA
מכון טמיר מודיעין
איילת רגב כוכבא
MSW
מכון טמיר מודיעין
בני כהן
MA
מכון טמיר מודיעין וירושלים
ורוניקה עובדיה
MSW
מכון טמיר שוהם
ליהיא מרון
MSW
מכון טמיר בינימינה
ד״ר קארן שוחט
MA
מכון טמיר מודיעין
ד״ר אלונה קיזרמן-דינרמן
Ph.D.
מכון טמיר קריית טבעון
ד״ר ורד קליינמן-בלוש
MA
מכון טמיר חיפה
ד״ר מיכל לב
Ph.D., MSW
מכון טמיר זכרון
דנה מנדלסון
M.A
מכון טמיר חיפה
דקלה סנדו
MSW
מכון טמיר חוף הכרמל
ורה ויינינסון
MA, M.A
מכון טמיר חוף הכרמל
חגית קון אסף
MSW
מכון טמיר חיפה
חופית סול מנישביץ
MSW
מכון טמיר חיפה
צביקה סטולר
MSW
מכון טמיר חיפה
יהלומית (יהלי) סימיונוביץ'
M.SW
מכון טמיר חיפה
לירון שניר
MSW
מכון טמיר פרדס חנה
נועה לאור מצליח
MSW
מכון טמיר חדרה
נלי זיו
MA
מכון טמיר בצפון
לקוחות ועמיתים על מטפלי/ות מכון טמיר
כתיבה:
עדי נבו, MA
פסיכולוגית קלינית
דורון עמרן, MSW
מקורות:
בר, א. , בן שטרית, א. , ליבנה, א. (2019). טיפולים פסיכולוגיים מבוססי מחקר בהפרעת פאניקה. פסיכולוגיה עברית. אוחזר מתוך https://www.hebpsy.net/articles.asp?id=3894
Cross-National Collaborative Panic Study, Second Phase Investigators. Drug treatment of panic disorder. Comparative efficacy of alprazolam, imipramine, and placebo. Br J Psychiatry. 1992;160:191–202. discussion 205
Barrera, T.L. (2014). A review of cognitive behavioral therapy for panic disorder in patients with chronic obstructive pulmonary disease: the rationale for interoceptive exposure. J Clin Psychol Med Settings. 2014 Jun;21(2):144-54
Roy-Byrne P, Stein M, Bystritsky A, Katon W. Pharmacotherapy of panic disorder: Proposed guidelines for the family physician. J Am Board Fam Pract. 1998;11(4):282–290
Craske, M., & Barlow, D. (2008). Panic disorder and agoraphobia. In: D. Barlow (Ed.), Clinical handbook of psychological disorders (4th ed.) (pp. 1-65). New York: Guilford Press.
Goldberg C (1998). Cognitive-behavioral therapy for panic: effectiveness and limitations. Psychiatr Q. 1998 Spring;69(1):23-44
Gorman JM, Kent JM, Sullivan GM, Coplan JD. Neuroanatomical hypothesis of panic disorder, revised. Am J Psychiatry. 2000;157(4):493–505
Holt, R. L., & Lydiard, R. B. (2007). Management of Treatment-Resistant Panic Disorder. Psychiatry (Edgmont), 4(10), 48–59
Juergen Hoyer, Andrew T. Gloster. (2009) Psychotherapy for Generalized Anxiety Disorder: Don't Worry, It Works!. Psychiatric Clinics of North America 32:3, pages 629-640
Kiropoulos LA, Klein B, Austin DW, Gilson K, Pier C, Mitchell J, Ciechomski L. Is internet-based CBT for panic disorder and agoraphobia as effective as face-to-face CBT? J Anxiety Disord. 2008 Dec;22(8):1273-84. doi: 10.1016/j.janxdis.2008.01.008. Epub 2008 Jan 18. PMID: 18289829.Liebowitz MR. (1997). Panic disorder as a chronic illness. J Clin Psychiatry. 1997;58 Suppl 13:5-8
Manjunatha N, Ram D. Panic disorder in general medical practice- A narrative review. J Family Med Prim Care. 2022 Mar;11(3):861-869. doi: 10.4103/jfmpc.jfmpc_888_21. Epub 2022 Mar 10. PMID: 35495823; PMCID: PMC9051703.
Pollack MH, Worthington JJ, 3rd, Otto MW, et al. Venlafaxine for panic disorder: Results from a double-blind, placebo-controlled study. Psychopharmacol Bull. 1996;32(4):667–70
Rayburn NR, Otto MW. (2003) Cognitive-behavioral therapy for panic disorder: a review of treatment elements, strategies, and outcomes. CNS Spectr. 2003 May;8(5):356-62
Sarkhel S. (2009). Kaplan and Sadock's Synopsis of Psychiatry: Behavioral Sciences/Clinical Psychiatry, 10th edition. Indian Journal of Psychiatry, 51(4), 331.
Sarísoy G. (1998). Panic disorder: History and epidemiology. European Psychiatry , Volume 13 , 51s - 55s
Seki, Y., Kubo, Y., Yoshida, K., Murakami, K., Sasaki, Y., Okamoto, Y., & Nakao, T. (2024). Videoconference-delivered cognitive behavioral therapy for panic disorder in primary care: A randomized controlled trial. BMC Psychiatry, 24(1), 649. https://doi.org/10.1186/s12888-024-06100-8
Smith DM, Meruelo A, Campbell-Sills L, et al. Pre-enlistment Anger Attacks and Postenlistment Mental Disorders and Suicidality Among US Army Soldiers. JAMA Netw Open. 2021;4(9):e2126626. doi:10.1001/jamanetworkopen.2021.26626
Svensson M, Nilsson T, Perrin S, Johansson H, Viborg G, Falkenström F, Sandell R. The Effect of Patient's Choice of Cognitive Behavioural or Psychodynamic Therapy on Outcomes for Panic Disorder: A Doubly Randomised Controlled Preference Trial. Psychother Psychosom. 2021;90(2):107-118. doi: 10.1159/000511469. Epub 2020 Nov 23. PMID: 33227785.
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה


