נחלת יצחק 32א', תל אביב
סכיזופרניה פרנואידית | רודפנות וחשד כחוויה פסיכוטית קיומית
מהי סכיזופרניה פרנואידית?
סכיזופרניה פרנואידית מתבטאת בעיוות בתפיסת המציאות של המתמודד, כולל הלוצינציות (הזיות) ומחשבות שווא (דלוזיות), שמקשות עליו להבחין בין מציאות לדימיון.
למרות שהיכולת הקוגניטיבית נשמרת ברמה גבוהה יחסית, השילוב בין פרנואידליות לבין סכיזופרניה מכביד במיוחד.
לצד בוחן מציאות לא תקין ושיפוט לקוי, שמאפיינים אפיזודות סכיזופרניות, הפרנואיד מתמודד גם עם מחשבות יחס שעינן ברות-הפרכה. ב נוסף למציאות המטושטשת, משוטטות בעולמו מחשבות רודפניות, רמזים כמוסים, מעקבים, מסרים ו״עדויות״ זדוניות, כולם מאיימים על רווחתו האישית.
מהי סכיזופרניה?
סכיזופרניה היא מצב נפשי שנמשך כל החיים.
לעתים קרובות הסימפטומים צצים לראשונה בטווח שבין גיל ההתבגרות המאוחר ועד לשנות ה-30 המוקדמות.
סכיזופרניה פוגמת בתהליכי החשיבה של החולה ומתבטאת בפסיכוזה, עיוות בתפיסות ובתחושות, בדפוסי השינה, ביכולת לתקשר, ביכולת להתמקד ולהשלים משימות וביכולת להיקשר לאחרים.
הסימפטומים יכולים לכלול חוסר מוטיבציה, תנועה איטית, שינויים בדפוסי השינה, ליבידו או דחף מיני נמוך, הזנחה עצמית, חשיבה לא מאורגנת, שינויים בשפת הגוף ובביטוי רגש, פרישה מהמשפחה, התבודדות, מחברים ומפעילויות, הלוצינציות ודלוזיות.
דלוזיות הן מחשבות שווא שהאדם מאמין שהן אמיתיות, אפילו נוכח ראיות חזקות מפריכות.
אדם במצב פרנואידי יכול להאמין, למשל, שמישהו מתכנן לפגוע בו או שאדם עמו הוא מצוי במתח מסוים חדר למכשיר הניד שלו ועוקב אחריו דיגיטלית.
הזיות שמיעתיות בסכיזופרניה (הלוצינציות) הן כמעט תמיד של קולות אנושיים המשחזרים את מחשבות השווא, המעירים לעתים קרובות הערות לפיהן המטופל נמצא במעקב תמידי. מאוד קשה לחוות את זה, הן עבור המטופל והן עבור בני משפחתו המתמודדים עם כאבו.
מה עושים אם עולה סיכון להתאבדות?
במידה וידוע לכם על אדם הנמצא בסיכון מידי לפגיעה עצמית, להתאבדות או לפגיעה באחר, עליכם לשאול אותו אם הוא שוקל להתאבד, להאזין לו ללא שיפוטיות ולהתקשר למד״א או לפסיכיאטר המטפל.
חשוב להישאר ליד המתמודד עד שיגיע איש/ת מקצוע ולנסות להרחיק מהישג ידו כלי נשק, תרופות או חפצים אחרים, חלון לקפיצה או אפשרויות אחרות עם פוטנציאל לפגיעה אובדנית.
מהי פרנויה?
דלוזיות פרנואידיות, עם סכיזופרניה או בלעדיה, יכולות לגרום ללוקה בהן לפחד שאחרים מתבוננים או מנסים לפגוע בו.
אנשים עם פרנויה עשויים לחוות שילוב של תחושות רוגז, חרדה, כעס או בלבול, חשדנות כלפי הסובבים, אמונה שמישהו מתנכל להם, פחד שמישהו עוקב, רודף, מרעיל או רוקם מזימה נגדם, תחושה שמישהו אחר שולט במחשבות ובפעולות שלהם, תחושה שהמחשבות שלהם נעלמות או נלקחות מהם ומחשבות והתנהגות אובדניות. אם אדם חווה דבר מה המופיע ברשימה זו, עליו לקבל טיפול רפואי.
דלוזיות פרנואידיות, הנקראות גם מחשבות רדיפה, משקפות פחד וחרדה עמוקים יחד עם אובדן היכולת לדעת מה אמיתי ומה לא. הם עשויים לגרום למתמודד להרגיש שעמית לעבודה מנסה לפגוע בו, כמו להרעיל את האוכל שלו, או שבן / בת הזוג בוגד בו.
מלבד זאת, אדם עם דלוזיות פרנואידיות יכול להאמין שאמצעי תקשורת כמו הטלוויזיה או האינטרנט שולחות לו מסרים עם כוונה ספציפית, או אפילו הנחיות.
מטבע הדברים, אמונות, מחשבות ורגשות פרנואידליים גורמים לחרדת ופחדים חמורים, להפרעות בחיי היומיום ולהגבלת יכולת האדם לקחת חלק בעבודה, במערכות יחסים ובמשפחה.
מחקרים מראים שקרוב למחצית מהסכיזופרנים חווים פרנויה.
סכיזופרניה היא הפרעת ספקטרום, כלומר היא כוללת כמה מצבים, סימפטומים ותכונות שקשורים זה לזה.
אם מחלת הנפש הלאומית של ארה״ב היא מגלומניה,
זו של קנדה היא סכיזופרניה פרנואידית.
מרגרט אטווד
האם סכיזופרניה פרנואידית נמצאת ב-DSM-5-TR?
עד 2013 נחשבה סכיזופרניה פרנואידית לתת-סוג של ההפרעה, אולם כיום המדריך לסטטיסטיקה ואבחון של הפרעות נפשיות (DSM-5-TR) מסווגת פרנויה כסימפטום של סכיזופרניה ולא כתת-סוג שלה.
יניב הוא סטודנט שנה ג׳, בן 24, המתמודד מזה מספר שנים עם סכיזופרניה פרנואידית. לקראת הגשת הסמינר המחקרי במכללה בה הוא לומד, יניב עומד מול לחץ נפשי עצום ומתחיל להראות סימנים של התפרקות נפשית: הוא סבור כי המנחה שלו משתמש בסתר בציוד סייבר משוכלל וכי פרץ לו למחשב על מנת לשלוט במחשבותיו ולפרסם בעצמו את הממצאים יוצאי הדופן שיניב עתיד לגלות במחקר.
הפסיכיאטרית שפגשה את יניב מודעת לפחדיו מפני היותו נשלט מבחוץ, לכן גילתה רגישות מיוחדת והסבירה לו בפרטנות על סוג התרופה, המינון, הסיכונים, הרציונל, היתרונות ותופעות הלוואי שלה.
העובדת הסוציאלית הקלינית שמטפלת ביניב מזה שנתיים מכוונת את ההתערבויות הפסיכותרפיסטיות כשיקוף למשאלות והפחדים המודעים (לדוגמא: "רצית לכתוב סמינר יוצא מן הכלל, אבל הרגשת שהמנחה שולט בך"), אך נמנעת מפרשנויות לגבי משאלות לא-מודעות (כמו, "בסתר ליבך, בפנים, אתה רוצה להיות נשלט") מתוך הבנה שהתערבות כזו תיתפס כחודרנית בדומה לשליטה במחשבות של המנחה.
אטיולוגיה וגורמי סיכון
מה גורם לסכיזופרניה פרנואידית?
סכיזופרניה היא הפרעה נוירו פסיכיאטרית.
הגורמים המדויקים לה אינם ברורים, אך מוסכם שהם כוללים שילוב של גורמים גנטיים וטריגרים סביבתיים.
מחקר הציע שאנשים עם סכיזופרניה פרנואידית עשויים להיות בעלי לקויות חברתיות קוגניטיביות שמקשות עליהם, למשל, לזהות רגשות של אנשים או לסמוך עליהם, אך גזירת מסקנות מכך דורשת מחקר נוסף.
גורמי הסיכון עשויים להיות גנטיים (בעלי היסטוריה משפחתית של ההפרעה עשויים להיות בסיכון גבוה יותר ללקות בה), רפואיים (תזונה לקויה לפני לידה, למשל, או וירוסים מסוימים), ביולוגיים (מאפיינים של מבנה המוח או פעילות של מעבירים עצביים, כמו דופמין, יכולים לתרום לכך) וסביבתיים (מתח, טראומת עבר והתעללות יכולים לעורר סימפטומים באנשים שכבר נמצאים בסיכון).
בנוגע לשימוש בסמים:
ישנם סמים לא חוקריים שמשפיעים על תהליכים מנטליים, כמו אמפטמינים, קוקאין, קנאביס ו-LSD, שיכולים לעורר פסיכוזה או סכיזופרניה באנשים עם רגישות לכך.
מומחים סבורים ששימוש בסמים נפוץ יותר אצל אנשים עם סכיזופרניה, אבל לא ברור אם הסמים מעוררים את ההפרעה או האם ההפרעה מגבירה את הסבירות להשתמש בסמים.
חומרים רבים יכולים להפריע לטיפול, בעיקר אלכוהול וקנאביס.
אבחון
כשאדם מבקש עזרה בנוגע לסימפטומים שעשויים להצביע על סכיזופרניה,
הרופא ישקול את ההיסטוריה האישית והמשפחתית שלו ואת בריאותו הגופנית, כמו גם את הסימפטומים, והוא עשוי לבקש לערוך בדיקות אבחוניות, כמו בדיקות דם, כדי לשלול סיבות אפשריות אחרות לסימפטומים.
קריטריונים אבחוניים
כדי לאבחן סכיזופרניה, יש להפגין סימנים של ההפרעה משך לפחות 6 חודשים ברציפות, בהם דלוזיות, הזיות, דיבור מבולבל, חוסר תפקוד חברתי ומקצועי, התנהגות מבולגנת ביותר או קטטונית ושטיחות רגשית או חוסר הנאה מחיי היומיום.
פסיכיאטר יכול לאבחן את ההפרעה רק אם הסימנים הללו אינם יכולים להיות מוסברים על ידי מצב בריאותי אחר, כמו שימוש בסמים ואלכוהול או הפרעת מצב רוח, וייתכן ויידרש זמן עד שתתגבש האבחנה.
טיפול
למרות שאין מרפא לסכיזופרניה פרנואידית, או לסיכוזפרניה בכלל, טיפול יכול לעזור להקל על הסימנים.
אם אדם יפסיק לקבל טיפול, הסימפטומים עלולים להישנות.
מציאת הטיפול הנכון עשויה לקחת זמן, וייתכן שמה שיהיה דרוש הוא שילוב של טיפולים, שיהיה תלוי בגורמים כמו איזה סימפטומים נוכחים, עד כמה הם חמורים וגיל המטופל, והמצב האופטימלי הוא שהמטפל והמטופל יעבדו ביחד לפיתוח וכוונון הטיפול.
תרופות
תרופות אנטי-פסיכוטיות יכולות להפחית את התרחשות המחשבות המפריעות, ההזיות והדלוזיות, אך גם כאן יכול להידרש זמן:
30% מהמטופלים אינם מגיבים טוב לתרופות אנטי-פסיכוטיות, וב-7% מהמקרים הן אינן אפקטיביות. אם הסימפטומים אינם מגיבים לשתי תרופות אנטי-פסיכוטיות לפחות, הרופא עשוי לרשום קלוזאפין (קלוזריל), אך זו אינה האופציה הראשונה, בשל תופעות לוואי.
פסיכותרפיה ותמיכה חברתית
יעוץ וסוגים אחרים של תרפיה יכולים לעזור לאדם עם סכיזופרניה לחיות באופן עצמאי.
בין האופציות ניתן למצוא טיפול בהכשרה מקצועית, טיפול קוגניטיבי-התנהגותי (CBT), פסיכותרפיה תמיכתית וטיפול לשיפור קוגניטיבי.
גם תמיכה חברתית יכולה לעזור לאדם למצוא עבודה ודיור ולשפר את מיומנויות התקשורת שלו ואת רווחתו הכללית. מטפלים וקרובים יכולים לעזור ע״י כך שילמדו על סכיזופרניה ויעודדו את האדם להיצמד לתכנית הטיפול. מחקר הציע שלאנשים עם סכיזופרניה ופרנויה יכולים להועיל תמיכה וטיפול ספציפיים לנושאים הללו.
איך לעזור לאדם הפרנואידי?
האינסטינקט הוא כמובן לנסות ולהסביר שאף אחד לא רוצה ברעתו של המתמודד/ת, אבל זה לא כל כך פשוט.
הנה כמה טיפים לתקשורת יעילה עם סכיזופרנים שסובלים מפרנויה:
-
אל תתווכח. שאל שאלות בנוגע לפחדיו של האדם, ושוחח עם האדם על הפרנויה אם האדם מוכן להקשיב לך.
-
אם עולה איום כלפיך, או כלפי מישהו בסביבתך, חובה להזעיק עזרה.
-
השתמש בהוראות פשוטות, תגיד לאדם שלא תזיק לו או לה ושאתה יכול לעזור. למשל, "שב רגע ובוא נדבר על זה."
-
תן למתמודד מספיק ספייס אישי כדי שלא ירגיש לכוד, מאוים או מוקף.
-
הישאר בנוכחות האדם אבל במרחק שנוח, עדיף מעבר להישג יד.
-
תאר כל מה שאתה הולך לעשות לפני שאתה עושה פעולה. למשל, "אני יוציא רגע הטלפון הנייד שלי."
-
ככל הניתן, הרחק את המתמודד מההקשר המאיים, מרעש או מפעילות שמטרידה אותו.
-
שאל מה גורם לפחד. לצד אמירה ישירה שאתה עצמך לא פוחד.
-
במקום להתווכח עם מחשבות השווא, התמקד עם האדם על מה שהוא אמיתי.
-
בקש מהאדם שיכין רשימת פחדים. בסוף, בקש מהאדם לכתוב משהו כמו: "הדברים האלה לא הולכים לפגוע בי. הפחדים האלה הם תסמינים של המחלה שלי והם יעלמו אם אבקש עזרה." זו פנייה לתובנה, שלעיתים קיימת גם במצבים פרנואידליים. יחד עם זאת, אין מה להתעקש, כי שכנוע פעולה עלול להוביל לכך לאדם יכלול גם אותך בתוך התסריט הפרנואידי.
לחיות עם סכיזופרניה פרנואידית
ללא טיפול, סכיזופרניה בשילוב פרנויה תפריע משמעותית לחיי האדם, כולל ביכולתו לעבוד, ללמוד, לקיים מערכות יחסים קרובות ולטפל בעצמו.
בין האסטרטגיות היעילות ניתן למצוא:
-
היצמדות לתכנית הטיפול ולקיחת התרופות לפי המרשם.
-
העלאת כל בעיה בנוגע לטיפול בפני המטפל.
-
שימוש בתמיכה זמינה שיכולה לכלול חברים, שירותי משבר (כמו ער״ן), עמותות קהילתיות (כמו אנוש) ומוסדות רפואיים מתמחים.
-
קבלת החלטות בריאה לגבי תזונה, פעילות גופנית ושימוש בסמים, אלכוהול וסיגריות.
-
שיחה על חוויית הסכיזופרניה בסביבה מתקפת, עם חברים, בני משפחה, מטפלים, חונכים ועמיתים תומכים.
הקרובים יכולים לעזור ע״י הקשבה, למידה עצמית אודות סכיזופרניה, היכרות עם סימנים להדרדרות והבנה מה לעשות במקרה של הישנות.
התייעצו איתנו על התערבות מתאימה
בכל מצב של פסיכוזה נפנה לאבחון פסיכיאטרי.
ובכל זאת לפעמים קשה להביא את המטופל לפסיכיאטר.
במצב כזה שיחה אחת יכולה לעשות הבדל עצום.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
לקוחות ועמיתים על מטפלי/ות מכון טמיר
מטפלת במתמודדים/ות עם הפרעות הספקטרום הסכיזופרני,
מכון טמיר חיפה
עדכון אחרון:
23 בדצמבר 2023
מהי הפרעה סכיזואפקטיבית? שילוב בין סכיזופרניה ומצב רוח
מה זה סכיזו-אפקטיב (Schizoaffective Disorder)?
הפרעה סכיזואפקטיבית (Schizoaffective Disorder) היא הפרעה נפשית המשלבת סימפטומים השייכים לשתי הפרעות נפשיות אחרות - הפרעות מצב רוח (כמו דיכאון ומאניה דיפרסיה),והפרעות פסיכוזה (כמו סכיזופרניה).
לעיתים, אבחון ההפרעה ניתן באופן זמני, בטרם ניתן לאבחן במדויק מהי האבחנה הכרונית ממנה סובל המטופל ואיזו משני הסינדרומים הוא רק תוצר לוואי שלה. במקרים אחרים, האדם אכן סובל משתי ההפרעות גם יחד, או משילוב מסוים שלהן.
לפי אתר NAMI, ההפרעה מאובחנת בקרב פחות מאחוז מהאוכלוסיה, כאשר נשים מאובחנות בה יותר מגברים.
מהם התסמינים של הפרעה סכיזואפקטיבית?
סימפטומים סכיזופרניים מתבטאים בהזיות, דמיונות שווא, קושי בארגון קוגניטיבי (חשיבתי), הנמכה קוגניטיבית, בלבול, חוסר קוהרנטיות, שינוי בעוצמת התגובתיות ובעוצמת הרגשות.
סימפטומים של הפרעות מצב-רוח, כמו דיכאון והפרעה דו-קוטבית, מתבטאים מן הצד הדיכאוני של ההפרעה במצב רוח ירוד מתמשך, חוסר תיאבון, קשיי שינה, תחושת חוסר חשק וחוסר מסוגלות כללי, לעיתים מחשבות וניסיונות אובדניים, ומהצד המאני של ההפרעה מתבטאות במצב רוח מרומם ואופורי שאינו מותאם לסיטואציה, מחשבות לא מאורגנות ופגיעה בשיפוט התקין.
עצמת הסימפטומים ותדירות הופעתם בקרב הסובלים מההפרעה משתנה - יש הסובלים יותר מהפן הסכיזופרני ויש הסובלים יותר מהפן האפקטיבי (כלומר, הרגשי - חלק מהפרעת מצב הרוח).
איך מאבחנים הפרעה סכיזואפקטיבית?
עפ"י ה-DSM (ספר האבחנות הפסיכיאטריות האמריקאי, המשמש את מרבית העולם באבחון הפרעות נפשיות), יש צורך במספר קריטריונים לאבחון הפרעה סכיזואפקטיבית:
-
תקופה ממושכת יחסית (של מספר חודשים לפחות) בה היה שילוב בין סימפטומיים של הפרעות מצב רוח לבין סימפטומים סכיזופרניים, כולל תקופה קצרה בת מספר שבועות בה המשיכו הסימפטומים הסכיזופרניים ללא הסימפטומים האפקטיביים (של הפרעות מצב הרוח), ובתנאי שקיימים מספיק קריטריונים עפ"י ה-DSM לאבחון שתי ההפרעות. תפקיד הדקויות האלה לשלול טעות באבחון הסופי ולוודא שהאדם אכן סובל משתי משפחות הסימפטומים ללא תלות אחת בשניה. כלומר, סובל מסימפטומים סכיזופרניים גם בהיעדר סימפטומים של הפרעת מצב רוח, ולהפך.
-
הסובל מההפרעה אינו סובל מבעיה רפואית מקבילה ואינו משתמש בחומרים מסוכנים (כמו שימוש בסמים). למעשה, קריטריון זה נועד לוודא שאין רקע אחר שמסביר את פרוץ הסימפטומים.
האבחון מחייב ראיון קליני. נכון להיום אין דרך תקפה לאבחן את ההפרעה באמצעים רפואיים, כמו בדיקת דם או סריקות מוח.
מהם שני תתי-הסוגים של ההפרעה?
ההפרעה נחלקת לשני תתי סוגים השונים זה מזה באופי החלק האפקטיבי של ההפרעה:
-
הפרעה סכיזואפקטיבית דיכאונית: כוללת אפיזודה דיכאונית של ממש, מבלי אפיזודה מאנית. הפרעה מסוג זה נפוצה יותר בקרב מבוגרים.
-
הפרעה סכיזואפקטיבית ביפולרית: כוללת אפיזודה דו-קוטבית ממשית, ונפוצה יותר בקרב מתבגרים וצעירים.
גורמי סיכון
-
היסטוריה משפחתית של הפרעות נפשיות (בייחוד קרובי משפחה מדרגה ראשונה הסובלים מהפרעה סכיזואפקטיבית, הפרעה דו קוטבית או סכיזופרניה).
-
נוכחות של הפרעות נפשיות נוספות.
-
התמכרויות.
-
קורבן התעללות או הזנחה.
-
עיכובים התפתחותיים.
-
חשיפה טרום-לידתית לרעלים (כולל תרופות ואלכוהול).
הסיבתיות המוחית המדויקת של הפרעה סכיזואפקטיבית אינה ברורה עד הסוף, אבל עשויה להיות כרוכה בחוסר איזון של מוליכים עצביים קאטאכולמיניים.
ספציפית, הכיוון הוא בעייתיות במוליכים העצביים סרוטונין, נוראדרנלין ודופמין, שמשחקים תפקיד חשוב בהפרעה זו
סיבוכים של הפרעה סכיזואפקטיבית
-
שימוש בסמים.
-
שתיית אלכוהול. צריכת אלכוהול יכולה להופיע כסיבוך של סכיזואפקטיב, אולם היא קשורה כלעצמה לפריצת פסיכוזה.
-
הפרעות חרדה.
-
קונפליקטים עם בני משפחה, חברים, עמיתים לעבודה ואחרים.
-
עוני וחוסר בית.
-
בעיות בריאותיות משמעותיות.
-
בדידות חברתית.
-
התאבדות, ניסיונות התאבדות או מחשבות אובדניות.
-
אַבטלה.
האם נדרש טיפול תרופתי?
בהפרעה סכיזואפקטיבית, בדומה להפרעות נפשיות רבות, מומלץ טיפול תרופתי לצד טיפול פסיכולוגי.
ברוב המקרים לא ניתן לוותר על טיפול תרופתי, כיוון שכאשר מתקיים מצב פסיכוטי, הדרך הבלעדית כמעט להגיע לנפש האדם ולתודעתו במהלך פסיכותרפיה, טיפול פסיכולוגי בשיחות, מחייבת צלילות דעת.
הטיפול התרופתי המתאים במרבית המקרים של הפרעה סכיזואפקטיבית הוא טיפול פסיכיאטרי בתרופות אנטי-דיכאוניות, מייצבי מצב-רוח ותרופות אנטי-פסיכוטיות (לא-טיפוסיות מהדור השני), המטפלות בסימפטומים של שתי ההפרעות.
לצד הייצוב הנפשי שמאפשרות התרופות לאדם, יש צורך בפסיכותרפיה המשקמת את נפשו ואת חייו ומקנה לו כלים משמעותיים להתמודדות. בדומה למחלות נפשיות רבות המלוות את האדם לאורך חייו, בהפרעה מסוג זה יש צורך גם בהדרכה משפחתית ובטיפול משפחתי, במידת האפשר, על מנת ללמד את המשפחה כיצד להתנהל באופן האדפטיבי ביותר עם האדם הסובל.
מחקר מ-2021 העלה כי טיפול בתרופות אנטי פסיכוטיות קשור לירידה בסיכון לאשפוז בקרב מתמודדים עם הפרעה סכיזואפקטיבית.
יתר על כן, השילוב בין תרופות אנטי-פסיכוטיות לבין מייצבי מצב רוח נלווים (לעומת טיפול בתרופות אנטי-פסיכוטיות בלבד) היה קשור גם בסיכון נמוך יותר לאשפוז עקב פסיכוזה. הראיות היו הרבה פחות חזקות עבור נוגדי דיכאון נלווים.
בהשוואה לסכיזופרניה, הפרוגנוזה של הפרעה סכיזואפקטיבית מעט יותר אופטימית - סיכויי ההחלמה והשיקום הזמניים ממנה גבוהים יותר, בעיק כאשר כל מקבץ סימפטומים מקבל התייחסות וטיפול רלוונטי נפרד.
בניגוד לרבים הסובלים מהפרעות נפשיות, הסובלים מהפרעה זו עשויים לזכות לתקופות ארוכות יחסית של צלילות מסוימת.
עם זאת, חשוב לדעת כי לא ניתן להעלים את התופעה או להקנות למטופל יכולת מתגברת לשלוט בה, כפי שניתן במקרים רבים של הפרעות מצב רוח.
בדומה לסימפטומים מהם סובל האדם, גם אופק ההחלמה נמצא בנקודה כלשהי במרחב שבין ההפרעה הסכיזופרנית להפרעה האפקטיבית.
הפרעה סכיזו-אובססיבית
במקרים רבים מופיעים סימפטומים אובססיביים-קומפולסיביים (OCS) והפרעות אובססיביות-קומפולסיביות (OCD) יחד עם סכיזופרניה. לאור השכיחות הגבוהה של שילוב זה, הוצעה בשנים האחרונות אבחנה קלינית חדשה עבור מטופלים המתמודדים עם סינדרום שמצוי על הספקטרום הסכיזופרני והאובססיבי: הפרעת סכיזו-אובססיבית. ישנן עדויות על אבחנה מבדלת בין ההפרעה לבין OCD - במידת התובנה הנמוכה, בפסיכוזה אופיינית ובקומורבידיות עם הפרעת אישיות סכיזוטיפלית.
ההשלכות הטיפוליות של האבחנה עדיין אינם ברורים קלינית, וההגדרה עצמה עדיין טנטטיבית, אך נתונים מחקריים מעידים על פרוגנוזה לא מעודדת (כלומר שהתרומה של כלים טיפוליים קיימים לשיפור מצב המתמודד נמוכים ביחס להפרעות קרובות), שיש להם סיכויים גבוהים יותר להופעת תסמינים פרנואידליים וסימפטומים ראשוניים של סכיזופרניה, כמו גם אנרגיות נמוכות יותר, תסמיני דיכאון קשים יותר והפרעות אישיות נלוות.
אנו מתמקדים כאן בהפרעה סכיזואפקטיבית, קומורבידיות של בין הפרעה סכיזופרנית לבין הפרעות מצב רוח. במקרים אלו, מדובר בהפרעות נפשיות אשר הובילו אלה לאלה, ונוטות באחוזים גבוהים להופיע יחדיו ולגרום באופן סיבתי זו לזו. קומורבידיות נפוצה נוספת קיימת בשילוב בין דיכאון לחרדה ובין חרדה ל-OCD, אשר נוטות להופיע באחוזים ניכרים בקרב אותו האדם. מחקרים אחרונים מזהים קשר גם בין סכיזופרניה למחלות גופניות קשות - מחקר אחרון מעיד על קשר בין סכיזופרניה וסרטן השד בקרב נשים מתמודדות.
לעיתים, עולם הרפואה ועולם הטיפול הנפשי מתקשים להתמודד עם קיומן של מספר בעיות. קיימת התלבטות מאיזה בעיה להתחיל, כיצד לא לתת לבעיות להשתלט זו על טיפולה של זו. הקשיים האלה, הייחודיים למצבי קומורבידיות, מדגישים את חשיבות זיהוי המקומות בהם נפוצה קומורבידיות, חקירת הסיבה לכך שהמצבים נוטים להופיע יחד וכמובן- פיתוח טיפול מתאים למצבים בהם הבעיה אינה בלבדית.
אתגרים בטיפול אונליין בהפרעה סכיזואפקטיבית
למרות שלטיפול אונליין עומדות זכויות רבות, לצד תועלות מוכחות, יש לו גם חסרונות:
לאדם עם הפרעות פסיכיאטריות חמורות יתאים יותר טיפול פנים אל פנים, ובמקרה חירום או משבר עדיף לפנות לתמיכה מקומית – רופא המשפחה, איש מקצוע אחר, או חבר/בן משפחה.
מטפל אונליין עלול להיות משולל יכולת למתן סיוע מידי ולתגובה מהירה ואפקטיבית במצבים מורכבים, ולכן אדם החווה מחשבות אובדניות או כזה שסבל מטרגדיה אישית – מוטב שיטופל באופן מסורתי.
עוד חיסרון של טיפול מקוון הוא חשיפה מוגברת לדליפת מידע אישי או פריצות, ונוסף על כך - טכנולוגיה שאינה יציבה עשויה להקשות על הגישה לטיפול. כאשר מחליטים לפנות לטיפול אונליין חשוב למצוא את המטפל המתאים מבחינת רישיון, הסמכה וניסיון משמעותי בתחום בו דרוש סיוע.
זאת ועוד, להצלחת הטיפול חשוב לבחור באדם שתרגישו בנוח לנהל עמו שיחה פתוחה וכנה. לאחר שתבחרו מטפל, הוא אמור להסביר לכם את אופי הטיפול ולספק מידע אודות מדיניות החיסיון. למשל, לרוב המטפלים יש מדיניות לפיה הם רשאים לשבור את החיסיון במידה ונשקפת סכנה ברורה למטופל או לאחרים.
בואו נדבר על הדברים
החשובים באמת
עם ראש המכון / מומחה ספציפי-
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
מטפלת במתמודדים/ות עם הפרעות הספקטרום הסכיזופרני,
מכון טמיר חיפה
נכתב ע״י מומחי מכון טמיר
״אפשר לחיות
חיים שלמים
על יד,
אבל אני,
מגיע לי יותר...״
דודו טסה
המלצת קריאה:
ד"ר ערד קודש, מנהל מערך בריאות הנפש בקופת חולים מאוחדת, כתב מדריך למסגרות למניעת אשפוז: מתוך אתר דוקטורס
מקורות:
Abrams, D. J., Rojas, D. C., & Arciniegas, D. B. (2008). Is schizoaffective disorder a distinct categorical diagnosis? A critical review of the literature. Neuropsychiatric Disease and Treatment, 4(6), 1089–1109
Cheniaux E, Landeira-Fernandez J, Lessa Telles L, et al. Does schizoaffective disorder really exist? A systematic review of the studies that compared schizoaffective disorder with schizophrenia or mood disorders. J Affect Disord 2008 Mar; 106(3): 209–17
del Rio Vega JM, Ayuso-Gutierrez JL. Course of schizoaffective psychosis: a retrospective study. Acta Psychiatr Scand. 1990;81:534–7
DeChavez MG, Gutierrez M, Ducaju M, Fraile JC: Comparative study of the therapeutic factors of group therapy in schizophrenic inpatients and outpatients. Group Anal 2000;33:251-264
Dickerson FB, Lehman AF. Evidence-based psychotherapy for schizophrenia: 2011 update. J Nerv Ment Dis. 2011;199(8):520–526
Faustman WO, Bardgett M, Faull KF, et al. Cerebrospinal fluid glutamate inversely correlates with positive symptom severity in unmedicated male schizophrenic/schizoaffective patients. Biol Psychiatry. 1999;45:68–75
Fletcher R.H. (2001). Alvan Feinstein, the father of clinical epidemiology, 1925-2001. J Clin Epidemiol. 2001 Dec;54(12):1188-90
Goldstein G, Shemansky WJ, Allen DN. Cognitive function in schizoaffective disorder and clinical subtypes of schizophrenia. Arch Clin Neuropsychol. 2005;20:153–9
Grover et al (2017). Obsessive Compulsive Symptoms/disorder in patients with schizophrenia: Prevalence, relationship with other symptom dimensions and impact on functioning. Psychiatry Research
Volume 250, April 2017, Pages 277-284
Florentin S, Reuveni I, Rosca P, Zwi-Ran SR, Neumark Y. Schizophrenia or schizoaffective disorder? A 50-year assessment of diagnostic stability based on a national case registry. Schizophr Res. 2023 Feb;252:110-117. doi: 10.1016/j.schres.2023.01.007. Epub 2023 Jan 12. PMID: 36640744.
Heckers S. Is schizoaffective disorder a useful diagnosis? Curr Psychiatry Rep 2009 Aug; 11(4): 332–7
Lake, Ray, C., Hurwitz, & Nathaniel. (2007). Schizoaffective disorder merges schizophrenia and bipolar disorders as one disease – there is no schizoaffective disorder [Abstract]. Current Opinion in Psychiatry, 20(4), 365-379
Laursen, T.M. (2009) Bipolar Disorder, Schizoaffective Disorder, and Schizophrenia Overlap: A New Comorbidity Index. J Clin Psychiatry 2009;70(10):1432-1438
Jonne Lintunen, Heidi Taipale, Antti Tanskanen, Ellenor Mittendorfer-Rutz, Jari Tiihonen, Markku Lähteenvuo, Long-Term Real-World Effectiveness of Pharmacotherapies for Schizoaffective Disorder, Schizophrenia Bulletin, 2021;, sbab004, https://doi.org/10.1093/schbul/sbab004
Michael Poyurovsky (2017). Schizo-Obsessive Disorder. Cambridge University Press
Morrison, A. K. (2009). Cognitive Behavior Therapy for People with Schizophrenia. Psychiatry (Edgmont), 6(12), 32–39
Patel, K. R., Cherian, J., Gohil, K., & Atkinson, D. (2014). Schizophrenia: Overview and Treatment Options. Pharmacy and Therapeutics, 39(9), 638–645
Rajkumar RP, Reddy YC, Kandavel T. Clinical profile of "schizo-obsessive" disorder: a comparative study. Compr Psychiatry. 2008;49:262–268
Scotti-Muzzi, E., & Saide, O. (2017). Schizo-obsessive spectrum disorders: An update. CNS Spectrums, 22(3), 258-272
Vermeulen, J.M. et al (2018). Predictors of Adverse Events and Medical Errors Among Adult Inpatients of Psychiatric Units of Acute Care General Hospitals. Psychiatric Services. Published Online:3 Aug 2018. https://ps.psychiatryonline.org/doi/10.1176/appi.ps.201800110
Zhuo C, Triplett PT. Association of Schizophrenia With the Risk of Breast Cancer IncidenceA Meta-analysis. JAMA Psychiatry. 2018;75(4):363–369
אבל אקולוגי | עיבוד אובדן בעקבות משבר האקלים במאה ה-21
מהו אבל אקולוגי?
אבל אקולוגי, או אבל סביבתי, מתאר את חוויית ההתאבלות האנושית ביחס לאובדן הסביבתי שכולנו חווים.
אובדן זה כולל היכחדות של מיני בעלי חיים, אובדן מערכות אקולוגיות ונופים רבי-משמעות, בעקבות שינוי סביבתי אקוטי או כרוני.
אבל סביבתי הוא תגובה טבעית, כזו שסביר שמשפיעה על יותר ויותר אנשים וסביר כי השפעתה תסלים בעתיד.
במה שונה אבל סביבתי מאבל רגיל?
כולנו נושאים איתנו את הידע ואת ההכחשה הנלווית לסופיותנו.
אנחנו מחזיקים איפשהו גם את מותן המתקרב של המערכות האקולוגיות ששמרו על האנושות, מאז שאנחנו בסביבה.
אבל יש הבדלים:
-
המוות שלנו ושל אלה שאנו אוהבים הוא עובדה שעלינו ללמוד לקבל. גסיסה של כוכב לכת אינה עובדה. ופה אולי קיימת תקווה.
-
מאידך, לאובדן סביבתי אין תאריך סיום, הוא תהליכי, הדרגתי ומתמשך, מה שמוביל - בהקבלה לאבל בעקבות אובדן של אדם אהוב - לתגובה הדומה יותר לאבל פתולוגי.
-
לאבל יש צורות רבות, והוא משתנה משמעותית בין אנשים שונים ותרבויות. למרות שאנחנו מבינים אבל בהקשר של אובדן אנושי, רק לעתים רחוקות מתייחסים אליו בהקשר של אובדן בעולם הטבע. אם נחשוב על זה, אין בחברה המערבית לגיטימציה חברתית להתאבל על אסון האקלים. אין אף מצבה לזכר יערות באמזונס ואין הלוויות לזכר מינים שנכחדו.
בעוד שהנטורליסט האמריקאי אלדו לאופולד תיאר לראשונה את המחיר הרגשי של אובדן אקולוגי כבר ב-1949, לאחרונה אקולוגים מוערכים רבים ומדעני אקלים ביטאו את רגשות האבל והמצוקה שלהם בתגובה לשינויי האקלים וחורבן הסביבה.
גם אמנים, למשל תערוכה מיוחדת של מוצרי מזון שייכחדו כנראה עד 2050.
כפסיכולוגים ואנשי טיפול, אנחנו מתמודדים עם האתגר של הכנה מנטלית עבור ילדים ובני נוער לקראת עתיד שטומן בחובו רגשות קשים בעוצמה ללא, עתיד המתאפיין באקלים שממשיך להתדרדר.
המחקר אומר לנו ששינויי האקלים יגרמו ויחמירו הפרעות נפשיות, כאשר צעירים, בעיקר מקבוצות מוחלשות, יושפעו לרעה לאורך חייהם, באופן לא פרופורציונלי.
עם כל יום שחולף, החיים כפי שאנחנו מכירים הופכים לפחות ופחות יציבים.
מהי אימה אנתרופוסינית?
פעולות האדם מערערות את יציבות התנאים שנדרשים לחיים ראויים, תוך הובלה מהירה של כדור הארץ לעידן גיאולוגי שלא הכרנו, שמתואר לעתים בשם ״אנטרופוסין" (Anthropocene), עידן בני האדם.
מחקרים מראים שאנשים מרגישים יותר ויותר בחייהם היומיומיים את השפעות השינויים האלה על הכוכב, כולל האובדן האקולוגי הנלווה, ושהשינויים הללו מציבים איומים משמעותיים - ישירים ועקיפים - לבריאות הנפש ולרווחתנו, מה שמוכר בשם אימה אנתרופוסינית (לא קשור לחרדה שמעוררת סין המתעצמת, אבל בהחלט מעניין לחשוב על החיבור האפשרי בין הדברים...).
שינוי אקלימי והשפעותיו על האדמה והסביבה, למשל, קושרו לאחרונה למגוון של השלכות שליליות על בריאות הנפש, כולל דיכאון, מחשבות אובדניות, פוסט-טראומה זעם, חוסר תקווה, מצוקה וייאוש.
הספרות המקצועית בבריאות הנפש מתחילה להתייחס לתגובה הרגשית שמכונה ״אבל אקולוגי״, לצד עבודות מחקריות שנעשות על חרדה סביבתית (Eco-anxiety).
מונח השנה של מילון אוקספורד
לשנת 2019 הוא חירום אקלימי
(Climate Emergency):
״מצב בו נדרשת פעולה דחופה
להפחתה או הפסקה של שינויי האקלים
ולהימנעות מנזקים סביבתיים
שעלולים להיגרם בגללם״.
מחקרים הראו שלמרות הקשרים גאוגרפיים ותרבותיים שונים, יש למשל מידה מפתיעה של משותף בין אינואיטים בקנדה לקהילות חקלאיות משפחתיות במאבקי ההתמודדות שלהם, רגשית ופסיכולוגית, עם אובדן אקולוגי הולך וגובר ואי-הוודאות לגבי העתיד.
כפי שלמדנו מתרומתם של אקולוגים חברתיים, אנשים מתאבלים בראש ובראשונה על אובדן נופים, מערכות אקולוגיות, היכחדות מינים או מקומות שנושאים עבורם משמעות אישית או קולקטיבית.
מחקר הראה שאובדן אקולוגי הקשור לאקלים יכול להיות טריגר לחוויות של אבל בכמה דרכים.
תנאים של בצורת כרונית גרמו לתחושות דומות בקרב משפחות חקלאים במערב אוסטרליה, שתיארו את התחושה שנגרמת מכך שהחווה מתעופפת בסופת אבק כ״אחת התחושות הנוראות ביותר״ וכ״דבר הכי מדכא שיש״, שלא ניתן לעמוד בצפייה בו.
חוויות כאלה מהדהדות בחוזקה את מושג הסולסטלגיה, שהוא גם סוג של דיכאון מגעגועים למה שהיה משגשג אתמול בעודך חסר אותו היום.
אבל אקולוגי אצל חוקרי סביבה
כמו תמיד, מי שמצוי בשורה הראשונה של הטראומטיזציה ונחשף לאובדן ישירות, דרך מראה עיניים, מושפע חזק ומהר יותר.
יש מקרים שבהם הם אבלים על חלק מזהותם העצמית שאבד, כשהאדמה עליה הזהות התבססה משתנה או נעלמת.
מדעני סביבה ששבים ממרחבי המחקר הטבעיים בהם הם עובדים נראים יותר ויותר שבורים.
פרופ׳ סטיב סימפסון, ביולוג ימי, כותב בגרדיאן:
״אתה יכול לחשוב: אני לא יכול לעשות את זה, אני אצטרך לשנות את המדע שאני חוקר; או שאתה יכול לנסות להפנים את כל הכאב שאתה מרגיש. הרבה מדענים עושים את זה האחרון - הם מרגישים שאנחנו צריכים להיות אובייקטיביים וחזקים, לא נתונים לחסדי הרגשות שלנו״.
הנה ד״ר ליפמן באיון קצר על אבל אקולוגי, מתוך ערוץ היוטיוב של האגודה הישראלית לאקולוגיה ולמדעי הסביבה:
אבל אקולוגי מזכיר לנו ששינוי האקלים הוא לא רק קונספט מדעי מופשט או בעיה סביבתית רחוקה. במקום זאת, הוא מושך את תשומת לבנו לאובדן הרגשי והפסיכולוגי הנחווה אישית שממנו סובלים אנשים נוכח שינוי או מוות בעולם הטבע.
בכך, אבל אקולוגי מאיר גם דרכים שבהן עולם הטבע אינטגרלי לרווחתנו הנפשית, לקהילות שלנו, לתרבותנו וליכולתנו לשגשג בעולם שנשלט ע״י בני אדם.
למרות שאבל אקולוגי כבר נחווה ע״י אנשים בעולם, פעמים רבות הוא נעדר דרך הולמת לביטוי או לריפוי. לא רק שאין לנו את הטקסים והפקרטיקות לסייע להתייחסות לרגשות של אבל אקולוגי, אלא שעד לאחרונה בכלל לא הייתה לנו שפה שבאמצעותה יכולנו לתת ביטוי לרגשות כאלה.
תגובות מגוונות לאבל הזה מתבטאות, למשל, בהחלטות של זוגות צעירים להימנע מהורות, מתוך מחשבה על חיי הילדים, אבל לפני הכל, לפני שמתייאשים המשך האנושות על הכדור, חשוב להכיר קודם במקום בו אנחנו נמצאים, לקבל אותו ואז לשקול פתרונות, במרחב הפרטי, המשפחתי והקולקטיבי.
אבל אקולוגי בלברדור: חקר מקרה
אחת הדוגמאות המוחשיות ביותר לאבל אקולוגי היא ניופאונדלנד ולברדור, שתי פרובינציות שהועברו לקנדה.
באיזור זה נמדדה עליה עקבית של 3 מעלות צלזיוס מאז 1900.
עבור קהילת האינואיטים במחוז לברדור בקנדה, האדמה מהותית לשימור הבריאות הנפשית.
לתושבי האזור יש קשר תרבותי עמוק לקור ולטמפרטורה. זה חלק בסיסי מהזהות של הקהילה.
בשנים האחרונות נמנעו מהאינואיטים מסעות לאתרים תרבותיים משמעותיים והשתתפות בפעילויות תרבות מסורתיות, כמו ציד ודיג, בעקבות קרחונים שלמים שנמסו.
חוקרים בחנו את השפעת התנאים הסביבתיים המשתנים על היבטים נפשיים ורגשיים אצל ילידי המקום, בכל גיל ומגדר.
להפרעות הללו לתחושת המקום של האינואיטים נלוו תגובות רגשיות חזקות, כולל אבל, כעס, עצב, תסכול וייאוש.
הם תיארו תחושות של אי-נוחות וחוסר יכולת לעשות מה שעשו בעבר כחלק מסגנון חייהם.
רבים דיווחו כי ״אנשים הם כבר לא מה שהיו״ וכי הנסיבות גורמות להם לתחושת אובדן שליטה על חייהם.
זיהוי אבל אקולוגי כתגובה לגיטימית לאובדן אקולוגי הוא צעד חשוב להאנשת שינוי האקלים והשפעותיו ולהרחבת הבנתנו של מה פירוש להיות אדם באנתרופוסין.
אין עדיין תשובה לשאלה איך נכון להתאבל על אובדן אקולוגי, בעיקר כשהאובדן מעורפל, מצטבר ומתמשך, אבל השאלה הזו תהפוך להיות רלוונטית יותר ויותר ככל שהשפעות שינוי האקלים ישפיעו בקנה מידה נרחב יותר בעולם כולו.
יש רעיונות יצירתיים לעיבוד האבל, כמו כתיבת סיפורת אקלים, או ‘Cli-fi’, יכולה לשמש סוג של טיפול עצמי למי שחווים חרדה אקולוגית. על ידי כתיבת סיפורים על משבר האקלים ניתן אולי להתחזק, למצוא תכלית, שליחות ושליטה, לנהל את הרגשות ולדמיין עתיד אפשרי.
אובדן אקולוגי אינו כניעה לייאוש ואינו מצדיק התנתקות מהבעיות הסביבתיות הרבות שמולן ניצבת האנושות.
מדובר בסוגיה קיומית, אקזיסטנציאליסטית, שמציעה פרספקטיבה לגבי מה שחשוב לנו באמת בחיים.
חוויות קולקטיביות של אבל אקולוגי עשויות להתמזג אל תוך תחושה מחוזקת של אהבה ומחויבות לטבע, למערכות אקולוגיות ולמינים שמזינים, מקיימים אותנו ומעניקים לנו השראה וחיות.
מיהו אקותרפיסט?
אנחנו רואים בשנים האחרונות מגמה של פסיכולוגים ופסיכותרפיסטים שמזוהים עם גישה אקולוגית.
הם נקראים ברחבי הרשת אקותרפיסטים: מטפלים/ות שמאמצים את עקרונות האקופסיכולוגיה.
אנשי מקצוע אלה מאמינים כי חיבור מחדש לטבע עשוי לשפר את הבריאות הגופנית והנפשית, תוך עידוד מטופלים לחשוף פתרונות חדשים לבעיות אקולוגיות שקשורות בקיימות.
ישנן דרכים מגוונות לשילוב היבטים סביבתיים בטיפול, למשל:
-
טיפול בטבע (Wilderness therapy).
-
אקותרפיה באמנות, שנשענת על הורטיקולטורה.
-
היעזרות בבעלי חיים במהלך הטיפול.
- תרגול מדיטציה או מיינדפולנס בטבע.
יש עוד הרבה ׳עבודת אבל׳ לפנינו, וחלק גדול ממנה יהיה אבל מורכב ומתמשך, אבל פתיחות לכאב שנובע מאובדן סביבתי עשויה להיות בדיוק מה שדרוש כדי למנוע אובדן כזה מלהתרחש מלכתחילה.
זהו לבינתיים.
אישית, אני ממליץ למי שמעוניין להמשיך לקרוא ולהישאר מעודכן, לבקר באתר (CPA (Climate Psychology Alliance, שמציע מקורות ידע וסקירות מחקר לגבי היבטים פסיכולוגיים של משבר האקלים.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
לקוחות ועמיתים על מטפלי/ות מכון טמיר
מקורות:
Comtesse H, Ertl V, Hengst SMC, Rosner R, Smid GE. Ecological Grief as a Response to Environmental Change: A Mental Health Risk or Functional Response? Int J Environ Res Public Health. 2021 Jan 16;18(2):734. doi: 10.3390/ijerph18020734. PMID: 33467018; PMCID: PMC7830022.
Cunsolo Willox A, Harper SL, Ford JD, Landman K, Houle K, Edge VL; Rigolet Inuit Community Government. "From this place and of this place:" climate change, sense of place, and health in Nunatsiavut, Canada. Soc Sci Med. 2012 Aug;75(3):538-47. doi: 10.1016/j.socscimed.2012.03.043. Epub 2012 Apr 26. PMID: 22595069.
Dober, C. (2024, January 12). As a psychologist I have witnessed a surge in climate grief. This is what I tell my clients. The Guardian. https://www.theguardian.com/commentisfree/2024/jan/13/climate-change-crisis-fears-despair-younger-generations-impact
Hennessy, R., Cothren, A., & Matthews, A. T. (2024, January 10). ‘Cli-fi’ might not save the world, but writing it could help with your eco-anxiety. Eco-Business. https://www.eco-business.com/opinion/cli-fi-might-not-save-the-world-but-writing-it-could-help-with-your-eco-anxiety/
Steve Simpson (2021). How scientists are coping with ‘ecological grief’. the Guardian: https://www.theguardian.com/science/2020/jan/12/how-scientists-are-coping-with-environmental-grief
מיומנויות עמידות במצוקה (Distress Tolerance) בטיפול DBT
מהי עמידות במצוקה?
עמידות בפני מצוקה מתבטאת ביכולתו של אדם לנהל מצוקה רגשית ממשית או נתפסת ולעבור אירועים מאתגרים רגשית מבלי להחמיר את המצב.
מיומנויות עמידות במצוקה בטיפול דיאלקטי התנהגותי (DBT) עוזרות לנו לשאת מצוקה מבלי להתאמץ להפחיתה באמצעות דרכים אימפולסיביות ובלתי מסתגלות, כלומר, האתגר שלנו הוא לקבל את המצב הרגשי העכשווי. במודולה זו, אחת מתוך ארבע, מוצעות מיומנויות יישומיות להתמודדות במצבי לחץ רגשי קיצוני, בו אנו עלולים להיכנע לדחף התנהגותי שנתחרט עליו -דחף שמתבטא בתגובה אימפולסיבית כלפי אחרים או בהפניית הדחפיות פנימה, בפגיעה עצמית.
האלמנטים המרכזיים של ה-DBT כוללים את התיאוריה הביו-סוציאלית, שלבי טיפול (גישה היררכית), הנחיות לזיהוי מטרות הטיפול, קבלה, שינוי, דילמות דיאלקטיות ו-5 רכיבים של עבודה בצוות (טיפול פרטני, קבוצת מיומנויות, קבוצת עמיתים, קבוצת הורים, פסיכיאטר).
בסיטואציות של משבר רגשי מיידי, מיומנויות של סובלנות למצוקה מציעות לנו לקבל את הרגש העכשווי, במקום להיאבק בו.
הרעיון הוא שהמאמץ לשנות את הרגש יביא להעצמת היציאה מהאיזון הרגשי. כפי שניתן ללמוד במיומנויות הליבה במודולת מיינדפולנס, האתגר הוא להתבונן, לתאר ולהשתתף. סביר מאוד שעוצמת הרגש תלך ותפחת, כמו כל רגש וכמו כל מחשבה. DBT מתייחס למצב כזה כאירוע משברי, התייחסות שונה מההגדרה של משבר נפשי. כאן מדובר על רגעים, מצבים מנטליים בהן אנחנו מאבדים (או מועדים לאבד) את הוויסות הרגשי ששומר עלינו.
קושי בוויסות רגשי אינו מתייחס בהכרח לחוויה רגשית שלילית, כמו כעס שאפשר לנהל. קושי בוויסות רגשי מתייחס לפאזה שבה אתה יוצא מהמרכז שלך. יתכן שאתה כועס ועדיין מווסת, בעיקר אם הכעס מותאם לסיטואציה.
מחקרים התנהגותיים ופסיכולוגיים רבים תומכים ביעילותם של כלים אלו, אולם גם מחקרים נוירולוגיים מחזקים את העדויות באמצעות נתונים שבחנו סקירות מוחיות של מטופלים, לפני ואחרי רכישת המיומנויות: השימוש באסטרטגיות ויסות רגשי הנלמדות בטיפול התנהגותי דיאלקטי קשורות בירידה בפעילות האמיגדלה, איבר מוחי במערכת הלימבית שאחראי (בין היתר) על תגובות פיזיולוגיות במצבי חירום.
מוזמנים.ות למפגשי מיומנויות DBT בזום - ללא עלות
אביא כאן מספר דוגמאות של מיומנויות עמידות במצוקה, שניתן למצוא באתרי עזרה עצמית רבים ברשת:
איך לשרוד משברים רגשיים?
המטרה של מיומנויות עמידות במצוקה ב-DBT היא להימנע מהתנהגויות שמפחיתות את כאב נפשי בטווח הקצר, אך הרסניות ומזיקות בטווח הארוך.
צריך להדגיש שהמיומנויות האלו אינן מיועדות לפתרון הבעיה, אלא רק עוזרות לשרוד מצבים רגשיים בלתי אפשריים.
-
להשתמש בקבלה רדיקלית - האתגר של קבלה רדיקלית הוא לקבל את המציאות כהוויתה באמצעות קבלה של הסבל הזמני ומחויבות לקבלו. נדרשת האזנה לתודעה הנבונה (Wise Mind), לחשוב במקום לעשות ולעשות רק מה שעובד, להתאמץ להיות יעילים, להימנע מכניעה, מהרמת ידיים ומניסיון נואש לתקן כל מצב. מיומנות מאתגרת ליישום שמחייבת מוכנות לקבל מצב נתון כדי לשרוד.

-
להסיח את עצמך מכאב - הסחת הדעת היא ההיפך מקשיבות. הסחה כוללת פעילויות בריאות, כמו תרומה, עזרה לאחרים והתנדבות; חשיפה לגרויים מרגשים; הרחקת האספקטים השליליים מהמחשבה; חשיבה על נושאים אלטרנטיביים.
- להיעזר במיומנות STOP, טכניקה פשוטה בת 4 שלבים שמונעת התדרדרות של מצבים רגשיים נפיצים.
אגב התנדבות ותועלותיה הפסיכולוגיות:
-
להרגיע את עצמך - הרגעה עצמית כוללת פעילויות מפחיתות לחצים בכל החושים - ראיה; שמיעה (מוזיקה נעימה); ריח (קרמים ריחניים/נרות/צמחים וקטורת); טעם; מישוש. כל אחד צריך לחפש מה מרגיע אותו.
-
לתרגל הרפיה - הרפיית שרירים, סריקה גופנית, מיינדפולנס ונשימה סרעפתית
-
להתחייב לפעולה בעלת ערך
-
לשלב את כוחותיך החזקים
-
להשתמש במחשבות שעוזרות להתמודד
עמידות במצוקה
לשחרר
עקשנות Willfulness
מול
נכונות Willingness
עקשנות WILLFULNESS
עקשנות היא עמדה נפשית בה אנחנו מגבירים את המשבר, במקום להיות נכונים לקבל את הסיטואציה והרגשות שמתלווים אליה.
-
לפגוע בעצמך בדרכים שונות
-
להמשיך לנסות לפתור בעיה למרות שאין לה פתרון
-
להתעקש על סיפוק מיידי למרות שלא ניתן לקבלו, או הוא לא נמצא בהלימה עם הערכים שלך.
-
להתנגד באופן קיצוני לשינוי, למרות שהחיים מלאים בשינויים.
-
לסרב לשאת מצב של חוסר שליטה - למרות שהיא חלק מהסיטואציה הנוכחית.
נכונות Willingness
-
להקשיב ל"תודעה הנבונה" שלך (הכוונה לאינטואציה, או לשילוב בין "תודעה רציונלית" לבין "תודעה רגשית")
-
להתרכז רק במה שיעיל ועובד
-
לאפשר לעולם ולחיים להיות ממש כפי שהם
-
לקבל את הרגש הנוכחי - גם אם הוא לא נעים - זעם, כעס, תסכול, קנאה וחוסר אונים - יש עוד הרבה דוגמאות.
-
לשחק "לפי הכללים" למרות שכרגע הם לא מוצאים חן בעינייך
מספר צעדים שיעזרו לך להתקדם לעבר מצב של נכונות:
-
לשים לב שאתה נלחם במציאות
-
לנשום עמוק
-
לתרגל "חצי חיוך" (ראו סרטון הדגמה)
-
לתרגל "ידיים נכונות" (פשוט להניח כפות ידיים פתוחות על הברכיים)
-
לזכור את המטרות שלך לטווח ארוך, לא רק לרגע הבא
תרגול של חצי חיוך:
התנהגויות של הרס עצמי
חלק מהאנשים שמתמודדים עם רגשות מציפים, בורחים לעיתים להתנהגויות של הרס עצמי ופגיעה עצמית. אם זה קורה לך, הצעד הראשון ב-DBT הוא להפסיק את ההתנהגויות הללו ולהתחיל להתנהג באופן בריא ובטוח יותר.
זה נכון שהפעולות הללו גורמות לך לוויסות רגשי זמני, אבל יש מחיר כבד בצידן.
להלן מספר פעולות בטוחות יותר שאתה יכול לעשות על מנת להסית את עצמך מהרגשות והמחשבות ההרסניים:
-
החזק קוביית קרח ביד אחת ולחץ (מיומנות TIP) - גרימת תחושות גופניות אינטנסיביות יזומות, כמו מקלחת קרה או חמה, קרח מתחת לעיניים או גומיה על הזרוע במקום חיתוך עצמי.
-
רשום על העור בעט אדום במקום לפגוע בעצמך.
-
צייר פרצופים של אנשים שאתה שונא על בלונים ואחר כך פוצץ אותם.
-
זרוק סבונים, גרביים מקופלות או כריות על הקיר חזק ככל הניתן.
הסחה מכאב
לעיתים, כאשר אתה חש מוצף מרגשותייך או כשאתה חש כאב רב מדי, זה בלתי אפשרי להתמודד עם סיטואציה קשה. בנסיבות הללו, הדבר הטוב ביותר שאתה יכול לעשות זה להסיח את קשבך ולהתרכז במשהו אחר. תוך זמן קצר אתה תוכל להירגע ולהתמודד עם הסיטואציה בדרך בריאה ואפקטיבית. להלן מספר דרכים שיסיחו את קשבך:
-
התמקד במישהו אחר: התנדב לעזור למישהו, פשוט חשוב על שיחה מרגיעה ונעימה עם אדם שחשוב לך.
-
דמיין משהו נעים: הזכר באירוע כיפי שחווית בעבר באופן מפורט, צפה בעולם סביבך או דמיין פנטזיה שלך שמתגשמת.
-
ספור: ספור כל מה שאתה יכול לחשוב עליו, הכי טוב לספור את הנשימות שאתה לוקח.
-
בצע משימות: נכון, זה לא נשמע הכי כיף, אבל לעיתים המשימות הכי בנאליות יכולות להשקיט את המחשבות.
-
לך למקום אחר: לפעמים עדיף פשוט לעזוב סיטואציה קשה מאשר להישאר מוצף ברגש. המטרה אינה להימנע מסיטואציות קשות, אלא להסיט את עצמך זמנית כדי שתוכל להתמודד נכון עם הסיטואציה.
קשיבות לרגע הנוכחי
דוגמא למיומנות חשובה נוספת היא קשיבות למחשבות ברגע הנוכחי:הרעיון הוא להפנות במכוון את תשומת הלב למחשבות עכשוויות ולקבל אותן באופן רדיקלי ממש כפי שהן מבחינה ביולוגית - תחושות באות והולכות של המוח.
אין פה שיפוטיות, גם כאשר מחשבות הללו הן מחשבות שליליות, רומינציות או מחשבות מדאיגות. מיומנות זו מזמינה אותנו לפעולה נגדית - לתת למחשבות לבוא ואז ללכת. זאת לאור העובדה שלעתים קרובות אנו מגיבים חזק מדי למחשבות טורדניות, מאבססים עליהן ומתקשים להרפות.
מיומנות IMPROVE לשיפור הרגע
כמו הרבה מיומנויות אחרות בטיפול דיאלקטי-התנהגותי, עם IMPROVE, שכתובה כראשי תיבות:
I - דמיון (Imagery)
שימוש בדמיון כדי ליצור סביבה מרגיעה ובטוחה. לכל אחד יש מקום דמיוני כזה משלו, למשל חדר שינה עם דלתות וחלונות מאובטחים, מטאפורה למקום בו שום דבר ואף אחד אינו יכול לפגוע בי. הרעיון הוא לפתח עולם פנטזיה מרגיע או להחיות מחדש זיכרון שמח.
M - משמעות (Meaning)
גם בזמנים הקשים ביותר ניתן למצוא פשר ומשמעות, שיעור שהחיים מלמדים אותנו ברגע כואב. באמצעות החשיבה ניתן לייחס את האירוע למצב קצה של בחינת ערכים, יכולות ורצונות.
P - תפילה (Prayer)
פתיחת הלב לכוחות רוחניים יהיה זה אלוהים, התודעה הנבונה, או הספיריט ביקום. רובנו פונים לישות עליונה בעיתות מצוקה קיצוניים, החל מקריאת שמע וכלה בכוח העליון בגישת 12 הצעדים.
R - פעולות מרגיעות (Relaxing actions)
להירגע בג'קוזי, לתרגל יוגה או מתיחות, להתבונן בשקיעה, לנשום עמוק או להרפות את שרירי הפנים.
O - ״דבר דבר״ (One thing in the moment)
מדובר בניסיון לשהות ברגע, ללא שיפוטיות, תוך מיקוד כל הקשב בפעולה אחת שאנו עושים ברגע הנוכחי. מולטי-טאקסינג יכול להיות יעיל יותר, אבל הוא מוסיף עומס רגשי וקוגניטיבי.
V - חופשה (Vacation)
יציאה לחופשה, אפילו אם אין זמן וכסף (שני דברים שאף פעם אין יותר מדי מהם). לא חייבים לחו״ל או לצימר. אפשר פשוט לצאת לחוף הים, לטיול ביער, או בחורשה. זה כולל לסגור את הטלפון לשבת עם הכלב בפארק לכמה שעות.
E - עידוד עצמי וחשיבה מחודשת (Self-encouragement and rethinking)
בזמני מצוקה וסערה מומלץ לתת לעצמנו חיזוקים, גם אם באמצעות דיבור עצמי, פנימי או חיצוני. ניתן לחשוב אחרת כמעט על כל מצב ולעשות לו מסגור מחדש לצרכי העצמי.
איך לווסת רגש דרך הגוף? מיומניוית TIP
מקבץ TIP ב-DBT מתייחס לראשי תיבות של מיומנויות עמידות במצוקה אשר מתמקדות בהרגעת הסערה הפנימית דרך טכניקות גופניות.
ויסות טמפרטורת הגוף - T
שינוי טמפרטורת הפנים בעזרת מים קרים.
עוצרים נשימה, מכניסים את הפנים לקערת מים קרים, או מחזיקים שקית קוביות קרח על העיניים והלחיים.
מחזיקים למשך 30 שניות, כאשר המים בטמפרטורה של 10C לכל היותר.
טכניקה זו דורשת התייעצות מקדימה עבור מתמודדים עם מחלות לב.
פעילות גופנית אינטנסיבית - I
15 דקות של פעילות גופנית אינטנסיבית.
הרעיון הוא לשחרר את האנרגיה הפיזית המאוחסנת בגוף באמצעות פעילות אינטנסיבית, אירובית (ריצה, הליכה מהירה, קפיצה) או אנארובית (הרמת משקולות, שכיבות סמיכה).
האטת הנשימה - P
-
לנשום עמוק וקבצי לתוך הבטן, במקום לחזה.
-
להאט את קצב השאיפה והנשיפה של האוויר (בממוצע, חמש עד שש נשימות לדקה).
-
ללנשם החוצה לאט יותר ממה שאתה נושם פנימה (למשל, שאיפה של 5 שניות ונשיפה של 7 שניות).
מה עוד?
איך לדבר עם המתמודדים עם קשיי ויסות רגשי קשים? איתן טמיר, כתבה במאקו <
בלוג DBT של מכון טמיר: מאמרים, מחקרים ועדכונים <
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
איתן טמיר, MA, מטפל DBT,
מקורות:
The Dialectical Behavior Therapy Skills Workbook for Anger - Using DBT Mindfulness and Emotion Regulation Skills to Manage Anger By: Alexander L. Chapman PhD, RPsych, Kim L. Gratz PhD, Marsha M. Linehan PhD, ABPP, 2015. New Harbinger Publications
Phone Coaching in Dialectical Behavior Therapy. Alexander L. Chapman, 2018. Guilford press
Fassbinder, E., Schweiger, U., Martius, D., Brand-de Wilde, O., & Arntz, A. (2016). Emotion Regulation in Schema Therapy and Dialectical Behavior Therapy. Frontiers in Psychology, 7, 1373
Goodman M, Carpenter D, Tang CY, et al. Dialectical behavior therapy alters emotion regulation and amygdala activity in patients with borderline personality disorder. J Psychiatr Res. 2014;57:108-116
Lynch, T. R., Gray, K. L., Hempel, R. J., Titley, M., Chen, E. Y., & O’Mahen, H. A. (2013). Radically open-dialectical behavior therapy for adult anorexia nervosa: feasibility and outcomes from an inpatient program. BMC Psychiatry, 13, 293
McMain, S. , Korman, L. M. and Dimeff, L. (2001), Dialectical behavior therapy and the treatment of emotion dysregulation. J. Clin. Psychol., 57: 183-196
Miller AL, Wyman SE, Huppert JD, Glassman SL, Rathus JH. Analysis of behavioral skills utilized by suicidal adolescents receiving dialectical behavior therapy. Cognitive and Behavioral Practice. 2000;7:183–187
Neacsiu AD, Rizvi SL, Vitaliano PP, Lynch TR, Linehan MM. The dialectical behavior therapy ways of coping checklist: development and psychometric properties. Journal of clinical psychology. 2010;66(6):563–582
Rathus JH, Miller AL. Dialectical behavior therapy adapted for suicidal adolescents. Suicide Life Threat Behav. 2002;32:146–157
Reddy, M. S., & Vijay, M. S. (2017). Empirical Reality of Dialectical Behavioral Therapy in Borderline Personality. Indian Journal of Psychological Medicine, 39(2), 105
http://dbtvancouver.com/values/
https://www.youtube.com/watch?v=CBopCkdBwsk
ישנוניות ועייפות בשעות היום | מהי הפרעת EDS ואיך מתמודדים?
אין כמו לנמנם קצת באמצע היום.
יש תרבויות שממש אימצו פרקי שינה מוגדרים כחלק מלוח הזמנים המקובל - שלאף שטונדה או סייסטה למשל.
אבל לפעמים זה הרבה יותר מהפסקה מתוכננת למנוחה:
מה זה EDS?
ישנוניות מוגזמת בשעות היום (Excessive Daytime Sleepiness), או EDS, מתבטאת בדחף בלתי נשלט לישון בזמנים לא מתאימים במהלך היום.
מדובר בהפרעת שינה ולא בחוסר מאמץ מכוון, או בעצלנות אישיותית.
EDS יכולה לגרום גם לסימפטומים כמו ״עמימות״ מנטלית, בעיות בזיכרון או במיקוד העיניים, היעדר אנרגיה ותשישות.
מהי השכיחות הפרעת EDS?
מחקרים אפידמיולוגיים מלמדים כי שכיחות EDS באוכלוסייה הכללית מצויה בטווח של 9-28%, ונתונים צנועים יותר מראים ששכיחות EDS נעה בין 4 ל -20%, תלוי במערך המחקר (אוחיון, 2008).
בקרב ילדים ובני נוער, השכיחות היא 29.2%, ושיא הופעת ההפרעה נוכח באופן מובהק בין טרום גיל ההתבגרות לבין סיומה, כאשר העלייה בשכיחות אצל נשים הופיעה באמצע גיל ההתבגרות (Liu et al., 2019).
שכיחותה של EDS מתווכת ע״י משתני גיל במעגל החיים:
היא הכי נפוצה בקרב ילדים, מתבגרים ומבוגרים צעירים (10-15%), פוחתת בגיל העמידה (כ -6%) ואז עולה משמעותית בקרב קשישים:
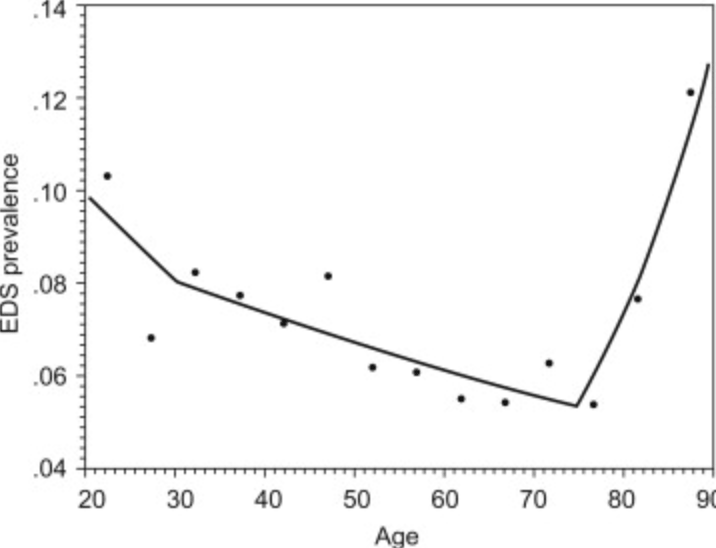
מתוך Bixler et al (2005)
מה גורם לישנוניות במהלך היום?
ידוע כי אנשים עם נרקולפסיה, הפרעת שינה נוירולוגית בוויסות מחזור השינה והערות, סובלים מהתקפי שינה שגורמים להם להירדם בצורה לא רצונית או לחוות אירועים של ״מיקרו-שינה״, נקודות בזמן בהן כלל לא היו מודעים לכך שנמנמו.
הפרעות שינה
הסיבות הנפוצות ביותר לישנוניות מוגזמת בשעות היום הן מחסור בשינה, דום נשימה חסימתי בשינה (הפרעת Apnea) ושימוש בתרופות הרגעה.
כל הלוקים בנרקולפסיה חווים EDS, ולרוב זהו הסימפטום הראשון שמתפתח. השפעת ה-EDS גורמת לכך שנדרש מאמץ גדול יותר ויותר בכדי להישאר ער במהלך היום.
אחת הבעיות של מתמודדים עם נרקולפסיה או אינסומניה היא שאחרים משווים בין הישנוניות הפתולוגית הזו לחוויית הישנוניות ה״רגילה״ שהם מכירים. צופים מן הצד מניחים שאדם עם ישנוניות יתר יכול להישאר ער אם רק ירצה או ינסה מספיק.
אבל זה ממש לא המצב:
EDS היא מצב שחורג לגמרי משליטת האדם.
דיכאון וחרדה
קיים קשר בין EDS לבין בעיות נפשיות, כמו דיכאון וחרדה. מה שמבהיר את יחסי הגומלין המורכבים בין שינה לרווחה פסיכולוגית.
מחקר בקרב מתמודדים.ות עם דיכאון מג'ורי מצא תחלואה נלווית של 50.8% עם EDS. בנוסף, נקשרו לתופעה גם גורמי סיכון משמעותיים כולל שימוש בתרופות נוגדות דיכאון מסוימות ואינדקס מסת גוף גבוה יותר (Hein et al., 2019).
סטרס
מחקר בקרב סטודנטים לרווחה ובריאות באוניברסיטאות דיווח על שכיחות של 54.4% של EDS, והדגיש קשר חזק עם איכות שינה ירודה ולחצים אקדמיים ספציפיים (da Silva et al., 2021).
עבודה במשמרות
עבודה במשמרות לא מסודרות במהלך היממה, שמשתנות מעת לעת, קשורות ל-EDS.
מחקר שבחן את ההשפעה התעסוקתית הראה שכיחות גבוהה יחסית של 16.7% בקרב עובדי מדינה, ובפרט אצל נשים (Rodríguez González-Moro et al., 2020).
בעיות בריאות, תרופות וחומרים
צריכת אלכוהול וחומרים פסיכואקטיביים אחרים, מצבים רפואיים (כמו מחלת פרקינסון, מחלות לב וכלי דם והפרעות מטבוליות).
מעניין:
מחקר מ-2022 מלמד כי תנומות ממושכות ותכופות יותר בשעות היום קשורות ליכולת קוגניטיבית נמוכה בהמשך החיים ולמחלת אלצהיימר.
איך מתמודדים עם EDS?
אחרי תנומה קלה, אדם עם EDS נוטה להתעורר כשהוא חש רענן ועם יכולת תפקודית נורמלית יחסית למשך זמן מה.
עם זאת, אם אתם מתמודדים עם זה, פנו לרופא/ת המשפחה.
אסטרטגיות לניהול ההפרעה דורש גישה מגוונת, כולל הערכה וטיפול בהפרעות שינה בסיסיות, קשיים נפשיים ושינויים באורח החיים כדי לשפר את היגיינת השינה ולהפחית ישנוניות בשעות היום.
נכתב ע״י מומחי מכון טמיר
התחדשות אחרת
מילים: נעמי שמר
לחן: יובל דור
עייפות בלתי מוסברת.
פיק ברכיים לא מובן
צל שרב על כל הדרך,
ואבק לבן
אבל עודך משווע
לגשמי ברכה
עוד רחוקה מנוחתך
אחרי החגים יתחדש הכל.
יתחדשו וישובו ימי החול
האוויר, העפר, המטר והאש
גם אתה,
גם אתה,
תתחדש.
בגנך פורחים לפתע
עץ הפרי ועץ הסרק
ועץ החלומות
ועץ הטוב והרע
ומוטלים כל כליך
בחצר ביתך
לא נשלמה מלאכתך
אחרי החגים יתחדש הכל
במסע שלא נגמר
בין שדות הצל ושדות האור
יש נתיב שלא עברת
ושתעבור
שעון סמוי מן העין
מצלצל לך
לא נשלמה אהבתך
מקורות:
Bixler EO, Vgontzas AN, Lin HM, Calhoun SL, Vela-Bueno A, Kales A. Excessive daytime sleepiness in a general population sample: the role of sleep apnea, age, obesity, diabetes, and depression. J Clin Endocrinol Metab. 2005 Aug;90(8):4510-5. doi: 10.1210/jc.2005-0035. Epub 2005 Jun 7. PMID: 15941867.
Dutra da Silva, R. C., Garcez, A., Pattussi, M. P., & Olinto, M. T. A. (2022). Prevalence and factors associated with excessive and severe daytime sleepiness among healthcare university students in the Brazilian Midwest. Journal of sleep research, 31(3), e13524. https://doi.org/10.1111/jsr.13524
Hein, M., Lanquart, J. P., Loas, G., Hubain, P., & Linkowski, P. (2019). Prevalence and risk factors of excessive daytime sleepiness in major depression: A study with 703 individuals referred for polysomnography. Journal of affective disorders, 243, 23–32. https://doi.org/10.1016/j.jad.2018.09.016
Li P, Gao L, Yu L, Zheng X, Ulsa MC, Yang HW, Gaba A, Yaffe K, Bennett DA, Buchman AS, Hu K, Leng Y. Daytime napping and Alzheimer's dementia: A potential bidirectional relationship. Alzheimers Dement. 2022 Mar 17. doi: 10.1002/alz.12636. Epub ahead of print. PMID: 35297533.
Liu, Y., Zhang, J., Li, S. X., Chan, N. Y., Yu, M. W. M., Lam, S. P., Chan, J. W. Y., Li, A. M., & Wing, Y. K. (2019). Excessive daytime sleepiness among children and adolescents: prevalence, correlates, and pubertal effects. Sleep medicine, 53, 1–8. https://doi.org/10.1016/j.sleep.2018.08.028
Ohayon MM. From wakefulness to excessive sleepiness: what we know and still need to know. Sleep Med Rev. 2008 Apr;12(2):129-41. doi: 10.1016/j.smrv.2008.01.001. PMID: 18342261; PMCID: PMC2362500.
Rodríguez-González-Moro, M. T., Rodríguez-González-Moro, J. M., Rivera-Caravaca, J. M., Vera-Catalán, T., Simonelli-Muñoz, A. J., & Gallego-Gómez, J. I. (2020). Work Shift and Circadian Rhythm as Risk Factors for Poor Sleep Quality in Public Workers from Murcia (Spain). International journal of environmental research and public health, 17(16), 5881. https://doi.org/10.3390/ijerph17165881
טיפול בקנאביס רפואי למתמודדים עם אוטיזם | מאמר מתעדכן
במרץ 2021 אישר משרד הבריאות את ההתוויה של קנאביס רפואי כטיפול באוטיזם, אצל ילדים ומתבגרים (עד גיל 21).
אבל אליה וקוץ בה -
המאמץ החשוב לעשות סדר במסגרת רפורמה יצר חלוקת זנים שרירותית מדי, שאינה רגישה דיה להבדלים בין 800 הזנים שזוהו עד כה.
בנוסף, קיימים קריטריונים רובסטיים לקבלת רישיון, כמו שימוש הכרחי מקדים בטיפול תרופתי, כתנאי למתן אישור לקנאביס.
התסמינים ההתנהגותיים הקשים של ההפרעה מתבטאים ב-4 היבטים עיקריים:
-
התקפי זעם
-
פגיעה עצמית
-
אי שקט פסיכו-מוטורי
-
בעיות שינה
תהליך הטיפול בקנאביס רפואי
בגדול, מדובר בתהליך של ניסוי ותעיה.
ראשית, צריך לפנות לפסיכיאטר.
לפי הנחיות משרד הבריאות, מחיר הביקור אמור להיות 280 ש״ח בלבד.
הפסיכיאטר ממליץ על בקשה לקנאביס רפואי, כאשר המאמץ הוא לא לסרבל -
לעיתים ניתן לקבל מרשם כבר במפגש הראשון ואיתו רוכשים שמן קנאביס שנמצא על המדפים בבתי המרקחת.
לפי ההתוויה הנוכחית, טיפול הקו הראשון מורכב מזן אחד בלבד, שממנו מתקדמים במידת הצורך לבדיקה של זנים נוספים.
דגשים להורים לגבי טיפול בקנאביס לילדים
-
הטיפול בקנאביס עם ילדים מחייב דיווח מפורט ומהימן של כל המעורבים בחיי הילד: הורים, צוות חינוכי, צוות טיפולי, חונכים/ות, סייעים/וות בכיתה ועוד.
-
צריך להיזהר משרלטנים, כולל מרפאות שמוקמות כפטריות אחרי הגשם.
-
הטיפול בקנאביס מותאם אישית, כך שכל מטופל יקבל את המינון שמתאים לו ולסדר היום בו הוא חי.
האם הטיפול כרוך בעלייה במשקל?
לא.
נהפוך הוא:
קיימים דיווחים אנקדוטליים על איזון והפחתה במשקל.
השמנה כן מתרחשת כאשר מאדים או מעשנים THC, שידוע כמגביר תיאבון.
האם הטיפול ממסטל?
הילדים לא מתמסטלים, שכן החומר הפעיל הוא CBD, הרכיב שאינו פסיכואקטיבי בצמח.
בניסוי הספציפי שיתואר מייד, אחוז אחד מהתרופה הורכב מ-THC, בשיעור שמצוי מתחת לסף הפסיכואקטיבי.
האם הטיפול מסוכן?
לא.
לפי FDA, אין אפילו אדם אחד שנפגע מקנאביס בשנה החולפת, פרט להתמכרות נפשית.
עם זאת, לא יתקיים טיפול בקנאביס במידה וקיימת פסיכוזה ברקע.
סקירה שיטתית: קנאביס רפואי לאוטיזם – מה אומרת הספרות?
סקירה שיטתית שפורסמה ב-2025 איגדה 7 מחקרים עם 494 מטופלים מישראל וברזיל, ובחנה את היעילות והבטיחות של תכשירים עשירי CBD לילדים ומתבגרים עם אוטיזם. הממצאים: שיפור מתון בשינה ובאינטראקציה חברתית, והפחתה בתסמיני חרדה. חשוב לא פחות – תופעות הלוואי היו קלות ודומות לפלסבו, מה שמעיד על פרופיל בטיחות סביר. עם זאת, החוקרים מדגישים שנדרשים מחקרים גדולים יותר כדי לבסס המלצות טיפוליות ברורות.
מחקר על טיפול בקנאביס רפואי לילדים עם ASD
ליהי בר-לב שליידר*, מנהלת המחקר הקליני של ״תיקון עולם״, חוקרת בעבודת הדוקטורט את ההשפעה של קנאביס רפואי על הפרעות שונות, בין היתר גם על ASD.
המחקר קשור לצוותים בסורוקה ובאיכילוב וממשיך מחקרים קודמים שבחנו את ההשפעה החיובית הפוטנציאלית של ׳צמח הקסמים הירוק׳.
עד היום זוהו מעל 120 קנבינואידים, השניים שנחקרו הכי הרבה הם THC ו-CBD.
הצורך לשימוש טיפולי עלה כאלטרנטיבה ארוכת טווח, בהיעדר מרפא לאוטיזם.
הניסוי
354 ילדים שקיבלו רישיון לטיפול בקנאביס נבדקו אחרי 6 חודשים שטופלו ב-CBD.
הילדים נטלו שמן אבידקל כטיפול תת-לשוניות, 3 פעמים ביום.
גיל ממוצע
10.5
מגדר
83% בנים, 17% בנות.
תחלואה נלווית
11% סובלים גם מפרכוסים / אפילספסיה.
תסמינים לפני ההתערבות:
-
83% אי שקט
-
70% התקפי זעם
-
60% אגיטציה
-
50% בעיות שינה
רוב המשתתפים נטלו תרופות נוירולפטיות לפני תחילת הניסוי -
תרופת נוגדות דיכאון, חרדה, נוגדי פרכוסים ונוגדי פסיכוזה.
בבייסליין, 23% מהמשתתפים דיווחו על איכות חיים טובה או טובה מאוד.
תוצאות בחלוף חצי שנה
החוקרים ביקשו מההורים להעריך את השפעת הטיפול על הילדים:
-
25% דיווחו על שיפור משמעותי
-
54% שיפור מסוים
-
בגדול, איכות החיים השתפרה אצל 82% מהמשתתפים.
רוב המטופלים המשיכו עם טיפול פסיכיאטרי.
למרות שלא ניתן להסיק לגבי סיבתיות, הנתונים בהחלט מאירי עיניים:
-
23% הפסיקו לגמרי טיפול נוגד פסיכוזה.
-
25% הפסיקו נוגדות דיכאון
-
12% הפסיקו תרופות הרגעה.
השונות האינדיבידואלית מאוד גבוהה, מה שמחייב טיפול שמותאם אישית למערכת הקניבנואידית שלו.
34.8% דיווחו על לפחות תופעת לוואי אחת, כולן קלות.
הילדים והמשפחות נוטים להתמיד בטיפול בקנאביס.
היעילות כדאית במרבית המקרים, אך לא בכולם.
הרושם הוא שיש פוטנציאל גבוה מאוד, אולם עדיין רב הנסתר על הגלוי.
מה מספרים ההורים?
לפי ההורים, אין תרופות קסם, גם לא קנאביס.
ואף על פי כן, חלקם מעידים כי תופעות הלוואי של טיפול פסיכיאטרי השפיעו לרעה וכי הקנאביס ׳עובר חלק׳ יחסית אליהן.
חשוב לציין שאין תשובה חד-משמעית לשאלה האם ניתן להפחית משמעותית, או אפילו לוותר לגמרי, על טיפול תרופתי קונבנציונלי.
אבל לפי אימברמן*, קיימים מקרים שזה מדווח.
התאמה אישית שיכולה להיות מפרכת
ההתאמה האישית מאוד מדויקת.
לרוב היא מובילה את ההורים ואת המתמודדים דרך רכבת הרים של התנסויות עד שמגיעים למענה המתאים.
קנאביס רפואי יכול להשפיע באופן מיידי ולהגיב מהטיפה הראשונה.
אין המתנה להשפעה הדרגתית כמו בתרופות פסיכיאטריות.
תגובה חיובית היא סימן שאפשר להמשיך לטפל בקנאביס רפואי.
יש מטופלים שלא מגיבים תוך כמה ימים ואז מחליפים זן או יצרן וממשיכים לנסות.
יש גם תגובות שליליות ואז לא ממשיכים. למשל, חשד לפסיכוזה הוא קונטרה-אינדיקציה לטיפול בקנאביס רפואי.
הביטואציה וסבילות לחומר הפעיל
כצפוי, קיים תהליך של דה-סנסיטיזציה, התרגלות או הסתגלות לקנאביס רפואי.
במצב כזה מעלים מינון מאותו זן או מוסיפים זן אחר.
* מתוך יום עיון בזום של בית אקשטיין, 4.4.2021:
״קנאביס רפואי לאוטיזם - כל מה שרציתם לשאול ולא העזתם״.
פאנל מקצועי בהנחיית ד״ר אמיר טל,
שרון אימברמן,
ליהי בר-לב שליידר,
הורים לילדים, מתבגרים ומבוגרים המתמודדים עם אוטיזם.
סוכם ע״י מומחי מכון טמיר
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
מקורות:
Pereira, D. A., Cheidde, L., Megiolaro, M. D. R., et al. (2025). Efficacy and safety of cannabinoids for autism spectrum disorder: An updated systematic review. Cureus, 17(3), e80725. https://doi.org/10.7759/cureus.80725
אמפתיה בורדרלינית | מהו פרדוקס האמפתיה הבורדרליני?
אמפתיה בורדרלינית הינה מושג חדש יחסית, הנמצא בשימוש בעיקר על ידי מומחים בהפרעת אישיות גבולית, ומתארת את האמפתיה הייחודית המאפיינת את הסובלים מההפרעה.
עדויות אמפיריות ואינטראקציות טיפוליות העלו כי אנשים עם הפרעת אישיות גבולית (BPD) עשויים להפגין שיפור בהיבטים של קוגניציה חברתית-רגשית.
הסובלים מהפרעת אישיות גבולית מאופיינים בקושי עקבי בשימור מערכות יחסים, חוסר יציבות בשגרת החיים ובדימוי העצמי, זאת לצד נטיה להתנהגות אימפולסיבית, קושי בוויסות רגשי ותנודות קיצוניות במצבי הרוח, אשר לעיתים מובילים להתנהגויות קיצוניות ביותר, עד כדי ניסיונות אובדניים.
מבחינת דפוסי תקשורת, המתמודדים.ות עם אישיות גבולית משתמשים לעתים קרובות בסגנון מבלבל שנקרא double bind. הם יוצרים מצב מתעתע עבור האדם עמו הם מתקשרים. לדוגמה, הם עשויים לדרוש מאדם קרוב את מה שניתן להעניק רק באופן ספונטני, כמו "תגיד לי שאתה אוהב אותי". ברור שקשה למצוא דרך טובה לצאת מזה, לא משנה איך אתה מגיב. סוג זה של תקשורת נובע מחרדה עזה של האדם עם BPD מנטישה ובהתאמה מהצורך ההישרדותי שלו בתחושת ביטחון. למרבה הצער, לעתים קרובות זה פוגע באחרים, נבואה שבסוף מגשימה את עצמה, כי זה הכיוון שהם הכי חוששים ממנו
לסובלים מ-BPD יש גם נטיה לפרש את כוונות האחר כזדוניות, תוך התייחסות לסימנים סלקטיביים שמחמירים את המציאות ומלמדים על קושי ניכר בהבנת הכוונות של אחרים. מזהים לעיתים טוב יותר מהממוצע את רגשות האחר, ומתארים בדיוק רב יותר מה עובר עליהם.
יכולת מפתיעה זו, שאינה מתיישבת לכאורה עם תסמיני ההפרעה, מתוארת במושג ׳אמפתיה הבורדרלינית'.
פרדוקס זה, שמדווח לא מעט בקרב הסובלים מההפרעה, הקרובים והמטפלים, הוא למעשה תופעה מרתקת שמציעה זווית חקירה מחודשת אודות ההפרעה.
הנה הסבר יפה על פרדוקס האמפתיה הבודרליני:
״טוב מראה עיניים״
מחקר חדש מציע כי היכולת האמפטית, בה ניחנים הסובלים מבורדרליין, מתבטאת בקשר עין מיוחד במינו:
למתמודדים ולמתמודדות עם BPD יכולת להסיק לגבי מצבם הנפשי של אחרים באמצעות התבוננות בעיניהם בלבד.
במחקר, הושוו נבדקים הסובלים מההפרעה עם נבדקים שאינם סובלים ממנה במטלת זיהוי רגשות, תוך התבוננות בעיני האדם בלבד. התוצאות הראו כי הסובלים מהפרעת אישיות גבולית הראו הישגים גבוהים יותר באופן ניכר, בכל קשת הרגשות שנבדקה. הנבדקים הסובלים מהפרעת האישיות הגבולית היו באופן כללי מדויקים יותר מקבוצת הביקורת והצליחו לזהות טוב יותר את הרגש בו צפו.
בהשוואה לסובלים מהפרעת אישיות גבולית, הסובלים מהפרעות נפשיות אחרות, כמו סכיזופרניה או אנשים הנמצאים על הספקטרום האוטיסטי, דווקא מראים יכולת לקויה ביותר בזיהוי המצב הרגשי מהתבוננות בעיניים.
ממצא זה מרמז על כך שההפרעות נשענות על תשתית שונה, וחשיבותו בכך שהוא מאפשר הבנה מחודשת ומקורית אודות ההפרעה, והמצבים מהם היא נבדלת.
המחקר המתואר מראה כי הסובלים מהפרעת אישיות גבולית הינם בעלי יכולת ייחודית לסיווג רגשות בהתבוננות בעיני האדם, גם בהיעדר מידע נוסף, כאשר הם מצויים במצב נפשי יציב.
המחקר מראה כי לצד האפיון המוכר של חוסר יציבות חמור במערכות יחסים, הסובלים מהפרעת אישיות גבולית מחוננים ברגישות מיוחדת למצבם הרגשי של האחר, יכולת אמפתית ייחודית להם.
המחקר אף מוסיף כי האדם אצלו מזוהה הרגש אינו תמיד מודע אליו בעצמו ברגע נתון, ולמרות זאת הסובלים מההפרעה מסוגלים לזהות אותו בפניו. למשל, גם כשהאדם אינו עסוק ברגע מסוים בכעסו, אך כן נמצא בתחושה כללית של עוררות או אי נוחות, הסובלים מהפרעת אישיות גבולית יידעו לזהות באופן מדויק יותר את המצב המנטלי של הנצפה, ביחס לאנשים ׳בריאים׳.
כאשר הם נשאלים לגבי ההסבר למצב המנטלי שזיהו אצל האדם, הם נוטים לשייך אותו לעצמם במידה ומדובר באדם מוכר (נוטים לחשוב שהוא כועס עליהם אם זיהו כעס או אי נוחות בפניו), גם כאשר קיימים הסברים חלופיים.
בסקירת מחקרים על אמפתיה בורדרלינית, מציעים החוקרים מודל חדש להסבר הפרדוקס הגבולי: לטענתם, שילוב בין קשב מוגבר לגירויים חברתיים לבין עיבוד לקוי של מידע חברתי עשוי להסביר חלקית את המאפיינים האמפתיים של הסובלים מ-BPD.
איסוף הידע המצטבר אודות היכולת הפרדוקסלית לאמפתיה גבולית עשוי להרחיב את ההבנה אודות התופעה ובהמשך לכך- לשכלל את הטיפול בה.
אם תשתפר ההבנה אודות האופן בו מפרשים הסובלים מההפרעה את כוונות האחר בחייהם, כך שמזהים אותן בצורה ייחודית, ייתכן שיתגבשו צורות טיפול חדשות, המדגישות את חשיבות האמפתיה בהתמודדות עם ההפרעה.
חשוב לדעת כי מטופלים רבים שסבלו מ-BPD ועברו טיפול פסיכולוגי מוצלח, רואים את עצמם באופן טבעי בקריירה טיפולית. המסוגלות לראות אחרים במדויק מותמרת ל׳עין טיפולית׳ יוצאת דופן באיכותה.
נכתב ע״י מומחי מכון טמיר
מקורות:
Dinsdale, N., & Crespi, B. J. (2013). The borderline empathy paradox: Evidence and conceptual models for empathic enhancements in borderline personality disorder. Journal of Personality Disorders, 27(2), 172-195. https://doi.org/10.1521/pedi.2013.27.2.172
Ruffalo, M. L. (2024, May 15). A double bind: Communication in patients with borderline personality disorder. Psychiatric Times, 41(5). https://www.psychiatrictimes.com/view/a-double-bind-communication-in-patients-with-borderline-personality-disorder
דחיינות אצל בני נוער | מאפיינים וטיפים מקצועיים להורים
ערב מוצ״ש הגיע והמתבגר שלכם שוב מחכה לשנייה האחרונה כדי להתחיל את הפרויקט שהוא צריך להגיש מחר בכיתה?
זה יכול לשגע פילים, לא רק הורים.
אם התסריט הזה מתאר מצב קבוע אצלכם בבית ו״עוד מעט״ היא התשובה שהנער/ה חוזר עליה תמיד, סביר שהילד שלכם מתמודד עם דחיינות.
כמו תמיד, כהורים, אנחנו נדרכים כדי לעזור להם.
במקרה זה אין סיבה לדחות את העזרה שתוכלו להגיש לו כדי לחיות חיים רגועים יותר, כמתבגר וכבוגר.
מהי דחיינות?
דחיינות היא פעולה של עיכוב או דחייה של משימה.
מקור המושג במילה הלטינית procrastinatus הלטיני, שהתפתחה בעצמה מתוך הקידומת ״pro״ שמשמעותה "קדימה", ו-crastinatus, שמשמעותה "של מחר".
דחיינות, או דחיית מטלות עד לרגע האחרון, אינה מוגבלת רק לבני נוער.
למעשה, סביר מאוד שדחיינות אצל סטודנטים היא תופעה שמוכרת גם לכם.
אישית, עד לא מזמן עדיין התמודדתי עם חלום חוזר מייסר למדי, בו אני מגלה שנשארה לי חובת הגשה של עבודה קלה יחסית בלימודי התואר השני. בחלום אני פוגש את המבט מעורר האשמה של ראשת המגמה ובדרך כלל מתעורר אחריו.
לא פשוט.
למשל, מחקר שנערך לאחרונה על 219 סטודנטים מצא כי אלה שנטו יותר לדחיינות היו בסיכון גבוה יותר לחוות מתח, חרדה ודיכאון. הם גם היו בסבירות גבוהה יותר להרגלי שינה גרועים, הרגלי אכילה לא בריאים ופחות פעילות גופנית.
החוקרים מציעים שדחיינות עלולה לתרום לבריאות נפשית ופיזית לקויה על ידי יצירת מעגל של מתח ורגשות שליליים. כאשר תלמידים דוחים את עבודתם, הם עלולים לחוש אשמה או חרדה, מה שעלול להוביל ליותר דחיינות ולרגשות שליליים נוספים.
מה גורם לדחיינות אצל בני נוער?
דחיינות נובעת לרוב משילוב של גורמים פסיכולוגיים, כמו פרפקציוניזם, דיכאון, הפרעת קשב וריכוז, קושי בניהול זמן או חרדה.
מתבגרים ומבוגרים דוחים לעתים קרובות מטלות כשהם לא באמת קולטים כמה זמן ייקח לבצע אותן.
הסובלים מחרדה או מנטיות פרפקציוניסטיות דוחים הרבה פעמים כאמצעי התמודדות עם לחץ.
חוסר מוטיבציה להתחיל משימה, יחד עם חוסר מודעות או חוסר אכפתיות לגבי השלכות ההימנעות יכולים להוביל לדחיינות.
למרות שהסיבות האלה לדחיינות ממש לא מוגבלות למתבגרים, זו התנהגות שמתחילה לרוב בגיל הנעורים.
הורים למתבגרים מודעים למאמציו של ילדם להעצים את עצמו ע״י התנגדות לסמכות ההורית, הם הרי בגיל ההתבגרות.
המאמצים הללו יכולים להיות אקטיביים ומתעמתים (באמצעות ויכוחים או ניהול משא ומתן מתיש) או פאסיביים (ע״י התמהמהות בנקיטת פעולה).
אם המתבגר מצליח להתחמק באמצעות טקטיקות ה״עוד שנייה״ וה״עוד רגע״ שלו, הוא לומד עד מהרה שההבטחה לעשות משהו ״אחר כך״ היא בעצם אסטרטגיה יעילה למדי להימנע מלעשות משהו שהוא לא רוצה לעשות.
זה נכון במיוחד כשאנחנו לא מתעקשים לבדוק האם באמת התחיל להכין את שיעורי הבית בזמן שסיכמנו עליו.
למרבה הצער, דחיינות אצל בני נוער מובילה לבעיות בעבודה, בביה״ס ובבית.
צריך לעצור את המעגל הזה, כי Duty before pleasure נכון היום כפי שהיה נכון תמיד.
סוגים של דחיינות אצל בני נוער
-
דחיינות מתנגדת – דחיית מטלה ל״אחר כך״, מה שלעתים קרובות מוביל לעשייתה בדקה ה-90, אבל עדיין המטלה מבוצעת, לרוב במצבי לחץ קיצוניים.
-
דחיינות מסרבת – הצבת משימות ב״מצב המתנה קבוע״, העמדת פנים ש״אחר כך״ מעולם לא הגיע ואי השלמת המטלה.
בעוד שמתבגרים (ובעצם כולנו) ״נופלים״ לפעמים לדחיינות מתנגדת, שני הסוגים יכולים לגבות מחיר יקר.
העיכוב שנגרם מדחיית משימה מתסכלת, או כזו שמאתגרת אותנו, רק מאריכה את משך הזמן בו נהיה מוטרדים לגבי השלמת המטלה.
כלומר, היא לא הולכת לשומקום וממשיכה לדגור בתודעה ולגזול אנרגיה.
מטרת הדחיינות עשויה להיות בריחה ממחויבות, מדרישה או מצורך בעבודה, אבל יש פה מלכודת:
גם כאשר המטלה מבוצעת בסוף, הדחיינות מוסיפה למתח וללחץ של דרישות שגרתיות וגורמת לכל שהיא נמשכת הרבה יותר זמן ממצב של ביצוע נינוח.
למרות שדחיינות היא אסטרטגיה לוויסות רגשי בטווח הקצר, היא מקבעת חרדה ומתח בטווח הארוך יותר.
דחיינות כשגרת חירום
הרגל של דחיינות מתנגדת יכול להשתלב יופי בחיי היומיום.
מתבגר מחלק את החיים לבטלה מוחלטת (רוב הזמן) ולבהלה של הרגע האחרון.
תכלס, אפשר לדחות כל דבר עד הרגע האחרון ולחיות על הקשקש, רגע לפני איחור, רגע אחרי שקיבלו נזיפה מהמורה.
הבעיה היא ששגרת חירום של ״תפקוד קטסטרופלי״, שמתבטא בשימוש בעיכוב ובהימנעות ליצירת משבר ברגע האחר מייצרת מוטיבציה עצמית עם פתיל קצר ובכך היא מתגמלת ומחזקת את הבעיה.
זו אסטרטגיית התמודדות מתישה:
רק מצבים של לחץ נפשי מדרבנים להשלמת משימה.
כשתפקוד קטסטרופלי הופך לשגרה, מופיעה עייפות, שחיקה ואפילו התמוטטות לשינה עמוקה.
ההערכה היא שגיל ההתבגרות נמשך היום עד שנות ה-20, כך ששגרה של דחיינות חירום הופכת בשלב מסוים ממרד מול סמכות הורית וחינוכית לאקט של מרד הרס עצמי ומאבק נגד הסמכות הפנימית ונגד האגו.
למשל, כסטודנטים, המתבגרים שלכם יתמודדו עם ״חופשת הסימסטר״ (שמישהו כינה אותה בציניות חופשה...), שהיא בכל מקרה תקופה עמוסה בלחץ ודדליינים של בחינות ועבודות. סטודנים דחיינים מתמודדים בתקופה זו עם חרדת מבחנים הרבה יותר חזקה בהשוואה לסטודנטים לא דחייניים.
לעתים קרובות הורים מנסים להתגבר על דחיינות באמצעות מערכת של תגמול ועונש.
אלא שבגלל הסיבות העמומות בבסיס ההתנהגות הדחיינית, הפתרונות הללו לא ממש עובדים ובד״כ מובילים ליותר בלבול, תסכול ואווירה כעוסה, הן להורים והן למתבגר.
אנחנו גם חיים בתקופה בה ענישה פחות לגיטימית, ובצדק, היא לא משיגה במטרות בטווח הארוך.
למרבה המזל, יש דרכים שבהן תוכלו לסייע למתבגר/ת שלכם להתמודד ביעילות רבה יותר.
איך תוכלו לעזור למתבגר להפסיק לדחות? כלים להורים
זהו את הבעיה
הצעד הראשון הוא זיהוי שיש בכלל בעיה.
צפו כמה ימים בהתנהגויות המתבגר, בעיקר בהתמקמות שלו מול מטלות שהוא נדרש להשלים.
אם הוא יודע שצריך למלא חובה מסוימת אבל מתעלם ממנה באופן מלא או חלקי, זו דחיינות.
אבל בואו ניכנס יותר פנימה:
-
האם הוא מרגיש שהשלמת המשימה נמצאת בבעלותו?
-
אם כן, האם זה גורם לו לרגשות אשם?
-
אם לא, למה אין לו תחושת בעלות (Ownership) על המשימה?
-
האם הוא מפגין סימנים של חרדה, מתח או דיכאון?
דחיינות יכולה גם להיות גורם למצבים נפשיים כאלה וגם לתמוך בהם.
עזרו למתבגר לתרגל ניהול זמן
אמרנו שאחת הסיבות הנפוצות ביותר לדחיינות היא פשוט חוסר הבנה של משך הזמן שייקח לבצע משימה. עזרו למתבגר שלכם לקבוע סדר עדיפויות, כך שיהיה יעיל ככל הניתן.
חשוב לכלול גם זמן למשחק,בדרך כלל מול המסך, ולעזור למתבגר ללמוד איך לפרק פרויקטים גדולים או מורכבים למשימות קטנות יותר שניתנות לניהול, ע״י שימוש בלוח שנה, יומן משותף בגוגל או אפליקציה והצבת יעדים למחר לפני שהולכים לישון.
חשוב לוודא שהיעדים ברורים וכי הגשמתם מגיעה מתוך עולמו הפנימי של המתבגר שמגשים אותם.
כדי שבני נוער ילמדו להיות פחות דחיינים, הם חייבים לחוות בעלות על המטרות והמאמצים שלהם להשיגם, לפתח מוטיביציה להשיג אותן כדי שיוכלו להצליח במטרה לטווח רחוק ולא רק ייצאו ידי חובה מול משימה ספציפית.
חפשו קשיים אישיים
אין מתבגר/ות שלא קשה לו.
מעבר לדחיינות, חשוב למצוא את הדרך לדבר עם המתבגר/ת שלך ולשמר ערוץ תקשורת פעיל.
השאלה כאן היא אבחונית:
למה הנער/ה מוצא בדחיינות פתרון קבוע?
למשל, אם הוא סובל מחרדה או מפרפקציוניזם, דחיינות תשרת אותו כדרך להפחתת מתח.
יש עוד שפע של קשיים שעשויים לתרום לדחיינות אצל מתבגרים. למשל, לחץ קבוצתי בכיתה, הערכה עצמית נמוכה, גירושים, מחלה או מוות של קרוב משפחה, שימוש בסמים או אלכוהול, הפרעת קשב (ADHD), בעיות כלכליות בבית ועוד.
עזרו לו להתגבר על כך, למשל ע״י פגישה מיועצת בית הספר או תיאום טיפול עם פסיכולוג לבני נוער.
לעיתים, פנייה שלכם להדרכת הורים יכולה להעניק סט כלים ולעשות לכם סדר בראש עם הכוונה הרבה יותר מדויקת (צריך להודות בכנות, שלייעץ מבחוץ זה תמיד יותר פשוט).
צרו טווח ביטחון
כל פעם שהמתבגר ״מדחיין״, נסו להתחיל את המשימה מוקדם יותר.
במקום להילחם בהרגל, התחילו הרגל חדש, וכך - כאשר הדחיינות תישחק אט-אט - המתבגר יוכל לתרגל ניהול זמן נכון יותר, להיות יותר יצרני ולחוות פחות מתח ואולי אפילו הנאה...
כשזה קורה, אל תשכחו לשאול אותו איך הוא מרגיש ועזרו לו להרהר בשקט הנפשי החדש שמצא ובתהליך המנטלי שקדם לו.
עזרו למתבגר למצוא מוטיבציה
מוטיבציה מגיעה בקלות כשיש משמעות.
ניטשה כתב ש״מי שיש לו למה שלמענו יחיה יוכל לשאת כמעט כל איך״.
אם אין למתבגר מוטיבציה להשלים משימה, סביר להניח שהתוצאה תהיה דחיינות.
דווקא כאן תגמול יכול לעזור.
אם משימה שהמתבגר חייב להשלים אינה חשובה לו, עבדו איתו על יצירת תגמול שהוא רוצה עבור השלמתה.
פסיכולוגים התנהגותיים רדיקליים ייטענו שכל מה שאתם מעניקים לילד, פרט לקורת גג, מזון ותנאים בסיסיים אחרים, הוא חיזוק.
הכל: חיבור לאינטרנט למטרות פנאי, שימוש בטלפון הניד, פגישה עם החבר׳ה, אוכל שהוא אוהב במיוחד.
לכל חיזוק כזה ניתן להצמיד התנהגות רצויה של הילד.
זו גישה שעובדת, אבל היא קשוחה במיוחד.
תנו למתבגר הזדמנות להיכוות ברותחין
לא מדובר בהטפה, אבל אם כל שאר הדרכים נכשלות, פשוט תנו לנער לחוות את המרירות והצער שיוצרת הדחיינות.
למרות שאתם הורים אוהבים וחומלים ויהיה לכם קשה לעשות זאת, דווקא ההתמודדות שלו עם התוצאות השליליות של דחיינות יכולה להיות דרך מצוינת ללמוד לקח חשוב, להיות אחראי יותר ולשנות את התנהגותו בעתיד.
הוא הרי כבר בן אדם שאחראי למעשיו.
מומלץ להתייעץ כאן, כי חשוב לא לקחת את זה רחוק מדי.
מה אם הדחיינות עמידה מול המאמץ של ההורים?
במצב בו כלום לא עוזר, וזה קורה לפעמים, חשוב להתייחס להתנהגות הזו כהרגל הרסני שחשוב לטפל בו בזמן עם עזרה מקצועית.
הבעיה היא שכל עוד שהמתבגר לא חווה את הדחיינות כבעיה, הוא לא יוכל להיעזר בפסיכולוג למתבגרים או פסיכותרפיסט.
במצב כזה מומלץ לפנות להדרכת הורים.
לסיכום, דחיינות בגיל ההתבגרות עלולה להפוך למעגל קסמים אכזר ובעיה קשה לפתרון.
עם עקשנות, סובלנות ותמיכה תוכלו לעזור למתבגר שלכם לקחת אחריות ובעלות על אתגרי החיים, להתגבר על הדחיינות ולנוע קדימה לעבר בגרות שתתאפיין בביטחון עצמי, בתבונה ובאופטימיות.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
איתן טמיר, MA,
ראש המכון
מהי פעולה הפוכה? Opposite Action ב-DBT
מהי פעולה הפוכה?
מיומנות פעולה הפוכה עלולה להיראות תחילה כמו תרגיל התנהגותי מאולץ וכמעט בלתי אפשרי - אם אני זועם על מישהו, האם אוכל פשוט להפוך את רגשותיי באמצעות פעולה?
לאור העיקרון הדיאלקטי עליו מתבסס טיפול DBT, התשובה היא כן - ניגודים יכולים להתקיים במקביל.
מאמר זה דן במיומנות "פעולה הפוכה" (Opposite Action) ומסביר כיצד שיטה זו עובדת, במיוחד במאמץ לווסת רגשות קשים.
פעולה הפוכה היא מסוג המיומנויות שעוררו בי בתחילה התנגדות כלפי טיפול התנהגותי:
"אני יודע מה צריך לעשות, השאלה איך אני מביא את עצמי לעשות את זה".
אבל הפרוטוקול של DBT אינו מפנה אותנו באופן מקרי לפעולה הפוכה.
אנחנו נדרשים לבחון קודם שתי שאלות חשובות מאוד במודולה של "ויסות רגשי":
-
"האם הרגש והעצמה שלו מותאמים לעובדות?"
-
"אם כן, האם יהיה זה יעיל לפעול התנהגותית על הרגש?"
בואו נקשיב:
פודקאסט DBT: מתי פעולה הפוכה ומתי פתרון בעיות?
ניתן לשוב להקלטה הזו בכל שלב במסע הלמידה שלך. הפודקאסט הופק באמצעות בינה מלאכותית כחלק מהמיזם הקהילתי שלנו להנגשת מיומנויות DBT.
אם כן, נדרשות מיומנויות של פתרון בעיות.
אם לא, מוצעת המיומנות של פעולה הפוכה.
הרציונל הוא שניתן לשנות רגש באמצעות שינוי ההתנהגות ולא רק להיפך.
הפרקטיקה של OPPOSITE ACTION
משמעותה של פעולה הפוכה היא להתנהג להפך מהדחף הרגשי, למשל - לעשות, להגיד או לכתוב הודעת טקסט שנתחרט עליה.
פעולה הפוכה היא דרך יעילה להפחית רגשות לא רצויים.
הפסקת לעשן ומעדת עם סיגריה? חזור מיידית להפסקה למרות הדחף להשביע את מפלצת הניקוטין.
מתי פעולה הפוכה עובדת הכי טוב?
-
כשידיעת העובדות אינה עוזרת.
-
כשהרגש אינו מוצדק על ידי הסיטואציה.
במצבים בהם תגובות רגשיות לא תמיד מתיישבות עם ההיגיון, פעולה הפוכה עשויה לעזור לשבור את המעגל.
הנה 6 דוגמאות:
-
אתם יודעים שמשהו לא מסוכן עבורכם, אבל עדיין חשים פחד גדול ממנו.
-
אתם מגלים שמישהו לא התכוון לפגוע בכם, אך עדיין מרגישים כעס.
-
אתם יודעים שבעלכם אוהב אתכם ולעולם לא יעזוב, אך מקנאים כשהוא מביט בנשים יפות.
-
חבריכם מקבלים אתכם ואוהבים אתכם, אך אתם מתביישים בגופכם ומסתירים אותו בחדר הלבשה.
-
אתם יודעים שאין איום ממשי בבקשה להעלאת שכר, אך עדיין נמנעים מלהגיש את הבקשה.
-
אתם מבינים שלא פעלתם באופן לא מוסרי, אך ממשיכים לחוש אשמה.
מתי רגשות אינם מתאימים לסיטואציה?
-
כאשר הרגש אינו יעיל להשגת המטרות שלך בסיטואציה.
-
כאשר אתה נמנע ממה שצריך להיעשות.
איך לעשות פעולה הפוכה? צעד אחר צעד
-
זהה ושיים את הרגש שאתה רוצה לשנות.
-
בדוק את העובדות.
-
זהה ותאר את הדחף ההתנהגותי.
-
שאל את "התודעה הנבונה": האם ביטוי או פעולה של הרגש יעילים בסיטואציה?
-
בצע פעולה הפוכה לדחף - עשה ממש את ההיפך מהדחף לפעולה.
ויסות רגשי היא פעולה שמרביתנו עושים באופן יומיומי, כמעט בכל שעה, גם אם הם לא מודעים לכך.
רוב האנשים מכירים בעוצמות הרגשיות שהם יכולים לשאת, ונוקטים בפעולות שונות שמסייעות להם כדי להישאר בתוך הטווח הנוח, המאוזן והמוכר של הרגש.
לכל אחד יש דרכים משלו לווסת את רגשותיו ולדאוג שמצבים שגרתיים לא יטלטלו אותו בצורה קיצונית בין תחושות כעס, אושר, עצב, אהבה או שנאה.
עם זאת, מי שמתמודד עם קשיים בוויסות רגשי חייב להיות ער, קשוב ומודע לעוררות רגשית מציפה במצבים שונים ולסגל טקטיקות יעילות לוויסות רגשי.
טיפול דיאלקטי התנהגותי DBT Dialectical Behavior Therapy, שם דגש בין היתר על נקודה זו – רכישת מיומנויות יעילות לוויסות רגשי.
ניתן לתרגל אסטרטגיות שונות כדי להתמודד עם סוגיה זו, אך אחת מהן היא מעניינת במיוחד, שכן היא עשויה להישמע לא אינטואיטיבית:
לעשות פעולות שמנוגדות לאותו רגש מציף שהאדם מנסה לווסת.
ארבעה סוגי רגשות נחשבים לכאלה שמאתגרים אותנו במיוחד: פחד, עצב, אשמה וכעס.
בגלל הטבע הקשה של הרגשות הללו, לרוב אנו נוטים להגיב אליהם בצורה לא טובה, וכך יוצרים מעגל אכזרי שרק מחזק אותם.
עם זאת, עבור כל אחד מהרגשות הללו ניתן לנסות לסגל דרכי התמודדות באמצעות פעולות הפוכות, שישימו סוף למעגל של התעצמות הרגש.
על מנת ליישם את הפעולה ההפוכה ביעילות, תוכל:
-
להשתמש ברשימה של דחפי פעולה שמכניסים אותך לבעיה, בחר שלושה שאתה באמת רוצה לשנות.
-
זהה את הקול, היציבה, המילים והפעולות שאתה יכול להשתמש בהם על מנת לשנות את דחפי הפעולה שבחרת.
-
זהה את הפעולה ההפוכה. כיצד תוכל לשנות את קולך, יציבתך, את התוכן או את ההתנהגות על מנת שיהיו תואמים לתגובה ההפוכה?
-
התחייב באופן מלא לפעולה ההפוכה בסיטואציות שמעוררות את דחפי הפעולה. זכור מדוע אתה רוצה לנטר את הרגשות הללו ולשנות את דחפי הפעולה הבעייתיים. נסה להישאר ער למחירים- שלך ושל אחרים- שיבואו בעקבות ההתנהגויות המונעות מרגש.
-
היה ער לרגשות ולסיטואציות בהם אתה רוצה לעשות את השינוי. לאחר מכן פעל. פעולה הפוכה שולחת מסר למוח ש״הרגש הישן״ אינו תואם יותר ועוזרת לנו להתרחק ממנו.
מוזמנים.ות למפגשי מיומנויות DBT בזום - ללא עלות
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
מקורות:
Phone Coaching in Dialectical Behavior Therapy. Alexander L. Chapman, 2018. Guilford press
Rathus, Jill H. (2014). DBT Skills Manual for Adolescents. New York :The Guilford Press
Linehan, M. M. (2015). DBT skills training manual (2nd ed.). New York, NY, US: Guilford Press
כתיבה:
איתן טמיר, MA, מטפל DBT,
טיפול DBT קבוצתי יעיל להפחתת תסמיני ADHD אצל מבוגרים
הפחתת תסמינים של ADHD
אצל מבוגרים עם הפרעת קשב
לאחר קבוצת מיומנויות DBT
הפרעת קשב וריכוז אצל מבוגרים
הפרעת קשב, ריכוז והיפראקטיביות (ADHD – attention-deficit/hyperactivity disorder) היא הפרעה נוירו-התפתחותית המאופיינת בקשיים בקשב מתמשך, באימפולסיביות ובנטייה להסחת-דעת, כמו גם בהיפראקטיביות או בקשיים בוויסות רמות הפעלתנות בהתאם לסיטואציה נתונה.
התצורה הקלינית של ADHD עשויה להשתנות לאורך ההתפתחות של האינדיבידואל, אך לפחות מחצית מהילדים המאובחנים עם ADHD מתמודדים עם קשיי תפקוד כמבוגרים, והשכיחות של ADHD אצל מבוגרים מוערכת כ-1.2%-7.3%.
בהתייחסות לקוגניציה, ADHD קשורה לתפקוד חלש באופן משמעותי של פונקציות ניהוליות (executive functions – EF) כגון עיכוב דחפים, זיכרון עבודה, ומיומנויות של ארגון ותכנון, ולתפקוד חלש של הרשתות העצביות הקטכולאמינרגיות באזור הסאב-קורטקס הקדמי.
ADHD בקרב מבוגרים היא בעלת שיעור גבוה של קומורבידיות עם הפרעות פסיכיאטריות, וקשורה לסיכון מוגבר לשימוש בסמים ופשיעה, לבעיות בתחומי תעסוקה ומערכות יחסים, לתפיסה-עצמית גבוהה יותר של לחץ, ולגורמי לחץ רבים בחיי היום-יום. כמו כן היא בעלת השלכות בריאותיות.
חלקיות הטיפול התרופתי
הטיפול ב-ADHD בקרב מבוגרים לרוב נעשה באמצעות טיפול תרופתי.
האפקט הראשוני של הטיפול הוא חיובי, ולרוב מתקבל היטב בקרב המטופלים.
עם זאת, שליש עד מחצית מהמבוגרים עם הפרעות קשב לא מגיבים בהצלחה לטיפול תרופתי ומראים הפחתה שאינה טובה דיה בסימפטומים, או עקב קושי לשאת את תופעות הלוואי של התרופות.
כמו כן, מבוגרים שמגיבים לטיפול תרופתי מראים ירידה של-50% בלבד, לפעמים פחות, בתסמינים המרכזיים של ADHD.
מחקרים אשר הציגו נתונים שנאספו ממעקבי-המשך עם מטופלים הראו כי מעטים המשיכו להשתמש בתרופות המיועדות ל-ADHD לאחר מעקב כעבור 3-6 חודשים ולאחר מעקב כעבור 6-12 חודשים.
על כן, נדרשות שיטות טיפול חלופיות להתמודדות עם סימפטומים, ללמידת אסטרטגיות ומיומנויות להתמודדות עם ליקויים בתפקוד, ולתמיכה במהלך הטיפול התרופתי.
המחקרים הראשונים על פסיכותרפיה למבוגרים עם ADHD עשו בדיקה רטרוספקטיבית של תיאורי המקרה והדגישו את החשיבות של שיטות מבוססות-ראיות בטיפול הפסיכולוגי באנשים עם ADHD, ואת החשיבות של הגדרת הקווים המנחים לאסטרטגיות טיפול טובות.
האם טיפול DBT יעיל לשיפור חייהם של מתמודדים עם הפרעות קשב?
תרפיה דיאלקטית התנהגותית (DBT) היא שיטת טיפול נפשי יעילה במצבים מנטליים שמאופיינים בקושי לשלוט ברגשות, כולל הפרעות קשב וריכוז, הפרעות מצב רוח והפרעות חרדה.
המחקר המתואר כאן הוסיף נדבך מדעי, בכך שתרגול המיומנויות בלבד (Stand-alone DBT או DBT Skills Only), בלי הטיפול הפרטני והאימון הטלפוני שנחשבים לחלק אינהרנטי מ-DBT, יעיל לטיפול בהפרעות קשב של מבוגרים.
פיתוח ״חשיבה דיאלקטית״ כדרך חיים פירושה אימוץ נקודת מבט מאוזנת יותר לגבי מחשבות, רגשות ומצבי לחץ.
ההכרה בכך שהכל מצוי בשינוי וכי אנו עושים כמיטב יכולתנו כדי לראות מה חסר, עוזרת למטופלי DBT להביא נקודת מבט שונה ומאוזנת יותר על החיים, להפחית חשיבה של שחור-לבן (חשיבה דיכוטומית) ולהימנע מהקצנה של ממשברים שנובעים מחשיבה כזו.
עיקרון מרכזי בגישה, אותה פיתחה מרשה לינהן, הוא כי קבלה חייבת לבוא לפני שינוי התנהגותי, בהתאם לראיית העולם של הגל השלישי בטיפולי CBT.
הביטויים של ערך הקבלה בלימוד מיומנויות ב-DBT הם ב-2 מודולות מתוך ה-4:
מיומנויות מיינדפולנס ומיומנויות עמידות במצוקה.
2 המודולות הנוספות - מיומנויות ויסות רגשי ומיומנויות יעילות בין-אישית - מייצגות את ערך השינוי בגישה, בה המטפל מצוי בתנועה מתמדת בין עמדה של קבלה לעמדה של שינוי.
הידע המחקרי לגבי יעילות של טיפול התנהגותי ב-ADHD
המחקרים המאוחרים יותר על פסיכותרפיה אינדיבידואלית, כמו גם על פסיכותרפיה קבוצתית,מבוססים כולם על עקרונות קוגניטיביים-התנהגותיים, והם הראו הפחתה בינונית עד גבוהה בסימפטומים של ADHD ו/או בבעיות אחרות הקשורות ל-ADHD.
מאחר ורק מספר מועט של מחקרים כלל שימוש בקבוצות ביקורת, עלה צורך במחקרים נוספים עם תנאי ביקורת בחלוקה אקראית.
מגבלה נוספת של המחקרים שפורסמו הן המדגמים הקטנים והלא מייצגים, כמו גם חוסר היכולת להבחין בין האפקטים שהם תוצאה של התמיכה הקבוצתית לבין האפקטים שהם תוצאה של שיטת טיפול מסוימת.
למרות שטיפול קבוצתי נראה יעיל כמעט בכל מצב, בטיפולים קוגניטיביים-התנהגותיים בהפרעות קשב התמונה מורכבת יותר:
למשל, מחקר מהתקופה האחרונה לא הצליח למצוא אפקט טיפולי מצטבר של CBT קבוצתי, אשר הועבר למשתתפים בנוסף להתערבות פסיכו-חינוכית ולטיפול תרופתי (Haugan et al, 2022).
מטרת המחקר
מטרת המחקר הייתה להעריך את הסבירות, הקבילות והיעילות של שיטה המבוססת על טיפול דיאלקטי-התנהגותי, אשר פותחה בגרמניה ושנעשה בה שימוש במסגרת אשפוז פסיכיאטרית בשוודיה.
המטופלים חולקו באופן אקראי לקבוצת אימון המיומנויות, או לקבוצות הדיון\הביקורת שהיו מובנות באופן פחות נוקשה.
עבור מבוגרים עם ADHD, התמיכה של מבוגרים אחרים שמצויים במצב דומה חשובה מאוד.
במהלך פגישת אבחון, הם לעיתים קרובות מביעים רצון לפגוש אחרים הנמצאים במצב דומה לשלהם.
על כן, ההשערה הייתה שהשתתפות בקבוצת ביקורת תעניק אף היא אפקט חיובי למטופל.
עם זאת, החוקרים ציפו גם שההשתתפות בקבוצת המיומנויות תוביל להפחתה משמעותית יותר ב-ADHD, כמו גם בסימפטומים נילווים, אצל המשתתפים שיסיימו את התערבות הקבוצתית ויישארו תחת טיפול רפואי יציב, או ללא טיפול רפואי כלל.
שיטה
החלק הקליני של המחקר נערך כחלק מהעבודה הקלינית ביחידה הנוירו-פסיכיאטרית קרולינסקה; Psychiatry Northwest, Stockholm Country Council.
המחקר אושר על ידי ועדת האתיקה האזורית של שטוקהולם.
משתתפים
המשתתפים גויסו בעיקר מיחידה הנוירו-פסיכיאטרית קרולינסקה, בבית-החולים האוניברסיטאי קרולינסקה במחלקה הפסיכיאטרית; יחידה קלינית המתמחה באבחון של הפרעות התפתחותיות בקרב מבוגרים (שני מטופלים גויסו מקליניקות פסיכיאטריות אחרות בשטוקהולם).
ההערכה האבחונית ביחידה הנוירו-פסיכיאטרית הייתה מבוססת על מספר מקורות מידע: בכל המקרים נערך ראיון קליני על פי הקריטריונים של ה-DSM-IV, המשתתפים גם השלימו שאלוני דיווח עצמי שונים, ביניהם ה-"Wender Utah Rating Scale" (WURS) הנועד להעריך סימפטומים של ADHD מילדות.
ב-82% מהמקרים, התקבל מידע נוסף מראיון עם הקרובים של המטופלים על מנת לקבל היסטוריה-אבחונית מלאה יותר של כל משתתף.
כאשר התאפשר, נאסף מידע אובייקטיבי נוסף מטיפולים פסיכיאטריים מתועדים בילדות ובבגרות, משירות הבריאות של בית-הספר, ומטיפולים פסיכיאטרים בבגרות.
ההערכות כללו גם מבחנים נוירו-פסיכולוגיים עם WAIS-R או WAIS-III, ובמרבית המקרים גם מבחנים מנורמלים אחרים כגון ה- Continuous Performance Test (CPT).
בנוסף, בדיקת שתן לגילוי סמים שימשה כטכניקה קלינית בהערכה האבחונית של ADHD ביחידה הנוירו-פסיכיאטרית קרולינסקה.
האבחה של ADHD (האיגוד הפסיכיאטרי האמריקאי, 1994) נקבעה לאחר שהושגה הסכמה בין הפסיכיאטר האחראי לבין הפסיכולוג הקליני, לשניהם ניסיון מקצועי רב בתחום ההפרעות ההתפתחותיות.
המטרה המוצהרת של המחקר הייתה לכלול משתתפים רבים ככל האפשר, כלומר, לא לבחור קבוצה עם קומורבידיות מועטה ורמות תפקוד יומיומיות גבוהות.
הקריטריונים להשתתפות היו:
-
ADHD כאבחנה נוירו-התפתחותית עיקרית.
-
בני 18 ומעלה.
-
אם מטופל תחת סם פסיכואקטיבי (עבור ADHD או הפרעות אחרות) אז על הטיפול להיות יציב במשך לפחות שלושה חודשים.
מטרה נוספת של המחקר הייתה לשלוט באפקטים (החיוביים והשליליים) של הטיפול הרפואי.
המשתתפים בשתי הקבוצות התבקשו להישאר תחת טיפול תרופתי יציב במשך כל תקופת הטיפול.
עם זאת, האחריות על הטיפול התרופתי של המשתתפים נותרה אצל הפסיכיאטר הקבוע שלהם.
על פי תוכנית המחקר, המשתתפים שלא יכלו להישאר תחת טיפול תרופתי יציב לא נכללו בניתוח הסטטיסטי של הנתונים, אך הותר להם לסיים את הטיפול הקבוצתי אם רצו בכך.
הקריטריונים לדחיית ההשתתפות היו:
-
שימוש לרעה ממושך בחומרים (במהלך שלושת החודשים האחרונים).
-
פיגור שכלי מאובחן (IQ≤70).
-
פגיעה מוחית מאובחנת.
-
הפרעות על הספקטרום האוטיסטי.
-
נטייה אובדנית.
-
כל הנסיבות הפסיכו-סוציאליות הלא יציבות או ההפרעות הפסיכיאטריות שהיו בחומרה שלא אפשרה את ההשתתפות כגון אנשים חסרי-בית, או אנשים הלוקים בדיכאון חמור, פסיכוזה או הפרעה דו-קוטבית שאינה תחת טיפול פסיכופרמקולוגי (לשיפוטו של פסיכולוגי קליני ופסיכיאטר).
תהליך הגיוס לקבוצות
בסתיו 2005, 8 מבוגרים עם ADHD הוזמנו להשתתף בפיילוט של קבוצת אימון מיומנויות מבוססת DBT.
מטרת הקבוצה הזו הייתה לספק לנו משוב על החומר וללמד את הפסיכולוגים הקליניים המעורבים את שיטת הטיפול.
התוצאות לא נחשבו כחלק מהמחקר והנתונים מקבוצת הפיילוט לא מוצגים. חישוב העוצמה של קבוצת הביקורת התבססה על המחקרים הקיימים המראים השפעה בינונית עד גדולה על סימפטומים של ADHD.
גיוס כולל של 60 משתתפים יביא לעוצמה של 80% ברמה של 05., ועל מנת להתכונן למספר מסוים של פורשים, תכנון המחקר כלל 70 משתתפים. שתי קבוצות מקבילות (קבוצת אימון-מיומנויות וקבוצת ביקורת) החלו לפעול במהלך חורף 2008.
בשל שינויים ארגוניים והקצאות תקציביות, גיוס הנבדקים נאלץ להיפסק מוקדם מהמתוכנן.
רישום וחלוקה אקראית של המשתתפים
ראשית יצרנו קשר עם המתעניינים באימייל המכיל מידע כתוב אודות המחקר, ואלו אשר הביעו רצון להשתתף הוזמנו ליחידה הנוירו-פסיכיאטרית קרולינסקה.
הם קיבלו מידע על המחקר בקבוצות קטנות ואז מילאו את השאלונים.
לאחר מכן הם עברו ראיון אינדיבידואלי,על מנת להעריך טוב יותר את התאמתם להשתתפות במחקר.
התיקים האישיים של המשתתפים נבדקו גם כן על מנת להעריך את מידת התאמתם, לכך נתנו כל המשתתפים הסכמה מדעת.
לאחר קליטתם, המשתתפים חולקו באופן אקראי לאחר משתי הקבוצות המקבילות (אימון-מיומנויות או קבוצת ביקורת).
הרכב הקבוצות לא הוגדר על ידי אף משתנה, אך כן נעשה שימוש ב-"block randomization" (חלוקה אקראית על פי יחידות) על מנת להבטיח כי הקבוצות יהיו באותו הגודל (יחס של 1:1).
לאחר שנקבע גודל הקבוצות (על פי כמות האנשים שהביעו את רצונם להשתתף), כרטיסיות-מידע מקופלות ואטומות הוכנסו למיכל ועורבבו, ועבור כל משתתף הוצאה כרטיסייה על ידי הפסיכולוג שהעריך את המשתתף.
כך' המשתתפים עברו חלוקה אקראית, ותגובתם לחלוקה יכלה לקבל מענה מיידי.
תוצאות ומסקנות
מחקר מבוקר אקראי זה, השווה בין קבוצת אימון מיומנויות מבוססי טיפול דיאלקטי-התנהגותי עם קבוצת ביקורת מובנית.
התוצאות מלמדות על הפחתה מובהקת בתסמיני ADHD בקבוצת הניסוי שעברה את אימון המיומנויות, אך לא בקבוצת הביקורת.
הטיפול בשתי הקבוצות נערך במסגרת העבודה הקלינית באותה מרפאה.
משתתפי שתי הקבוצות דיווחו שהיו מרוצים מהטיפול, אך משתתפי קבוצת אימון ה-DBT העניקו ציוני אמינות גבוהים יותר להתערבות שקיבלו (יַחַס ציוני האמינות לא היה מתואם עם יעילות הטיפול, כלומר לא היה קשור לתסמיני ADHD מופחתים).
מקורות:
Haugan, AL.J., Sund, A.M., Young, S. et al. Cognitive behavioural group therapy as addition to psychoeducation and pharmacological treatment for adolescents with ADHD symptoms and related impairments: a randomised controlled trial. BMC Psychiatry 22, 375 (2022). https://doi.org/10.1186/s12888-022-04019-6
Hirvikoski T, Waaler E, Alfredsson J, Pihlgren C, Holmström A, Johnson A, Rück J, Wiwe C, Bothén P, Nordström AL. Reduced ADHD symptoms in adults with ADHD after structured skills training group: results from a randomized controlled trial. Behav Res Ther. 2011 Mar;49(3):175-85
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה













