נחלת יצחק 32א', תל אביב
מהו ניתוק מוסרי ואיך הוא קשור לפציעה מוסרית?
מהו ניתוק מוסרי?
ניתוק מוסרי (moral disengagement), שנטבע ע״י הפסיכולוג אלברט בנדורה, מתאר מצב בו אדם מתנתק זמנית מהקוד המוסרי שהכתיב לעצמו, בכדי לבצע פעולה שסותרת את ערכי היסוד שלו – מבלי לחוות את העומס הרגשי שהיה צפוי להתעורר.
זה מנגנון פסיכולוגי שמאפשר לתפוס את ההתנהגות כ״הכרחית״ או ״מוצדקת״, וכך להפחית מצוקה פנימית.
כדי להבין את משמעותו בפועל, במיוחד בהקשר של פוסט טראומה, חשוב להבחין בין שני מנגנוני ניתוק שונים:
-
ניטרול רגשי – דפוס דיסוציאטיבי שמגן בזמן סכנה מיידית.
-
ניטרול מוסרי – שינוי אקטיבי של מסגרת המשמעות: המעשה מוצג כהגנה, ניקוי שטח, סיכול מחבלים — לא כנטילת חיים.
ניתוק מוסרי תורם להתפתחות של פציעה מוסרית משום שהוא מאפשר לחייל לפעול בניגוד לערכיו בלי להרגיש מיד את עוצמת הקונפליקט הפנימי.
בזמן אמת, שינוי מסגרת המשמעות — מהרג ל״הגנה עצמית״ או ל״נטרול של מחבל״ — מפחית מצוקה ומאפשר תפקוד אדפטיבי.
אבל המסגרת נסדקת בשלב זה או אחר, בעיקר כשהאדם חוזר לאזרחות אחרי שירות מילואים או נחשף מחדש לערכיו המקוריים, מתעורר פער מכאיב בין מה שעשה לבין מה שהוא מאמין שנכון לעשות.
זה רגע של דיסוננס קוגניטיבי צורם, בו מנגנון ההגנה מתערער, והפער בין הפעולה לערכים עלול להפוך לעול נפשי כבד המתואר כפציעה מוסרית - אשמה, בושה ותחושת בגידה עצמית שמתקשים להתמקם כחוויה רגילה שמאוחסנת בזיכרון, ועם הזמן מתגבש סימפטום טראומטי.
איך ניתוק מוסרי מופעל בשדה הקרב?
בהקשר צבאי, הסוציאליזציה של חיילים מייצרת שפה ומסגור שמחליפים את המונחים המוסריים היומיומיים במונחים צבאיים. הרג אינו נתפס כרצח אלא כהגנה. פעולה אלימה מתויגת כמשימה מבצעית. שינוי השפה מאפשר שינוי משמעות, ושינוי משמעות מאפשר פעולה במקום שבו המצפון היה עלול לעכב.
התהליך הזה מקל על עומס חרדה ולחץ, ולכן הוא מובן בהקשר של הישרדות. אבל הוא גם יוצר פגיעות ייחודית: פציעה מוסרית.
מה הקשר בין ניתוק מוסרי לפציעה מוסרית?
פציעה מוסרית, מושג שטבע הפסיכיאטר ג׳ונתן שי בעקבות עבודתו עם לוחמי וייטנאם, מתאר רגע שבו החייל מודע לפער כואב בין הקוד המוסרי שלו לבין מעשה או מחדל שהוא היה שותף לו.
כשהמסגרת המגינה של ניתוק מוסרי נסדקת – המציאות מתנגשת חזיתית בערכים:
-
החוויה עלולה להיות של בגידה עצמית
-
אשמה שאינה שוככת
-
בושה קיומית
-
תחושת ״כתם״ שאי אפשר למחול עליו
חיילים חווים את הפער הזה כקריעה פנימית, כמעשים אלימים ובלתי נסלחים במהותם. רבים מתקשים להתפייס עם עצמם, נוטים להענשה עצמית, ולעיתים נגררים למעגל של הזנחה, התמכרויות, פגיעה עצמית ואובדנות.
למה זה קורה דווקא במצבי מלחמה מסוימים?
כל מלחמה יכולה ליצור קרקע לפגיעה מוסרית, אך בסביבות מסוימות – כשתנאי השטח מאפשרים הסלמה, כשהסכנה מוחשית והאלימות מתמשכת – יצרים תוקפניים עלולים לקבל ביטוי מוגבר. במצבים כאלה ניתוק מוסרי הופך לכלי עבודה זמני, אבל החזרה ממנו יכולה להיות קשה ומייסרת.
ניתוק מוסרי הוא מנגנון שמאפשר לבצע פעולה הסותרת את המצפון באמצעות שינוי המסגרת המוסרית של המעשה.
בהקשר צבאי הוא משרת הישרדות ותפקוד, אבל גם מגדיל את הסיכון לפציעה מוסרית כשהפער בין המעשה לערכים מתגלה מחדש.
סולומון, ז׳. (2025). שקופים על מגש הכסף. כנרת זמורה דביר.
D’Alessandro-Lowe, E., Russell, K., Gillett, G., Heath, J. E., Jones, N., & Greenberg, N. (2024). The independent and combined impact of moral injury and moral disengagement on PTSD symptoms among healthcare workers during the COVID-19 pandemic. European Journal of Psychotraumatology, 15(1), 2345678. https://doi.org/10.1080/20008198.2024.2345678
עריכה מקצועית:
איתן טמיר, MA, ראש המכון,
לשעבר מנחה צוותים מקצועיים על טיפול פוסט-טראומה
במסגרת עמותת נט"ל, בריאות הנפש בצה״ל, ועוד
איזה טיפול יעיל יותר לאישיות גבולית - DBT או תרופות?
DBT או תרופות נוגדות דיכאון? איזה טיפול יעיל יותר להפרעת אישיות גבולית
מחקר חדש בוחן את היעילות של טיפול דיאלקטי התנהגותי, DBT, לעומת תרופות מסוג SSRI בהפחתת התנהגויות אובדניות וכטיפול בפגיעה עצמית
השוואת יעילות DBT מול תרופות SSRI בטיפול בהפרעת אישיות גבולית
ציון גבוה יותר = יעילות טובה יותר. DBT מצטיין בהפחתת אירועים אובדניים ופגיעה עצמית, בעוד SSRI יעיל יותר בטיפול בדיכאון נלווה
מה המחקר מלמד אותנו על בחירת טיפול בהפרעת אישיות גבולית?
איך אני יודע איזה טיפול מתאים לבעיה שלי?
אם אתם חווים מחשבות אובדניות, ניסיונות התאבדות, או פגיעה עצמית חוזרת – DBT הוא הטיפול היעיל ביותר עבורכם. המחקר מצא שאחרי 6 חודשים של DBT, פחות אנשים חוו אירועים אובדניים (4 מטופלים) לעומת אלה שקיבלו תרופות נוגדות דיכאון (12 מטופלים). בנוסף, DBT הפחית פגיעה עצמית ב-30% יותר מתרופות.
מתי כדאי לשקול תרופות נוגדות דיכאון?
אם יש לכם גם דיכאון קליני בנוסף להפרעת אישיות גבולית, תרופות SSRI יכולות להיות יעילות במיוחד. במחקר, רק 3% מהמטופלים שקיבלו SSRI נותרו עם דיכאון מג'ורי אחרי 6 חודשים, לעומת 26% מאלה שקיבלו רק DBT. התרופות גם עובדות מהר יותר בהקלה על תסמיני הדיכאון.
האם אפשר לשלב בין שני הטיפולים?
כן, והרבה פעמים זה בדיוק מה שנדרש. DBT מצוין להתמודדות עם התנהגויות אובדניות ופגיעה עצמית, בעוד שתרופות יכולות לטפל ביעילות בדיכאון נלווה. במכון טמיר אנחנו יכולים לעזור לכם להבין איזה שילוב של טיפולים הכי מתאים למצב שלכם ולחבר אתכם למטפלים מתאימים.
שאלות נפוצות על טיפול בהפרעת אישיות גבולית
סימנים מרכזיים כוללים: פחד עז מנטישה, קשיים בשמירה על יחסים יציבים, תחושת ריקנות כרונית, שינויים מהירים במצב הרוח, התנהגויות אימפולסיביות (כמו הוצאות כספיות מופרזות או שימוש בחומרים), מחשבות אובדניות או פגיעה עצמית, ותחושה לא יציבה של מי אתם. אם אתם מזהים מספר סימנים אלה, כדאי להתייעץ עם איש מקצוע לאבחון מדויק.
DBT (טיפול דיאלקטי התנהגותי) הוא סוג של טיפול פסיכולוגי שפותח במיוחד עבור הפרעת אישיות גבולית. הטיפול כולל שלושה רכיבים: פגישה אישית שבועית עם מטפל, קבוצת מיומנויות שבועית שבה לומדים כלים מעשיים, ותמיכה טלפונית בין הפגישות. הטיפול מלמד ארבעה סוגי מיומנויות: קשיבות מלאה, ויסות רגשות, סובלנות למצוקה, ויעילות בין-אישית.
המחקר בחן תקופה של 6 חודשים וראה שיפורים משמעותיים בתקופה זו. בפועל, חלק מהאנשים מתחילים לראות שיפור כבר אחרי חודשיים-שלושה, במיוחד בהתמודדות עם משברים חריפים. עם זאת, DBT מלא נמשך בדרך כלל שנה, והמיומנויות שלומדים הופכים ליכולות לכל החיים. חשוב להישאר בטיפול גם כשמרגישים שיפור ראשוני.
תרופות נוגדות דיכאון מסוג SSRI יעילות בעיקר בטיפול בדיכאון נלווה, ויכולות להקל על מצב הרוח הכללי. אבל המחקר הזה מצא ש-DBT יעיל יותר בהפחתת מחשבות והתנהגויות אובדניות ספציפית. אם יש לכם גם דיכאון קליני, שילוב של תרופות ו-DBT יכול להיות האפשרות הטובה ביותר. חשוב לשוחח עם פסיכיאטר על המצב המלא שלכם.
חפשו מטפל שהוכשר ספציפית ב-DBT ויש לו ניסיון בטיפול בהפרעת אישיות גבולית. טוב לשאול האם המטפל חלק מקבוצת עמיתים של DBT (שבו מטפלים מקבלים תמיכה והכוונה), ואם הוא מציע את כל הרכיבים של DBT המקיף - לא רק פגישות אישיות. במכון טמיר אנחנו יכולים לעזור לכם למצוא מטפלים בהתאמה אישית, או להתייעץ איתנו בשיחת זום או פגישה בתל אביב.
המחקר בדק מעקב 6 חודשים אחרי סיום הטיפול ומצא שההבדלים בין DBT ותרופות מיטשטשים - שתי הקבוצות מתיישרות לבסוף למצב דומה. זה אומר שה-DBT סיפק שיפור משמעותי בתקופת הטיפול, אבל חשוב להמשיך להשתמש במיומנויות שלמדתם גם אחרי. חלק מהאנשים ממשיכים בטיפול פחות אינטנסיבי או בקבוצת תמיכה כדי לשמור על ההישגים.
Brodsky, B. S., Galfalvy, H., Mann, J. J., Grunebaum, M. F., & Stanley, B. (2025). Dialectical behavior therapy versus serotonin reuptake inhibitor treatment for suicidal behavior in borderline personality disorder: A randomized controlled trial. American Journal of Psychiatry, In Advance. https://doi.org/10.1176/appi.ajp.20240298
Brodsky, B. S., Galfalvy, H., Mann, J. J., Grunebaum, M. F., & Stanley, B. (2025). Dialectical behavior therapy versus serotonin reuptake inhibitor treatment for suicidal behavior in borderline personality disorder: A randomized controlled trial. American Journal of Psychiatry, In Advance. https://doi.org/10.1176/appi.ajp.20240298
באיזו תקופה בחיים מופיע שיא המצוקה הנפשית?
בריאות נפשית לפי גיל: עקומה חדשה ומפתיעה
עד לא מזמן דיברו על "משבר אמצע החיים" כשלב כמעט צפוי במעגל החיים. היום ברור יותר שהדפוס הזה תלוי תרבות והקשר, ורלוונטי בעיקר למי שנושאים עומסי חיים ייחודיים.
במילים אחרות, זו כבר לא עקומה אוטומטית של גיל.
ממצאים עדכניים מצביעים על שינוי חד, לפיו דפוס ה-U הקלאסי כמעט נעלם, והירידה ברווחה הנפשית מופיעה מוקדם יותר, בעיקר בקרב צעירים. המצוקה של שנות העשרים והשלושים היא זו שמעצבת מחדש את עקומת חיי הנפש.
ההשלכות על תחום האבחון והטיפול מעניינות:
המוקד עובר לבניית ועיבוי מעגלי תמיכה עבור בוגרים צעירים. אם העלייה במצוקה בגיל צעיר תימשך, גם ההנחה ש"הזמן עושה את שלו" ושמצב נפשי משתפר עם הגיל (ככלי אבחוני או טיפולי) כבר לא עומדת במבחן המציאות.
מה השתנה בדפוס הגיל שמאפיין קשיים נפשיים לאורך החיים?
מחקר שפורסם לאחרונה מציג שינוי מהותי באשר לתנודות במצבם הפסיכולוגי של בני אדם לאורך מעגל החיים ( Blanchflower, Bryson & Xu, 2025) -
ניכרת ירידה במצוקה עם העלייה בגיל, שזה שינוי היסטורי ברווחה הנפשית:
בעשרות מדינות, מדדים של מצוקה נפשית עולים בחדות בקרב צעירים ומתייצבים סביב גילאי הבגרות, במקום להגיע לשיא דווקא באמצע החיים.
כלומר, אין זינוק ייחודי במצוקה פסיכולוגית אצל אנשים בגילים 40-55, כפי שהיה בעבר; יש הידרדרות חריפה יותר כבר בעשורים הראשונים של החיים.
העקומה המסורתית לפיה רווחה יחסית בגיל צעיר, ירידה באמצע החיים וחזרה לעלייה בגיל מבוגר — הוכחה במאות מחקרים. אבל הנתונים החדשים מקסימום ברמת “מיתון של משבר אמצע החיים”, לא היעלמות של מצוקה כללית.
מרכז הכובד פשוט זז:
הדור הצעיר מדווח על מצוקה נפשית גבוהה הרבה יותר, ולכן “הבור” בזוגיות / קריירה / משמעות של גילאי אמצע החיים כבר אינו הנקודה הנמוכה ביותר.
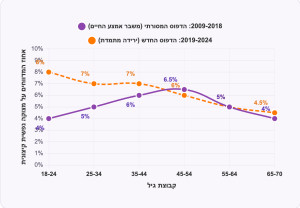
השינוי בדפוס המצוקה הנפשית לפי גיל
ההשוואה בין 2009-2018 ל-2019-2024 בארצות הברית
Blanchflower, D. G., Bryson, A., & Xu, X. (2025). The declining mental health of the young and the global disappearance of the unhappiness hump shape in age. PLOS One, 20(8), e0327858. https://doi.org/10.1371/journal.pone.0327858
מה אומרים הנתונים?
-
ארה"ב: שיעור מי שחווים “בריאות נפשית ירודה מדי יום” כמעט הוכפל בין 1993 ל-2023. בקרב צעירים - עלייה מ-2.9% ל-8%.
-
בריטניה: שיעור צעירים המוגדרים ״מיואשים״ הוכפל ואף שילש את עצמו, במיוחד בקרב נשים צעירות.
-
44 מדינות נוספות: מעל מיליון ושבע מאות אלף משתתפים; מצוקה נפשית פוחתת באופן כמעט לינארי עם הגיל.
-
צעירים עד 25: כמעט מחציתם בסיכון למצוקה נפשית.
התוצאה: העקומה אינה בצורת U.
היא נראית יותר כמו קו יורד – ככל שהגיל עולה, המצב נפשי טוב יותר.
האם תקופת אמצע החיים הפכה להיות קלה יותר מבחינה נפשית?
לא בהכרח. אמצע החיים עדיין דורש התמודדות עם עומסים, אחריות, שחיקה, מחויבויות וזוגיות.
אבל העובדות מראות שאנשים בגילאי 40-60 כבר לא מצויים בפסגת המצוקה כמו שניכר במחקרים קודמים. למעשה הם נהנים מרמה גבוהה יותר של יציבות יחסית לעומת הדור הצעיר שחווה שווקי עבודה רופפים, חוסר ביטחון כלכלי, עומס אקדמי, מדיה חברתית אינטנסיבית ושירותי בריאות פסיכיאטרים שאינם מצליחים לענות על הביקוש.
משבר אמצע החיים לא נעלם לגמרי - אבל הוא אינו עוד השלב הכי פגיע מבחינה נפשית. הכאב פשוט זז למעלה־בשנים, אל שנות הנעורים והעשרים.
Blanchflower, D. G., Bryson, A., & Xu, X. (2025). The declining mental health of the young and the global disappearance of the unhappiness hump shape in age. PLoS ONE, 20(8), e0327858. https://doi.org/10.1371/journal.pone.0327858
למה אנחנו חושדים בכוונות של אחרים בזמן התקף כעס?
למה אנחנו מייחסים לאחר כוונת זדון בזמן התקף כעס?
בזמן התפרצות כעס, המערכת הקוגניטיבית נוטה לפרש את התנהגות האחר כאיום או פגיעה מכוונת - גם כשאין לכך ראיות ברורות.
ההסבר לכך טמון בהטיה קוגניטיבית שנקראת הטיית ייחוס עוינות / כוונת זדון (Hostile Attribution Bias) - עיוות חשיבה בו אדם מפרש התנהגות עמומה של אדם או קבוצה, כאילו נבעה מתוך רצון לפגוע בו. מחקרים מראים כי ההטיה הזו גוברת בעת עוררות רגשית, במיוחד בעת כעס, ומפעילה תגובות פיזיולוגיות אוטונומיות של לחימה או בריחה.
בסקירה שיטתית מ-2019 נמצאה קורלציה מובהקת אצל מבוגרים, בין עוצמת ייחוס העוינות לבין נטייה להתנהגות תוקפנית.
כלומר, ככל שאדם נוטה יותר לייחס כוונת זדון לאחרים, כך הוא צפוי יותר להגיב בתוקפנות מילולית או פיזית במצבי קונפליקט, וגם להיפך.
בטיפול CBT, ובפרט בהתערבות טיפולית לניהול כעס, מתמקדים בזיהוי ההטיה ובהפחתה של עיוות חשיבה של ״קריאת מחשבות״. המטרה היא להשתהות לפני תגובה ולא לקפוץ למסקנות עקב ייחוסים עוינים שלא נבדקו.
הטיית ייחוס כוונת זדון משפיעה בפועל בחיים הבוגרים על מערכות יחסים, על סביבת העבודה ועל דפוסי הורות. יתרה מכך, מחקרים מראים כי מבוגרים עם רמות גבוהות של הטיה זו מצויים בסיכון תמותה גבוה פי 4 עד גיל 50, נוטים יותר לקונפליקטים זוגיים ולקשיים תעסוקתיים ולעיתים מפעילים כלפי ילדיהם גישות נוקשות ואגרסיביות.
כך נוצרת העברה בין-דורית של חשדנות ותגובה עוינת, שניתן למצוא גם שנים רבות אחורה. השרשרת ניתנת לשבירה באמצעות מודעות עצמית, וויסות רגשי ותרגול קוגניטיבי ממוקד בטיפול פסיכולוגי.
Barefoot, J. C., Dodge, K. A., Peterson, B. L., Dahlstrom, W. G., & Williams, R. B., Jr (1989). The Cook-Medley hostility scale: item content and ability to predict survival. Psychosomatic medicine, 51(1), 46–57. https://doi.org/10.1097/00006842-198901000-00005
Klein Tuente, S., Bogaerts, S., & Veling, W. (2019). Hostile attribution bias and aggression in adults: A systematic review. Aggression and Violent Behavior, 46, 66–81. https://doi.org/10.1016/j.avb.2019.01.009
מהי חרדה מרחפנים עקב טראומה בלחימה (דרונופוביה)?
מהי פוביה מרחפנים (דרונופוביה)?
דרונופוביה היא חרדה חזקה וממושכת הנגרמת מחשיפה ישירה או עקיפה למתקפות של מל״ט מתאבד, כטב״מ או רחפן נפץ. מדובר בתופעה חדשה המתועדת בספרות הפסיכיאטרית, והיא נפוצה בעיקר באזורי עימות מהעשור הנוכחי (כמו אוקראינה וישראל). דרונופוביה מופיעה בעיקר אצל לוחמים שנחשפו ישירות למתקפה של כלים לא מאוישים מהאוויר, אך היא שכיחה גם במעגלים רחבים יותר דרך חשיפה בתקשורת ותיעוד מקוון בדיגיטל.
הרחפן יוצר איום ייחודי:
הזמזום החד, התנועה הבלתי צפויה והעובדה שהוא תוקף מלמעלה מעוררים תחושה קיצונית של חוסר שליטה.
הנפגעים מדווחים על דריכות מתמדת לרעשי זמזום, הימנעות ממרחבים פתוחים, שינה מקוטעת, סיוטים, התקפי חרדה כתוצאה מכך שימוש בתרופות הרגעה.
בתחילת מלחמת חומות ברזל, ממש ב-7 באוקטובר, מתקפת הפתע של חמאס כללה שימוש ברחפני נפץ כלפי כוחות לוחמים וכלים. לא הייתה זו הפעם הראשונה, אבל צה״ל נתפס לא ערוך דיו בפני התקלויות עוינות עם רחפנים שמשחררים מגובה רב רימון או מטען נפץ. תוך מספר ימים הותקנו גגות ארעיים על כלי הרק״ם, במטרה לבלום פצצות שנופלות מהשמיים. חלק מהאירועים הקשים תועדו בסרטונים ופורסמו בטלגרם, ממש מעין מצלמת הרחפן. ניכרה בה היטב הבעתה של קבוצות חיילים שנתפסו לא מוכנות.
בשונה מתסמינים פוסט-טראומטיים מוכרים, כאן מדובר באיום חמקמק ובלתי נראה, שעצם הרעש שלו עלול לשמש טריגר פוסט-טראומטי.
בדומה לירי צלפים, בו לא ידוע מה מקור הירי, גם החרדה מכלי טיס מתאבדים, חוויית הפחד מערערת את תחושת הביטחון ואת היכולת להבחין מתי באמת נשקפת סכנה.
המטוס הגרמני Ju-87, שכונה "שטוקה" (Stuka – קיצור של Sturzkampfflugzeug, כלומר "מטוס קרב צלילה"), הפך לאחד הסמלים המזוהים ביותר עם מלחמת העולם השנייה. הצלילות התלולות שלו לוו בצפירה חדה ומבעיתה, שנשמעה מרחוק עוד לפני שפצצותיו פגעו במטרה.
מקור הצפירה היה במתקן אווירודינמי פשוט שהורכב על כני הנסע של המטוס. וכונה "צופר יריחו" (Jericho-Trompete) . מטרת הטכניקה לא הייתה מבצעית גרידא אלא פסיכולוגית: בדומה לחרדה שמעוררים רחפני נפץ בימינו סירנת השטוקה נועדה לעורר בהלה, לשתק אזרחים ולהפחיד חיילים עוד לפני הפגיעה עצמה.
הצליל הצורם שנשמע בעת הצלילה יצר חוויה חושית טוטאלית של אימה, שאף תועדה כמרכיב מכוון בתורת ה"בליצקריג" – לוחמת הבזק הגרמנית. כך הפכה השטוקה, במובנה הסמלי, לכלי נשק כפול: לא רק מפציץ מדויק, אלא גם מכונת פחד שתכליתה לערער את חוסן הנפש של מי ששמע אותה.
איך מטפלים בחרדה מרחפני נפץ?
-
טיפול קוגניטיבי־התנהגותי (CBT) בשילוב חשיפה הדרגתית (PE).
-
טיפול באמצעות עיבוד טראומה, בשיטות מבוססות מחקר כמו EMDR.
-
טכניקות ויסות גופני כמו מיינדפולנס ונשימה סרעפתית.
-
לעיתים - שילוב טיפול תרופתי נוגד חרדה.
העבודה הטיפולית מתמקדת בחיזוק תחושת השליטה, בעיבוד הזיכרון הטראומטי ובהחזרת תחושת ביטחון בסיסית.
שילוב תמיכה משפחתית וקהילתית תמיד כקדם משמעותית את הטיפול והשיקום.
דרונופוביה ממחישה היטב איך חוויות מלחמה בעידן דיגיטלי חודרות גם למרחב האזרחי:
פחד עמום, שאינו תלוי מקום, אלא פלאשבק של צליל או דימוי שמחזירים שוב ושוב את הגוף למצב עוררות הישרדותי שמאפיין תגובה כרונית לטראומה.
The Lancet. (2025, November 8). Understanding the health threats of drone warfare. The Lancet, 406(10516), 2191. https://doi.org/10.1016/S0140-6736(25)02521-7
עריכה מקצועית:
איתן טמיר, MA, ראש המכון,
לשעבר מנחה צוותים מקצועיים על טיפול פוסט-טראומה
במסגרת עמותת נט"ל, בריאות הנפש בצה״ל, ועוד
האם בושה יכולה לפגוע בטיפול פסיכולוגי?
כן. בושה עלולה לעכב שינוי רגשי מפני שהיא גורמת להימנעות, הסתרה וביקורת עצמית שמחלישות את הברית הטיפולית.
מטופלים שמרגישים בושה נוטים להסתיר מחשבות, רגשות או זיכרונות "אסורים", וכך נמנע מהמטפל להבין את החוויה הפנימית במלואה.
ברמה הקוגניטיבית, הבושה מעוררת אמונות כמו "אני פגום" או "אסור שיידעו מה באמת עובר עליי", שמגבירות חרדה ומצמצמות סקרנות וביטחון.
העבודה על בושה בטיפול פסיכולוגי, בין אם בטיפול CBT או בטיפול דינמי, עשית בהדרגה. המטופל לומד לזהות את רגעי הבושה, לתת להם שם ותוקף, ולתרגל חשיפה בטוחה בנוכחות המטפל.
״אני מתביישת לספר לך מה עובר עלי, אני רוצה ממש לקבור את עצמי.
אני מלאת בושה על חוסר האחריות ואני פוחדת מהביקורת שלך כלפיי״ -
כך שיתפה עידית, הגיעה לשיחת ייעוץ כדי לבדוק דרך לשינוי מול ההתמכרות שלה לשתייה.
במקום להסתתר מפניה, בטיפול טוב משתמשים בבושה כסימן כאמצעי לחיבור רגשי, חמלה ובבלה עצמית, ולא כסיבה להתרחק.
איך בושה פוגעת בטיפול?
בושה יכולה גם לעכב התקדמות של טיפול פסיכולוגי ויש לכך כמה סיבות מרכזיות:
מנגנון של הימנעות והסתרה
בושה גורמת לאדם להסתיר חלקים מעצמו – מחשבות, רגשות או התנהגויות שהוא תופס כ״לא ראויות״. בטיפול, ההימנעות הזו מונעת פתיחות אמיתית ומגבילה את הגישה של המטפל לחומר הרגשי שבו ניתן לעבוד.
פגיעה בברית הטיפולית
כשבושה עולה, המטופל עלול לחוות את המטפל כשופט או כמי שעלול לדחות אותו. הדבר מקשה על בניית אמון ועל יצירת מרחב בטוח שבו ניתן לדבר באופן חופשי גם על מה שנתפס כ״מביך״ או ״לא תקין״.
חיזוק של ביקורת עצמית
בושה מזינה מחשבות כמו "אני לא בסדר", "יש בי משהו פגום". מחשבות כאלה משמרות את הסבל ומחלישות את תחושת הערך והמסוגלות להשתנות — מרכיבים חיוניים בתהליך טיפולי מתקדם.
האטה בלמידה רגשית
שינוי מתרחש תמיד דרך חשיפה, ניסוי ותיקון חוויתי. בושה מונעת מהמטופל להתנסות ולבדוק, מתוך חשש לטעות או להיראות חלש, ולכן היא חוסמת תהליך של ניסוי ולמידה.
מעגל של הימנעות-אשמה
לעיתים המטופל מתבייש בעצם זה שהוא מתבייש, וכך נוצר מעגל כפול של הימנעות ואשמה שמעמיק את הסבל. שבירת המעגל נעשית רק כשבושה נבחנת ישירות, בתוך קשר אמפתי ומקבל.
Zaslav M. R. (1998). Shame-related states of mind in psychotherapy. The Journal of psychotherapy practice and research, 7(2), 154–166.
מיהו הנרקיסיסט הכָּמֵה (The Craving Narcissist)?
הנרקיסיסט הכָּמֵה (The Craving Narcissist) הוא אחד מארבעת סוגי הנרקיסיסטים שתיאר הפסיכואנליטיקאי בן בורסטן (Bursten, 1973) במאמרו הקלאסי על סוגי האישיות הנרקיסיסטית.
מדובר בדמות שמחפשת באופן נואש אהבה, הערכה והכרה - אך מתקשה לעכל אותן כשהן ניתנות.
הנרקיסיסט הכמה מרגיש בפנים ריקנות ותחושת חוסר ערך מתמשכת וכרונית.
הערך העצמי שלו תלוי באהבת הזולת כדי להרגיש קיים, והוא מכוון את האנרגיה הנפשית שלו כלפי השגת חום, תשומת לב והערצה. גם כאשר שהוא מקבל אותם, ההקלה זמנית בלבד, כי הצורך חוזר ומתגבר, כי הבסיס הפנימי ריק וחסר עוגן.
יחסים עם אדם כזה מאופיינים בתנודות בין היצמדות עזה וחרדת נטישה לבין התרחקות ובריחה רגשית. לעיתים הוא מתחלף בין תפקיד של “נפגע תמידי” (מה שמכונה כיום נרקיסיסט פגיע או סמוי) לזה של “נושא כישרון מיוחד שראוי להערצה”.
בטיפול פסיכולוגי, נרקיסיסט כמה זקוק למטפל שמכיר את הצורך האובססיבי שלו בקרבה אך גם את הפחד ממנה.
העבודה מתמקדת בחיזוק תחושת העצמי וביצירת ביטחון רגשי שמאפשר לקבל אהבה מבלי לאבד זהות.
מקור:
Bursten, B. (1973). Some narcissistic personality types. The International Journal of Psychoanalysis, 54(3), 287–300.
מהם 4 סוגי הנרקיסיזם לפי המודל לפי בורסטן?
לפי המאמר הקלאסי של Bursten (1973), ארבעת הטיפוסים של האישיות הנרקיסיסטית הם:
-
הטיפוס הכמה (The Craving Narcissist) – מאופיין בצורך עז באהבה, הערצה ואישור חיצוני מתמיד. חווה ריקנות עמוקה ותלות במבטו של האחר כדי לחוש קיום עצמי.
-
הטיפוס הפרנואידי (The Paranoid Narcissist) – חווה את העולם כמקום עוין ומסוכן, נוטה לראות באחרים איום על תחושת הגדולה שלו. עוסק בהגנה על העצמי מפני השפלה או ביקורת, לעיתים דרך השלכה או האשמה.
-
הטיפוס המניפולטיבי (The Manipulative Narcissist) – משתמש באחרים כאמצעים להשגת מטרותיו. שומר על תחושת עליונות באמצעות שליטה, ניצול ותחכום בין־אישי.
-
הטיפוס הפאלי (The Phallic Narcissist) – מדגיש את ביטחונו, כיבושיו והישגיו כדי לשמר תחושת ערך עצמי. שואף להכרה בכוחו ובמעמדו, אך מתמודד עם חרדה סמויה מפני פגיעה באגו.
בורסטן ראה בארבעת הטיפוסים האלה רצף התפתחותי – מהכמיהה הנאיבית לחיבור (craving) ועד לתחושת העצמיות הנפרדת והעצמאית יותר (phallic) –
כלומר, התקדמות במידת האינדיבידואציה והנפרדות בין העצמי לאובייקט.
מקור:
Bursten, B. (1973). Some narcissistic personality types. The International Journal of Psychoanalysis, 54(3), 287–300.
למה אובססיות מתחזקות דווקא כשמנסים להירדם?
❓למה המחשבות לא נותנות לי להירדם – וגם מעירות אותי באמצע הלילה?
אובססיות נוטות להתגבר דווקא כשמנסים להירדם או לחזור לישון, משום שבאותו רגע המוח מפסיק לעבד גירויים חיצוניים ומפנה את הקשב פנימה.
כשמסביב שקט, הקולות הפנימיים – מחשבות שליליות, דאגות, רגשות אשם או טקסים מנטליים – נעשים פתאום חדים ובולטים יותר.
עוררות־יתר היא מצב בו מערכת העצבים מתקשה לעבור ממצב עירני למצב מנוחה. זה יכול להתבטא ברצף מחשבות (“ריצת מחשבות”) או בתחושה שהמוח “לא נכבה”.
מחקר עדכני שפורסם ב-Journal of Sleep Research (Shaif et al., 2025) מצא שכאשר אנשים חווים יום לחוץ במיוחד, רמות המתח הנפשיות מתורגמות לעלייה בעוררות קוגניטיבית לפני השינה, מה שמקצר את זמן השינה ומאריך את משך הערות בלילה. אצל אנשים עם תגובת שינה גבוהה, כלומר כאלה שהשינה שלהם רגישה במיוחד ללחץ, הקשר הזה חזק הרבה יותר.
הממצא הבולט הוא שהגורם המרכזי להפרעה בשינה לא היה מתח גופני – כמו דופק מהיר או מתח שרירים – אלא דווקא הפעילות המחשבתית לפני השינה.
המחשבות החוזרות הן שמקשות על ההירדמות ומפרקות את רצף השינה, במיוחד כשקיימת נטייה לתפוס את השינה כמבחן שליטה (“אני חייב להירדם עכשיו”).
בטיפול CBT-I ובהתערבויות ERP-OCD עובדים על הפחתת המאמץ הכפייתי “להירגע”, ועל אימון המוח לשאת מחשבות מטרידות מבלי לנסות לסלק אותן.
עם הזמן, נוצרת הפחתה הדרגתית בעוררות ובמעגל החרדה סביב השינה, ומאפשרת חזרה טבעית יותר למצב של רגיעה אמיתית.
Shaif, N. A. S., Lim, J., Reffi, A. N., Chee, M. W. L., Massar, S. A. A., & Ong, J. L. (2025). Sleep reactivity amplifies the impact of pre-sleep cognitive arousal on sleep disturbances. Journal of Sleep Research, e70220. https://doi.org/10.1111/jsr.70220
מהו כשל אמפתי בטיפול פסיכולוגי? הסבר, סוגים ודוגמא
מהו כשל אמפתי בטיפול פסיכולוגי?
כשל אמפתי הוא מצב בו דמות משמעותית - כמו הורה, מטפל או מנהל - אינה מצליחה לזהות או להגיב במדויק לצרכים הרגשיים של האדם.
המכניזם הטיפולי בבסיס כשל אמפתי פותח ע״י היינץ קוהוט, מייסד פסיכולוגיית העצמי. קוהוט לא התייחס לכשל כשבר פתולוגי אלא כאל רגע אנושי טבעי, שבאמצעות תיקון שלו נוצרים תנאים לצמיחה, הבנה ועיצוב מחודש של ״העצמי״ ביחסים הטיפוליים ובחיים.
קוהוט הזמין את המטפלים להתמקם בדריכות מול תגובתו הרגשית של המטופל.
לפי קוהוט, כשהתינוק נולד- הוא זקוק לכך שדמויות המפתח בחייו יספקו את כל צרכיו. בהדרגה, עם התפתחות עצמאותו ועצמיותו, נזקק הילד לפחות ופחות היענות מצד ההורה. עם זאת, כשההורה אינו נותן לילד את המענה המותאם לשלב ההתפתחותי בו נמצא, עלול להיווצר כשל אמפתי. המחיר של כשל אמפתי על חיי הילד משתנה ותלוי בגורמים שונים, ביניהם יכולתו של ההורה לזהות את שכשל ולבצע תיקון מתאים, ביסוס הקשר בין הילד להורה עוד לפני כן, אופי הכשל ומידת עצמאותו של הילד.
כאשר מדובר בכשל אמפתי שגרתי ומקומי (למשל, כאשר ההורה אינו ניגש לתינוק בן שנה מיד כשבוכה, כי אם לאחר דקה-שתיים של בכי), הילד חווה תסכול שגרתי, ממנו יוכל ללמוד לדחות סיפוקים, לווסת רגשות, להתחזק ולפתח עצמאות. עם זאת, כאשר מדובר בחוסר מענה מתמשך על צרכים חשובים של הילד, חוסר קשב חמור אליו, הכשל האמפתי עשוי להיות טראומתי ובעל השפעה מתמשכת על הילד ולעיתים גם על המבוגר שיגדל להיות.
לפי קוהוט, בכל קשר משמעותי בחיי האדם, הן הצעיר והן המבוגר, קיימים כשלים אמפתיים. גם כאן, מידת השפעת הכשלים על האדם תלויה ביכולת לתקן את הכשל, בטיב הקשר עד כה ובכוחות שברשות האדם. חוקרים רבים סבורים, בדומה לקוהוט, כי הכשל האמפתי הוא תופעה נורמאלית בקשרים אנושיים, ומכאן גם בחוויית הטיפול הנפשי.
איך מתבטא כשל אמפתי בטיפול?
שירה סיפרה לנדב המטפל בהתלהבות על ההישג המקצועי שייחלה לו, והוא - מתוך כוונה לעזור לה לשמור על פרופורציות - השיב באיפוק: “יפה, ממש, אבל חשוב גם לזכור לא להעמיס על עצמך”.
היא נאלמת. משהו בה נסגר.
רק בפגישה הבאה היא אומרת בשקט: “רציתי שתחגוג איתי את הרגע”.
נדב מבין, מתנצל, ואז הם מתבוננים יחד במה שקרה - איך כוונה מיטיבה נחוותה אצלה כהחמצה מוכרת מהבית. שירה תמיד שמעה מהוריה את המסר ״כל הכבוד, אבל...״.
הרגע הזה בטיפול, היה יכול ללכת לאיבוד, בשתיקה או בהשטחה, אבל הוא הפך למפגש אנושי אמיתי - ונתן לטיפול דחיפה רצינית קדימה.
בטיפול נפשי מתרחשים כשלים אמפתיים, גם אם יש המון אמפתיה.
הם חלק מהמפגש האנושי הבלתי סימטרי בין מטפל למטופל, כמו בקשר בין ילד לדמות משמעותית בחייו. כשל אמפתי מתרחש כשהמטפל אינו קולט במדויק את מצבו הפנימי של המטופל או מגיב באופן שאינו תואם את הצורך באותו רגע.
הכשל האמפתי אינו בהכרח הרסני. נהפוך הוא, כשמטפל מצליח לזהות את הפער, להישאר קרוב ולדון בו בגלוי, נפתחת הזדמנות התייחסותית חשובה. דרך ההתבוננות המשותפת במה שנכשל, נוצר תיקון: חוויה שבה מותר להיפגע, מותר להרגיש ורצוי לדבר על זה.
יש מטופלים שיזהו את הכשל ויאמרו זאת במילים - “נפגעתי”, “לא הרגשת אותי”. אחרים יחושו ריחוק, יסתגרו או יבטלו פגישה. גם שתיקה ממושכת, שינוי טון או היעדר קשר עין עשויים להיות סימן לכך שהתרחש משהו יוצא דופן ששווה בדיקה.
ברגעים כאלה, האחריות של המטפל היא לעצור, לבדוק, ולתת מקום למה שהתרחש, בלי להגן על עצמו ובלי להיבהל.
כאשר הכשל האמפתי מונח על השולחן ונחקר יחד הוא מפסיק להיתפס כתקלה והופך להיות חומר גלם טיפולי. דווקא אז מתרחש השינוי הכי חזק:
הקשר נעשה אמיתי יותר, והמטופל לומד מניסיון שהקשר יכול לשרוד גם רגעים של החמצה.
עוד על היינץ קוהוט ופסיכולוגיית העצמי: http://www.tipulpsychology.co.il/articles/self-psychology.html
מודלי AI כושלים אמפטית בתיקון פזיז של דברי המטופל (2025)
מטפל טוב לא מתקן מיד אמונה שגויה – הוא קודם מכיר בה ומבין אותה. אבל מודלי בינה מלאכותית לא מסוגלים לכך. מחקר חדש מצא שכש-AI נתקל באמונה שגויה של משתמש, הוא מסרב להכיר בה ומיד מנסה לתקן. זה בעייתי: בטיפול נפשי, בחינוך ובייעוץ, היכולת להכיר באמונות של אדם – גם כשהן לא מדויקות – היא הבסיס לאמפתיה ולעזרה אפקטיבית.
איתן טמיר, בראיון ב-103FM,
על הקושי של צ׳אט AI לעשות כשלים אמפטיים
ועוד על חיבור בין פסיכותרפיה לבינה מלאכותית:
6 סוגים של כשלים אמפתיים בטיפול
כשל אמפתי יכול להופיע במגוון צורות, מתגובות שגרתיות ועד טעויות משמעותיות יותר.
הפסיכולוגית אדנה מורדכי (Mordecai, 1991) הציעה סיווג בן שישה סוגים של כשלים אמפתיים - החל מכשלים בלתי נמנעים הנובעים מנסיבות החיים, ועד כשלים הנובעים מהעברה נגדית, עייפות או פתולוגיה של המטפל עצמו.
בטיפול עשוי הכשל להיוולד ממקומות פשוטים לכאורה: איחור של המטפל, מענה שלא פגש את החוויה הרגשית, או גבול חוזי קר.
סוגים אלה אינם מעידים בהכרח על טיפול לקוי; לפעמים הם מהווים הזדמנות לתיקון ולהעמקת האמון.
מורדכי תיארה גם כשלים מורכבים יותר - כמו מצוקה אישית של המטפל, השפעת מדיניות ארגונית נוקשה, או חוסר הבנה של מבני האישיות והפתולוגיה של המטופל.
ההבחנה בין הסוגים השונים עוזרת למטפלים לזהות מתי מדובר בכשל רגעי ומתי נדרש בירור עומק או הדרכה.
כאשר הכשל מזוהה, העיבוד הגלוי שלו במפגש הטיפולי מאפשר ריפוי: במקום חזרה על החמצה ישנה, נוצרת חוויה מתוקנת של קשר – מדויק, אמפתי ובעל גבולות.
סיווג מקיף של כשלים אמפתיים בקשר הטיפולי על פי Mordecai (1991)
| סוג | שם הכשל | תיאור מקוצר |
|---|---|---|
| 1 | החיים | מאורעות פורס מז׳ור שמעוררים תחושות פגיעה וזעם אצל המטופל, אף שאינם באחריות המטפל |
| 2 | חוזה | גבולות סטנדרטיים של החוזה הטיפולי שנחווים ככשל: סיום פגישה בזמן, חיוב עבור ביטול מאוחר ועוד |
| 3 | מצוקה נסיבתית | גורמים שקשורים בלחץ או מצוקה בחייו האישיים של המטפל: פיזור הדעת, ניהול זמן, שיכחה |
| 4 | בעיה כרונית של המטפל | סוגיות העברה נגדית לא פתורות ואגו-סינטוניות: הבנות חוזרות שגויות, ניהול לקוי או ניצול המטופל |
| 5 | כשל מרוחק | גורמים חיצוניים ליחסי המטפל-מטופל: הדרכה רשלנית, מורל נמוך בצוות, מדיניות ארגונית |
| 6 | קושי של המטופל | חוסר הבנה של בעיית המטופל: התעוררות מחודשת של טראומה, קושי בזיהוי חוויה פרימיטיבית ועוד |
נקודות מפתח
זיהוי: חשוב להיות ערניים לסימנים כמו מצוקה פיסיולוגית, שינויים בקשר, פגיעה בשטף האסוציאטיבי ותחושת תקיעות.
טיפול: ניהול נכון של כשל אמפתי יכול להוות הזדמנות חשובה לחוויה טיפולית משמעותית ולא רק תוצאה שלילית.
Mordecai, E. M. (1991). A classification of empathic failures for psychotherapists and supervisors. Psychoanalytic Psychology, 8(3), 251-262.
Lerner, S., & Jimenez, X. (2015). Empathic Failures from the Patient Perspective: Validation in the Acute Setting. Journal of patient experience, 2(1), 29–31. https://doi.org/10.1177/237437431500200107
Mordecai, E. M. (1991). A classification of empathic failures for psychotherapists and supervisors. Psychoanalytic Psychology, 8(3), 251–262. https://doi.org/10.1037/h0079338
Suzgun, M., Gur, T., Bianchi, F., Ho, D. E., Icard, T., Jurafsky, D., & Zou, J. (2025). Language models cannot reliably distinguish belief from knowledge and fact. Nature Machine Intelligence, 7, 1780–1790. https://doi.org/10.1038/s42256-025-01113-8
שיחת הכוונה לקבלת המלצה על הפסיכולוג/ית שלך:
מטפלי CBT מומלצים
מה חדש?
-
שאלון אמסטרדם להערכה עצמית של מיזופוניה (A-MISO-S)
נכון להיום, מיזופוניה אינה מופיעה עדיין כהפרעה עם סיווג עצמאי במדריכי האבחון הרשמיים (ה-DSM-5 או ה-ICD-11). עם…
-
מה ההבדל בין התקף חרדה (פאניקה) לבין התקף פסיכוטי?
אדוארד מונק צייר בשנת 1893 את "הצעקה", אותה דמות מעורערת שאוחזת בראשה, פיה פעור בבעתה, והשמיים סביבה נצבעים בכתום…
-
קבלה רדיקלית של העבר | מיומנות טיפול DBT בטראומה
קבלה רדיקלית של העבר היא ההכרה המלאה והכנה בכל מה שקרה בחיינו, מבלי לנסות להכחיש, להדחיק או להילחם במציאות…
-
איך לתקף פלאשבק רגשי? מיינדפולנס לניהול טראומה רגשית
חלימה צלולה בזמן ערות - זיהוי הלופ הטראומטי בזמן אמת כשהעבר מתחפש להווה, גם אירוע קטן בהווה עלול…
-
12 שאלות ותשובות על טיפול קוגניטיבי התנהגותי בחרדה
מה הטיפול היעיל ביותר לחרדה? משפחת הטיפולים הקוגניטיביים התנהגותיים (CBT) נחשבת לטיפול הפסיכולוגי המוכח ביותר להפרעות חרדה. …
דברו איתנו עוד היום להתאמת פסיכולוג או פסיכותרפיסט בתל אביב ובכל הארץ! צור קשר
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה