נחלת יצחק 32א', תל אביב
רגישות יתר להבעות פנים בהפרעת חרדה חברתית
תארו לעצמכם שאתם במסיבה. חבר טוב ניגש אליכם, וברגע אחד הוא מרים גבה ותווי פניו משתנים קלות. הלב שלכם מתחיל לדפוק.
מחשבה טורדנית חולפת בראש: "אמרתי משהו לא במקום? "יכול להיות שאני לא בא לו טוב?״ ״הוא כועס עליי"
עבור אנשים עם חרדה חברתית, הרגע הזה מוכר וכואב. כל מבט או שינוי הבעה – אפילו העדין ביותר – מתפרש כסימן אזהרה. התחושה היא של להיות על המשמר כל הזמן, דרוכים וערניים לכל רמז חברתי, קטן כגדול. זהו העולם של היפר-ערנות חברתית: מצב שבו כל חיוך מרומז או נדנוד של אי-נוחות נקלט בעוצמה גבוהה, כאילו המוח מחפש סכנה חברתית בכל מקום.
החוויה הזו יכולה להיות כל כך מעייפת. במקום ליהנות מהמפגש החברתי, הראש עסוק בחשיבת יתר על כל פרט - מה הוא חשב? למה היא אמרה את זה בטון ההוא?
ולפעמים מרגישים כאילו אנחנו טובעים בים של פרשנויות, רק מנסים להחזיק את הראש מעל המים.
במאמר זה נצלול אל התופעה של היפר-ערנות חברתית, נבין מה גורם לה, איך היא משפיעה על חיי היומיום, ובעיקר - מה ניתן לעשות כדי להרגיע את הרדאר החברתי הרגיש ולמצוא קצת שקט וביטחון בין אנשים.
מהי היפר-ערנות חברתית?
היפר-ערנות חברתית היא מצב של רגישות חברתית מוגברת. אפשר לקרוא לזה "מכ״ם חברתי" שמכויל על רמת רגישות גבוהה במיוחד.
כאשר אדם סובל מחרדה חברתית, הוא חווה פחד עמוק מביקורת, מדחייה או מהשפלה במצבים חברתיים. מתוך הפחד הזה מתפתח מנגנון הגנה: הקשב מופנה אוטומטית לכל סימן אפשרי לאיום חברתי – הבעות פנים, טון דיבור, ואפילו ניואנסים קטנים בשפת גוף.
זו הטיה קשבית לרמזים חברתיים שליליים: המוח מחפש (ולעתים מוצא גם כשאין באמת) סימנים שמישהו כועס, מאוכזב או לועג לנו.
דמיינו מצלמת אבטחה רגישה מדי:
כל חתול שעובר בגינה מפעיל אזעקה. כך פועל המנגנון הזה אצל אנשים עם חרדה חברתית.
כל שינוי קטן בהבעת הפנים של האחר מרגיש כמו "אזעקת אמת".
"הוא נראה מבואס, בטח הוא שונא מה שאמרתי";
"היא לא הסתכלה עליי כשעניתי, אולי אני משעמם אותה".
מחשבות כאלה צצות מעצמן. יש כאן זיהוי מוגבר של איומים חברתיים, גם אם הם עדינים או לא חד-משמעיים.
מחקר שפורסם לאחרונה בחן איך אנשים עם חרדה חברתית מזהים הבעות כעס משתנות - כלומר, הבעות דינמיות שמתפתחות בהדרגה כמו בחיים האמיתיים, ולא קופאות בתמונה אחת.
המשתתפים צפו בקליפים קצרים של פנים שמשתנות מהבעה ניטרלית לעצבנות קלה או כעס מתון.
החוקרים מצאו שאנשים עם חרדה חברתית קלטו יותר טוב סימנים עדינים של כעס - אבל זה לא קרה מיד. דווקא בשלב מאוחר יותר של עיבוד המידע, המוח שלהם "ישב" על ההבעה, התעכב עליה, וניסה להבין מה באמת מרגישים שם. כלומר, הם לא זיהו מהר יותר שיש כעס, הם פשוט השקיעו בזה יותר תשומת לב וחשיבה, אולי כי מבחינתם כל רמז קטן עלול להיות סימן שמשהו אינו כשורה.
זה מחזק את ההבנה שחרדה חברתית לא רק מקפיצה תגובה, היא גם מפעילה עיבוד רגשי מוגבר גם מול סימנים חברתיים עמומים, כאילו כל מבט או שינוי קטן בפנים עלול להיות סימן לדחייה.
איך זה מרגיש לחיות בדריכות מתמדת?
לחיות עם היפר-ערנות חברתית זה קצת כמו להיות שומר ראש של עצמך 24/7 – רק שה"שומר" הזה דרוך מדי ולפעמים מפעיל אזעקה גם כשאין סיבה. אנשים עם חרדה חברתית מתארים תחושה מתמדת של כוננות רגשית: במפגש עם אחרים, משהו בפנים נשאר דרוך וחסר מנוחה, כאילו בכל רגע משהו עלול לקרות. אולי מישהו יבקר אותנו, אולי נגיד משהו טיפשי, אולי נעשה טעות שתגרום לכולם להסתכל.
במצב של דריכות כזו, קשה באמת להיות נוכחים ברגע. במקום להקשיב וליהנות מהשיחה, הראש עסוק בלסרוק את הסביבה. תשומת הלב קופצת מפנים של אדם אחד לאחר – מי נראה לא מרוצה? איפה מסתתר סימן לאסון מתקרב? אפילו הגוף מגיב: השרירים מתוחים, הנשימה מהירה ושטוחה, ויש תחושה של להיות "על קוצים". פעמים רבות אחרי אירוע חברתי כזה, כשסוף סוף חוזרים הביתה, מרגישים מותשים כאילו רצנו מרתון – למרות שבפועל רק היינו בדריכות כל הערב.
כמו סוריקטה שמקפידה להגיע דרוכה לעמדת השמירה, תודעתו הקפוצה של האדם החרד חברתית לומדת לא להירדם אף פעם, כי מבחינתו עדיף לטעות בזהירות יתר מאשר לפספס איום חברתי.

למה חרדה חברתית גורמת לרגישות כזו לרמזים חברתיים?
השורשים של היפר-ערנות חברתית נעוצים עמוק בתוך חרדה חברתית. מי שחווה חרדה זו מפחד מאוד מביקורת ודחייה. באופן טבעי, אם אני חושש שמישהו ידחה אותי או ילעג לי, אהיה על המשמר כדי לזהות סימנים מקדימים ולמנוע את הפגיעה. המוח שלנו, בחוכמתו האבולוציונית, פיתח מנגנוני זיהוי סכנה – פעם הם הגנו עלינו מטורפים פיזיים, והיום הם עלולים לפעול גם בסיטואציות חברתיות. הרי פעם, להיות דחוי מהשבט היה סכנת חיים, ולכן גם כיום המוח מתייחס לרמזים של דחייה כאל איום רציני.
מחקרים מראים שאנשים עם חרדה חברתית גבוהה מזהים סימני כעס זעירים מהר ומדויק יותר מאחרים. המוח שלהם נכנס ל"כוננות" ועובד שעות נוספות כדי לפענח האם ההבעה הקטנה שראו פירושה כעס או דחייה. במילים אחרות, אדם עם חרדה חברתית מסתובב בעולם עם "רדאר" חברתי שמכוון לגלות איום במהירות.
חשוב להבין: הרגישות הזו נובעת מכוונה טובה – להגן עלינו. זה לא ש"המוח מקולקל"; להפך, הוא מנסה בכל כוחו למנוע מאיתנו כאב ודחייה. הבעיה היא שהמנגנון הזה מכוון על רגישות יתר, ולכן לעיתים הוא מצביע על "שריפה" כשבסך הכל יש עשן קל. התוצאה היא תפיסה חברתית מוטה – אנחנו עלולים לפרש אפילו ניטרלי כשלילי, רמז קטן כחוסר קבלה, והתנהגות אקראית של אחרים כאילו היא תגובה אלינו.
ההשפעה של דריכות כזו על החיים
כשחיים בדריכות חברתית מתמדת, זה משפיע כמעט על כל היבט של החיים. ראשית, זה מתיש. להיות בחרדה כבר גוזל אנרגיה, ועל אחת כמה וכמה כשמנתחים כל מחווה קטנה סביב. דבר זה עלול לגרום לעייפות נפשית ואפילו פיזית. רבים מתארים שכשהם חוזרים מאינטראקציה חברתית (אפילו קצרה), הם מרוקנים מכוחות וצריכים זמן להתאושש.
שנית, היפר-ערנות חברתית יכולה ליצור מעגל שקשה לשבור.
למשל, במהלך שיחה אתם קולטים רמז דק וחושבים שמישהו לא מרוצה מכם. הלב מתחיל לדפוק, אתם נלחצים, ואולי אפילו לגמגם או להסמיק. הצד השני קולט, וייתכן שיגיב במבט מודאג או מבולבל. המבט הזה מבחינתכם הוא "הוכחה" שמשהו לא בסדר. כך החרדה מזינה את עצמה:
אתם רואים איום בכל מקום, מגיבים בלחץ, וזה בתורו יוצר עוד סימנים לפרש כמאיימים. יש פה מעגל קסמים שקשה לצאת ממנו בלי מודעות וכלים מתאימים.
הנטייה הזו מובילה לעיתים קרובות להימנעות שמאפייינת חרדה חברתית.
כדי לא להתמודד עם המתח, אנשים עם חרדה חברתית פשוט נמנעים ממצבים חברתיים ככל האפשר.
הם אומרים לעצמם: "עדיף לוותר על האירוע, גם ככה אהיה שם על קוצים".
ההימנעות אמנם מביאה הקלה זמנית (אין סיטואציה – אין איום), אבל בטווח הארוך היא מחזקת את החרדה.
אם לעולם לא נותנים לעצמנו הזדמנות לגלות שלא כל מפגש נגמר באסון, הפחד רק ילך ויגדל. כך החיים מצטמצמים – פחות מפגשים, פחות חברים, פחות הזדמנויות – והבדידות גדלה.
איך להרגיע את הדריכות?
החדשות הטובות הן שיש מה לעשות. היפר-ערנות חברתית היא דפוס שאפשר לשנות, במיוחד בעזרת תרגול ותמיכה. הנה כמה דרכים שיכולות לעזור להתמודד ולהפחית את הדריכות:
-
מודעות וקבלה: השלב הראשון הוא לזהות את הדפוס. להבין ש"המוח שלי נוטה לפרש דברים כמאיימים" זה כבר התקדמות משמעותית. במקום לכעוס על עצמכם כשאתם שוב מנתחים כל מבט, אמרו לעצמכם: "אוקיי, זו החרדה מדברת עכשיו" – הזכירו לעצמכם שלא כל מחשבה מפחידה היא עובדה. קבלה עצמית, בלי שיפוטיות, יכולה להתחיל להרגיע את הסערה.
-
תשאול מחשבות אוטומטיות: כשמגיעה מחשבה כמו "הוא בטח כועס עליי", עצרו ושאלו: מה הראיות לכך? אולי אותו אדם פשוט עייף או טרוד במשהו אחר? זוהי טכניקה מהטיפול הקוגניטיבי-התנהגותי (CBT) שעוזרת לאתגר את ההטיה הקשבית השלילית.
-
מיקוד הקשב החוצה: נסו להפנות את הקשב למה שקורה באמת בשיחה, ולא רק למה שאתם חוששים שהאחר חושב עליכם. אפשר לתרגל זאת – להקשיב לתוכן הדברים של בן השיח, או לשים לב לפרטים ניטרליים בסביבה. כך הזרקור זז קצת מהפחד ומהפרשנות, וקל יותר להיות נוכחים באמת ברגע.
-
תרגולי הרפיה ומיינדפולנס: טכניקות כמו נשימות עמוקות, מדיטציה או הרפיית שרירים יכולות לסייע בהרגעת התגובות הפיזיות של החרדה. כשנרגע הגוף, גם המחשבות נרגעות. תרגול קבוע של הרפיה מפחית את רמת הדריכות הכללית, כך שהאזעקה הפנימית תפעל רק כשבאמת צריך.
-
חשיפה הדרגתית: אחת הדרכים היעילות להתמודד עם חרדה חברתית היא תרגול חשיפה בהדרגה. במקום להימנע לחלוטין, מנסים להתקרב צעד אחר צעד למה שמפחיד – אבל באופן מבוקר. לדוגמה, להתחיל משיחה קצרה עם מכר, בהמשך להצטרף למפגש קטן, ואחר כך אולי לאירוע גדול יותר. כל שלב כזה, במיוחד אם מגלים שה"שד" לא נורא כל כך, מלמד את המוח שלא כל אינטראקציה היא סכנה. עם הזמן, הסף להפעלת האזעקה עולה.
טיפול CBT: לצאת ממעגל הדריכות
לפעמים, כדי להשתחרר באמת מהמעגל, לא כדאי להיות לבד. טיפול פסיכולוגי יכול לשמש עבורכם עוגן רגשי בתהליך השינוי.
מטפל מנוסה מכיר היטב את הדפוסים של חרדה חברתית ויכול ללמד אתכם כלים יעילים. בטיפולים קוגניטיביים התנהגותיים (CBT), למשל, עובדים גם על זיהוי המחשבות המפחידות וגם על תרגול הדרגתי של סיטואציות חברתיות, כדי לשבור את מעגל הפחד וההימנעות בחרדה חברתית.
יש גם גישות נוספות – כמו טיפול דינמי, תרגולי מיינדפולנס, ואף טיפול תרופתי במידת הצורך – שיכולות להקל ולפתוח דלת לחיים חברתיים נינוחים יותר.
זכרו שאתם לא אשמים בכך שאתם מרגישים ככה, ושלא חייבים להמשיך לסבול.
חרדה חברתית נפוצה יותר ממה שנדמה, ויש לה טיפולים יעילים. פנייה לעזרה מקצועית אינה סימן לחולשה, אלא צעד אמיץ למען עצמכם.
במכון טמיר, כמו גם במרכזים אחרים, מתמחים בטיפול בחרדה חברתית ובליווי אנשים עם רגישות חברתית מוגברת.
בעזרת תמיכה נכונה, אפשר בהדרגה "לכייל" את הרדאר החברתי – שימשיך לשמור עליכם כשצריך, אבל לא ישתלט לכם על החיים.
בסופו של יום, בני אדם הם יצורים חברתיים. גם אם כרגע כל מפגש עם אנשים מרגיש לכם כמו מבחן מלחיץ, דעו שאפשר אחרת. עם הזמן, ובעזרת הכלים הנכונים, תוכלו בהדרגה ללמוד לסמוך שוב על הסביבה – ובעיקר על עצמכם. דמיינו אתכם יושבים עם חברים, ומשהו בכם סוף סוף רגוע. כבר אין צורך לנתח כל שתיקה או חיוך. הרדאר החברתי שלכם עדיין שם, אבל הוא ברקע ופועל בעדינות במקום להתריע בכל רגע.
התחושה הזו – של שקט וביטחון ליד אנשים – היא אפשרית.
רבים כבר עשו את הדרך הזו:
ממצב שבו כל רמז קטן מפעיל אזעקה, אל מקום רגוע יותר שבו אפשר להיות נוכחים ברגע, לצחוק, לטעות, ולהרגיש חלק מהחברה בלי פחד תמידי. זהו מסע שדורש זמן וסבלנות, אבל אתם לא לבד בו.
בכל שלב, מותר לכם לבקש עזרה ולקבל תמיכה. התחושות המפחידות יכולות לדעוך, ובמקומן להיכנס שקט, ביטחון עצמי ועדינות כלפי עצמכם. עם ההתמדה והתמיכה הנכונה, אפשר להתגבר על החרדה החברתית – ולהרגיש שסוף סוף המושכות של החיים החברתיים בידיים שלכם, לא בידיים של הפחד.
בואו נדבר על הדברים
החשובים באמת
להתאמה אישית -
עם ראש המכון
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
מקורות:
Li, D., Yu, F., Ye, R., Chen, X., Xie, X., Zhu, C., & Wang, K. (2017). How does gaze direction affect facial processing in social anxiety? -An ERP study. Psychiatry research, 251, 155–161. https://doi.org/10.1016/j.psychres.2017.02.018
נוירלגיה של העצב המשולש | טיפול CBT לכאב כרוני
מהי נוירלגיה טריגמינלית?
נוירלגיה טריגמינלית, או נוירלגיה של העצב המשולש, היא הפרעה נוירולוגית שפוגעת באחד העצבים המרכזיים בפנים – העצב הטריגמינלי.
הכאב מופיע כהתקפים חדים, חותכים, כמעט כמו שוק חשמלי פתאומי, ונמשך לרוב כמה שניות. לפעמים זה קורה חמש פעמים ביום, לפעמים הרבה יותר. לפעמים יש הפסקה של חודשיים, ואז חוזרת שוב הסערה.
מה מפעיל את זה? הרבה פעמים, פעולות שגרתיות לגמרי: לעיסה, ניקוי עור הפנים, מגע עדין בלחי.
התוצאה היא פחד יומיומי נלמד. מי שחי עם נוירלגיה טריגמינלית חווה כאב קבוע, ועל ידו תחושה שהוא כל הזמן דרוך, חרד ונמנע.
"אני מפחדת אפילו לשטוף פנים בבוקר."
כך פתחה מטופלת חדשה את השיחה איתי. לא מדובר בפחד רגיל, זו חרדה עמוקה מכאב כל כך חד, כל כך חזק, שהוא משתק.
נוירלגיה טריגמינלית הוא סינדרום שגורם לאחד מסוגי הכאב הכי עוצמתיים שיש - מכתיבה לה מה לאכול, מתי לצחצח שיניים, ואפילו אם להתקרב לבן הזוג. והיא לא לבד.
במאמר הזה נכיר את המצוקה היומיומית של החיים עם נוירלגיה טריגמינלית.
נראה איך טיפול CBT מציע מסגרת קלינית שמפחיתה פחד, מגדילה תחושת שליטה, ועוזרת לחזור לחיים, גם אם הכאב לא נעלם.
איך הכאב משתלט על החיים?
אנשים שמתמודדים עם נוירלגיה של העצב המשולש מספרים על פחד מתמיד מההתקף הבא. גם כשאין כאב כרגע – הגוף והנפש דרוכים, כאילו זה מעבר לפינה. זה יכול לגרום לאנשים להימנע ממפגשים, מיציאה מהבית, אפילו ממגע אנושי.
יש מטופלים שפשוט מפסיקים לאכול מאכלים מסוימים, מפתחים הימנעות ממקלחת חמה, שוקלים ביטול של חופשות. התחושה היא שאין שליטה – הכאב קובע את סדר היום.
וחמור מזה – מדובר בכאב שקשה מאוד להסביר לאחרים. כשאין "עדות חיצונית", אנשים סביב לא תמיד מבינים. התחושה היא של בדידות בתוך גוף מתקומם.
איך טיפול CBT נכנס לתמונה?
גישת CBT - טיפול קוגניטיבי התנהגותי – לא מבטיח לרפא את הכאב, אפילו לא להעלים את התקפים.
אבל הוא כן משנה את הדרך שבה האדם חי עם הכאב.
היתרון המרכזי של CBT לכאב כרוני הוא בפיתוח כלים להתמודדות עם מחשבות קטסטרופליות, עם חרדה מקדימה, ועם דפוסים של הימנעות.
למשל:
-
האם כל תנועה בפנים באמת תוביל לכאב?
-
האם כל התקף אומר שהכאב יחמיר לתמיד?
-
ואיך אפשר להתחיל לפעול שוב – אפילו לאט, אפילו בזהירות – למרות הפחד?
CBT מלמד את המטופלים לזהות את הלולאה הזו של "כאב → פחד → הימנעות → בדידות", ולשבור אותה.
מחקר אנגלי חדש: CBT קבוצתי יעיל לנוירלגיה טריגמינלית
מחקר שהתפרסם בשנת 2021 ב־Journal of Oral & Facial Pain and Headache בדק תוכנית CBT קבוצתית לאנשים עם נוירלגיה של העצב המשולש.
15 משתתפים לקחו חלק בסדרה של 6 מפגשים קבוצתיים, שכללו בין השאר:
-
רכישת ידע על מנגנוני הכאב
-
כלים לוויסות רגשי
-
תרגולי מיינדפולנס
-
הצבת מטרות אישיות לפי ערכים
-
חיזוק תקשורת עם רופאים ובני משפחה
התוצאות מלמדות על -
-
עלייה במסוגלות: המטופלים דיווחו שהם מרגישים יותר שליטה בהתנהלות היומיומית.
-
ירידה בתפיסות קטסטרופליות: פחות מחשבות של "זה רק יחמיר", "אני גמור/ה".
-
התחזקות ברמת הפעילות: יותר עשייה למרות הפחד.
השיפור נשמר גם כעבור תשעה חודשים, ובנוסף, כל משתתפי הקבוצה סיימו את התהליך, בלי נשירה.
מה בדיוק קורה בטיפול CBT?
CBT לכאב כרוני בכלל, ולנוירלגיה של העצב המשולש בפרט, שם דגש על חיבור בין מחשבה, רגש והתנהגות. למשל:
1. פסיכו־חינוך: להבין איך כאב כרוני משפיע גם על המוח, ולא רק על העצבים. ההבנה הזו מפחיתה אשמה ובלבול.
2. זיהוי דפוסי מחשבה: למשל, "אם אצא החוצה, בטוח יתחיל התקף" → התנהגות: הימנעות. → רגש: בדידות.
3. תרגול מיינדפולנס: לפתח מרחב פנימי שמכיל את הפחד, בלי להיבהל ממנו.
4. חשיפה הדרגתית: חזרה מבוקרת לפעולות שנמנעים מהן, כמו לעיסה, הליכה ברחוב, אפילו שיחה.
5. חיזוק ערכים: במקום להגדיר את עצמי דרך הכאב, להתחבר למה שבאמת חשוב לי – הורות, יצירה, קשרים.
למי זה מתאים?
CBT מתאים לאנשים עם נוירלגיה של העצב המשולש ש:
-
מרגישים שהכאב משתלט על סדר היום.
-
חיים בפחד תמידי מההתקף הבא.
-
מתמודדים עם ייאוש, כעס, או בדידות סביב הכאב.
-
מחפשים דרך לחזור לחיים, גם אם הכאב עדיין שם.
הטיפול לא לא מחליף טיפול רפואי, אבל משלים אותו יפה
יש מטופלים שמשלבים CBT עם טיפול תרופתי, פיזיותרפיה או נוירוכירורגיה.
למה לפנות לטיפול רגשי?
כאב כרוני הוא לא רק עניין פיזי. הוא מציף רגשות, משנה הרגלים ומערער זהות.
CBT מאפשר לא לחכות ל"החלמה" כדי לחזור לחיים – אלא להתחיל לחיות תוך כדי התמודדות.
"הכאב עוד פה, אבל הוא כבר לא מנהל לי את כל המחשבות".
שאלות נפוצות על טיפול CBT לטריגמינל נוירלגיה (כאבים עזים בפנים)
מה עושים כשיש כאבים חדים בצד אחד של הפנים – כמו שוק חשמלי בלחי?
כאבים חדים, קצרים ובלתי צפויים בצד אחד של הפנים הם תסמין קלאסי של נוירלגיה טריגמינלית.
אם התחושות חוזרות, מופעלות ממגע עדין, מצחצוח שיניים או משטיפת פנים, חשוב לפנות לאבחון נוירולוגי.
מעבר לטיפול התרופתי, טיפול CBT יכול לעזור בהתמודדות עם הפחד מהכאב, החרדה המצטברת והפגיעה באיכות החיים.
האם טיפול CBT באמת עוזר נגד נוירלגיה טריגמינלית?
כן. CBT לא מעלים את הכאב הפיזי, אבל הוא עוזר לנהל אותו טוב יותר:
- מפחית חרדה לפני התקפים
- עוזר לחזור בהדרגה לפעילות יומיומית
- מחזק תחושת שליטה ובחירה
- מקטין מחשבות קטסטרופליות ("זה לא ייגמר", "אף אחד לא מבין אותי")
מחקר שנערך בלונדון הראה שיפור בתפקוד ובאיכות חיים בקרב מטופלים שעברו טיפול CBT קבוצתי ל-TN.
איך נראה טיפול פסיכולוגי לכאבים עזים בפנים?
הטיפול מתרחש לרוב במפגשים שבועיים של שעה, עם פסיכולוג קליני או מטפל CBT.
התהליך כולל:
- הבנה של הקשר בין כאב, מחשבות ורגשות
- זיהוי והחלפת דפוסי חשיבה שליליים
- כלים לנשימה, מיינדפולנס, ויסות רגשי
- הצבת מטרות אישיות – מתוך חיבור לערכים, לא רק הימנעות מכאב
במקרים מסוימים מתקיימות קבוצות טיפוליות, או טיפול בזום.
האם CBT לנוירלגיה טריגמינלית מתאים גם כשאין התקף כרגע?
בהחלט. רבים פונים לטיפול דווקא בתקופות רגיעה – כשאין כאב, אבל הפחד שיחזור מנהל אותם.
CBT עוזר לחזק חוסן פנימי, להתמודד עם חרדת ציפייה, ולהפחית את ההשפעה של הפחד על החיים.
זו הזדמנות לעבוד על מנגנוני הימנעות, בדידות, ירידה במצב הרוח, ולהחזיר שליטה.
האם CBT יכול להחליף תרופות לכאבים בפנים?
לא.
טיפול CBT לא מחליף את הרפואה, אלא משתלב איתה.
רוב המטופלים משלבים טיפול רגשי עם תרופות (כמו קארבאמאזפין או טגרטול), ולעיתים עם טיפול פיזיותרפי או כירורגי.
CBT מספק מענה רגשי, קוגניטיבי והתנהגותי – לא כתחליף, אלא ככלי משלים חשוב.
כמה זמן לוקח טיפול CBT ל-TN?
התהליך משתנה מאדם לאדם.
בטיפול ממוקד, ניתן לראות שיפור לאחר 8–12 פגישות. יש מטופלים שממשיכים תהליך עמוק יותר לאורך זמן.
בטיפול קבוצתי, לעיתים מדובר בסדרה של 6–8 מפגשים בני שעתיים.
חשוב להבין: המטרה היא לא רק "להרגיש טוב" אלא לחיות טוב גם כשיש קושי.
מה עושים אם הכאב מתגבר דווקא במהלך הטיפול?
זה קורה לפעמים – דווקא כשמפסיקים להימנע, עולים רגשות חזקים.
ב-CBT לומדים לפתח כלים להתמודדות גם במצבי קצה:
-
תרגול הרגעה פיזית ונפשית
-
מענה לקולות פנימיים שמגבירים את החרדה
-
תוכנית פעולה להתקפים (עזרה עצמית, סביבה תומכת, תקשורת עם רופא)
הטיפול מתנהל בקצב אישי, מותאם בדיוק לקצב שלך.
האם יש פסיכולוג CBT מומלץ לנוירלגיה טריגמינלית בתל אביב?
כן. סביר שבמכון טמיר בתל אביב ובמקומות נוספים תמצאו מענה מתאים, תוכל/י לקבל ליווי קליני ממטפלים שמתמחים בכאב כרוני ו-TN.
אנחנו מתאימים לכל פונה פסיכולוג או מטפלת לפי הצרכים המדויקים שלך, בעיקר בטיפול פרטני.
אפשר גם להתייעץ איתנו ללא התחייבות בשיחת הייעוץ הראשונית.
האם אפשר לקבל טיפול CBT בזום?
ודאי.
מטופלים שמתמודדים עם כאב כרוני בוחרים בטיפול אונליין כדי להימנע מטרחה מיותרת.
הטיפול בזום שומר על איכות, זמינות ונוחות – עם אפשרות לשלב תרגולים בין מפגשים.
האם יש הבדל בין טיפול CBT רגיל לבין CBT לכאב כרוני כמו TN?
כן.
CBT לכאב כרוני מתמקד לא בהפחתת הסימפטום, אלא בשיפור איכות החיים לצד הכאב.
העבודה כוללת יותר התייחסות להימנעות, לתפקוד, להתמודדות עם חוסר וודאות ולחיזוק גמישות נפשית.
זו גישה שמבוססת על קבלה, מיינדפולנס וערכים, לא רק על שינוי מחשבות.
אם זה מדבר אליך – אנחנו כאן
במכון טמיר בתל אביב אנחנו מציעים טיפול פסיכולוגי מותאם לאנשים עם כאב כרוני, כולל נוירלגיה טריגמינלית.
הפסיכולוגים והמטפלים שלנו מתמחים ב-CBT, מיינדפולנס וייעוץ רגשי שעוזרים לחזור לתפקד, להרגיש ולחיות.
אם את/ה מתלבט/ת – אפשר להתחיל משיחה אחת.
לפעמים, אפילו רק להרגיש שמבינים אותך, זו כבר הקלה.
בואו נדבר על הדברים
החשובים באמת
להתאמה אישית -
עם ראש המכון
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
מקורות:
Daniel, H. C., Poole, J. J. I., Klein, H., Huang, C., & Zakrzewska, J. M. (2021). Cognitive behavioral therapy for patients with trigeminal neuralgia: A feasibility study. Journal of Oral & Facial Pain and Headache, 35(1), 30–34. https://doi.org/10.11607/ofph.2664
סטיגמה אצל מטפלים בהתמכרויות כלפי המטופלים
"אתה יודע מה הכי כואב לי?" שאלה רחל, אישה בת 45 שמתאמצת כבר חודשיים לטפל בהתמכרות שלה לקלונקס. "לא החרדה, לא הדיכאון - זה המבט הזה של הפסיכיאטר כשסיפרתי לו שאני לוקחת כדורי הרגעה יותר מהמינון שנקבע. כאילו אני פושעת, לא מישהי שמגיעה לה עזרה".
הסיפור של רחל הוא רק דוגמה אחת מני רבות שאנחנו שומעים במכון טמיר.
שני מחקרים חדשים שיצאו השנה הוא שהסטיגמה כלפי התמכרות אינה רק עניין של "חברה מערבית לא מספיק רגישה", אלא בעיה שקיימת אצל אנשי המקצוע עצמם, גם רופאים וגם פסיכותרפיסטים, שאמורים להבין היטב את המורכבות הפסיכולוגית של מחלת ההתמכרות.
המחקר הראשון מלמד כי כ-30% מרופאי המשפחה והרופאים במיון מעדיפים לא לעבוד עם מטופלים הסובלים מהתמכרות למשככי כאבים או לקוקאין, זה לעומת רק 2% עם סוכרת ו־9% עם דיכאון.
מעניין שאצל רופאי מלר"ד נמצאה רמת הסטיגמה הגבוהה ביותר, אבל באירוניה מרה - הם גם אלה שהכי פעילים בטיפול בהתמכרויות:
28% מהם דיווחו שהם מטפלים באופן פעיל בהתמכרויות, לעומת רק 12% בלבד מרופאי המשפחה (Parish et al., 2025).
המחקר השני, שנערך בוונקובר, בקרב 71 מטפלי בריאות הנפש - כמו פסיכיאטרים, פסיכלוגים רפואיים וקליניים ואנשי מקצוע נוספים - גילה משהו מדאיג במיוחד. המטפלים שהרגישו "ניטרליים" כלפי טיפול בהתמכרות הציגו את הסטיגמה החזקה ביותר. הם היו פחות סובלניים, החזיקו יותר סטריאוטיפים שליליים, ובעיקר - היו פחות אופטימיים לגבי הצלחת הטיפול (Russolillo et al, 2025).
אנחנו מניחים שהבעיה קיימת אצל אנשי מקצוע שאומרים בגלוי שקשה להם עם טיפול במכורים. אבל מה שהתברר במחקר היה שדווקא אנשי מקצוע שלא הביעו אי נוחות גלויה החזיקו בדעות הקדומות הכי בעייתיות.
הסבר אפשרי הוא שהמטפלים פוגשים את המטופלים בעיקר במצבי משבר, כשהם תחת השפעת הסם ו/אולא משתפים פעולה.
הנתונים, לפחות מתוך מחקרים אלו, מלמדים כי אנשי מקצוע שעובדים יום יום עם מכורים, קורסים לפעמים לנטייה לראות בהתמכרות משהו אחר, פחות לגיטימי בהשוואה להפרעות אחרות ב-DSM.
למה דווקא מטפלים בהתמכרויות מפתחים סטיגמה?
"אני עובדת כאחות פסיכיאטרית כבר 15 שנה" מספרת שרה (שם בדוי) מבית חולים במרכז. "אני רואה מטופלים עם סכיזופרניה, דיכאון חמור אפילו הפרעות התחזות - ואני לא שופטת, אני מבינה טוב מאוד שזה לא באשמתם. אבל כשמגיע מטופל עם התמכרות, יש לי קול פנימי שאומר לי שזאת הבחירה שלו".
הבעיה העיקרית כנראה היא שגם פסיכולוגים, פסיכותרפיסטים ועו״סים קליניים לא זוכים תמיד להכשרה מספקת לגבי טבען של הפרעות התמכרות לחומרים, או התמכרויות התנהגויות (כמו התמכרות לפורנו, מסחר במניות ועוד). אם אתה מטפל שלא פגש את העבודה הקלינית עם מכורים, אפשר לראות איך אתה יכול ליפול למלכודת בה התמכרות נתפסת כביטוי של חולשת אופי ולא הפרעה שמבטאת פסיכופתולוגיה של ממש.
במצב כזה המטפל מסתכל למשל על התמכרות לגראס ואומר לעצמו ״טוב אני מכיר אנשים בחיים שלי שמעשנים יותר מדי וויד, ואני יודע שזו נטייה דחפית ניתנת לשליטה, שאין לה מקום על הרצף המורכב של מצבים פסיכיאטריים.
מכירים?
-
״הכל בראש, תמצא בתוכך את הגל המתאים להפסקת השימוש ותגלוש עליו״
-
״אין לא יכול, יש לא רוצה…״
-
״קצת כוח רצון ותשתחרר מהתלות הזאת״.
אנחנו מטפלים באנשים עם מגוון בעיות פסיכולוגיות, נניח דיכאון קליני, מתוך הנחת עבודה שזהו מצב ביולוגי-נוירולוגי. אבל כשאנחנו מגיעים להתנהגות מתמכרת - שגם היא מצב ביולוגי-נוירולוגי - השיפוטיות והמוסריות נוטות להרים את ראשן.
הסטיגמה בקרב מומחי נפש יוצרת נזק כפול. ראשית, היא פוגעת ישירות בטיפול - מטפלים פחות מאבחנים את ההתמכרות כבעיה העיקרית, פחות מפנים לסוג הטיפול בהתמכרות הנדרש ופחות מאמינים ביכולת של המטופל להיגמל.
מהצד השני ההתמכרות יוצרת הטיות קוגניטיביות, כמו טעות הייחוס הבסיסית: במקום לבחון את מצבו הכללי של המטופל, המטפל מייחס את כל הקשיים הנפשיים להתמכרות לבדה, ומשתמש בכך כפתרון טיפולי בלעדי. זו הדרך שבה נוצרת סטיגמה מקצועית שמוציאה מהפרופורציה את מורכבות החיים של המטופל.
"כשהפסיכיאטר שלי הבין שיש לי בעיה עם קוק, כל הטיפול השתנה", מספר דוד, מטופל שעבר תהליך גמילה. "פתאום הכול נהיה 'בגלל הסמים'. הדיכאון שלי, החרדה, הבעיות במשפחה - הכל נכנס תחת 'תפסיק להשתמש ויעבור לך'."
בעיה רצינית אחרת היא שהסטיגמה גורמת למטופלים להסתיר את בעיות השימוש מהמטפלים שלהם. נתוני מחקר מראה שכ־52% מהמטופלים בשירותי בריאות הנפש יעדיפו לא לגלות את השימוש בסמים בפני המטפל. רובם עושים זאת מתוך חשש לשיפוטיות, מבוכה או השלכות מקצועיות, כמו שינוי תוכנית הטיפול והפניה לשירותי גמילה בסל הבריאות שעולים פחות (Pearce et al, 2020).
איך להתמודד נכון מטופלים
אם אתה מטופל שחווה יחס שלילי מצד מטפל בגלל בעיית התמכרות, חשוב לדעת שזה לא אומר שמדובר רק בבעיה מוטיבציונית שלך או שאתה חלילה לא ראוי לטיפול איכותי.
המחקר הקנדי הציע כמה כיוונים לשינוי -
-
הכשרה משולבת: במקום להפריד טיפול פסיכולוגי בהתמכרויות מהמכלול האישיותי, מומלץ לשלב את שני התחומים בהכשרה הבסיסית.
-
חשיפה מבוקרת: במקום חשיפה רק למטופלים במשבר, לארגן מפגשים עם מכורים נקיים, כמו חונכים שמסייעים למטופלים בקבוצות צעדים (כמו NA). לשמוע את הסיפורים המדהימים שלהם, על המסע הפסיכולוגי והרוחני שעברו בתכנית, יכולה להמיס כל סטריאוטיפ על מכורים.
-
עבודה על דעות קדומות אישיות: לעזור למטפלים לזהות ולעבד בגילוי לב את הסטיגמה בה הם מחזיקים כלפי התמכרויות. ההתמכרות משקפת בעיה שניתן להבינה ממקורות מגוונים, בהתאם לגישה הביו-פסיכו-סוציאלית.
במכון טמיר אנחנו רואים את ההבדל כשמטפלים עוברים הכשרה מתמחה בטיפול בהתמכרות. לא רק בידע הטכני - גם בהבנה שהתמכרות היא הפרעה מורכבת שדורשת טיפול רגיש ומותאם.
כמה עצות מהניסיון שלנו:
-
חפש מטפל/ת מומחה להתמכרויות: ברור שמטפל שהתמחה בטיפול בהתמכרות יהיה פחות סטיגמטי ויותר יעיל.
-
תהיה גלוי כבר בהתחלה: אל תנסה להסתיר את בעיית ההתמכרות. מטפל שמגיב בשיפוטיות פשוט לא מתאים לך. בסופו של דבר זה לגמרי שלו.
-
בקש הסברים: אם המטפל מציע שיטת פסיכותרפיה או טיפול תרופתי (או שניהם), תגדיל ראש ובקש הסבר מפורט. למשל, איך ההתערבות הטיפולית הספציפית תעזור דווקא לך, אישית. ידע זה חשוב.
-
זכור שזכותך להחליף מטפל: אם אתה מרגיש שיפוט או חוסר הבנה, זכותך לחפש מטפל אחר. אלה החיים שלך, מגיע לך הכי טוב ומדויק. הרבה פעמים ריצוי אחרים הוא חלק מהבעיות האישיותיות של מכורים.
מה שמשמח במחקרים האלה זה העלאת הנושא לשיח מקצועי. כשמטפלים בהתמכרויות מכירים בקיום הבעיה, כולל אם היא גורמת להם לתחושה לא נוחה, אפשר להתחיל להתייחס אליה ולנסות לראות מה עושים.
אנחנו רואים שינוי חיובי בגישת מטפלים צעירים יותר. הם מגיעים עם הבנה רחבה יותר של התמכרות כהפרעה מורכבת, ולא כבחירה מוסרית.
חלי ביקשה לשוחח איתי דקה. היא הגיעה אלינו למכון אחרי שני ניסיונות לטיפול בהתמכרות להימורים. שניהם העלו חרס, במאמציה עם הפסיכיאטר הקודם, שעבד במקביל לשני המטפלים. היא אמרה: "פה אני מרגישה שאני אשה עם בעיה רפואית, כמו כל בעיה אחרת, מרגישה פעם ראשונה שאני לא צריכה להתבייש בחולשה שלי להמר".
ריגשה. האמת היא שהבעיה של חלי פחות אינטואיטיבית, אבל זו סטיגמה לכל דבר:
עד לאחרונה, חלי פגשה מטפלים בהתמכרות שהתקשו לראות בה מהמרת כפייתית. אפשר להבין, היא באמת לא נתפסת כמו האוכלוסיה הטיפוסית של הסובלים מהימורים - חלי בעלת תואר שלישי, עובדת בביו-טק, נשואה, אמא. ״מה לה ולשימוש קומפולסיבי באתרי אינטרנט להימורים?״. אבל זה בדיוק העניין: מה שחלי הייתה זקוקה לו (ועורר בה הקלה עצומה) זה מרחב טיפולי שרואה אותה כפי שהיא, עם האמת הבעייתית. היא התחילה לזוז לעבר החופש עם מטפלת שהציעה לה סביבה מתקפת, שהעבירה לה את המסר שאותו חלל בנשמה, אליו חודרת ההתמכרות, לא תלוי בשום דבר שנראה מבחוץ.
זה מה שכל מטופל צריך להרגיש - לא משנה ממי הוא מקבל עזרה, ולא משנה מה הבעיה שלו.
בואו נדבר על הדברים
החשובים באמת
להתאמה אישית -
עם ראש המכון
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
איתן טמיר, MA, ראש המכון
מקורות:
Van Boekel, L. C., Brouwers, E. P. M., van Weeghel, J., & Garretsen, H. F. L. (2013). Stigma among health professionals towards patients with substance use disorders and its consequences for healthcare delivery: Systematic review. Drug and Alcohol Dependence, 131(1–2), 23–35. https://doi.org/10.1016/j.drugalcdep.2013.02.018
Parish, C., et al. (2025). Healthcare provider stigma toward patients with substance use disorders: A nationally representative survey of physicians and dentists. Addiction, advance online publication. https://doi.org/10.1111/add.70122
Pearce, L. A., Homayra, F., Dale, L. M., Moallef, S., Barker, B., Norton, A., Hayashi, K., & Nosyk, B. (2020). Non-disclosure of drug use in outpatient health care settings: Findings from a prospective cohort study in Vancouver, Canada. The International journal on drug policy, 84, 102873. https://doi.org/10.1016/j.drugpo.2020.102873
Russolillo, A., Davies, M., Carter, M., Goodyear, T., & Jenkins, E. (2025). Comfort in providing care and associations with attitudes towards substance use: A survey of mental health clinicians at an urban hospital in Vancouver, Canada. Journal of Psychiatric and Mental Health Nursing, 32(3), 1‑9. https://doi.org/10.1111/jpm.13152
חרדה והריון במלחמה: כוח ואופטימיות בעת משבר
מחקר ישראלי שנערך על נשים בהריון במהלך מלחמת חרבות ברזל חושף דפוסים קוגניטיביים ספציפיים שמובילים לצמיחה אישית במצבי לחץ קיצוני.
מחקר ישראלי שנערך על נשים בהריון במהלך מלחמת חרבות ברזל חושף דפוסים קוגניטיביים ספציפיים שמובילים לצמיחה אישית במצבי לחץ קיצוני.
הממצאים, שפורסמו ב-International Journal of Psychology, מספקים מסגרת אמפירית להבנת מנגנוני התמודדות פסיכולוגית בתנאי אי-וודאות.
המחקר מזהה שלושה גורמים מרכזיים לצמיחה:
- גמישות קוגניטיבית בגיל צעיר (צמיחה פי 1.8).
- פיתוח חוסן פנימי בתנאי קושי כלכלי (צמיחה פי 2.1).
- יכולת להחזיק אופטימיות מורכבת (צמיחה פי 2.5).
תובנות אלו יכולות לסייע בפיתוח מודלים טובים יותר להבנת התנהגות אנושית ועיבוד טראומה.
"אני בחודש הרביעי להריון, והעולם פשוט התהפך," כך סיפרה שרה במהלך הפגישה הטיפולית הראשונה עם הפסיכולוגית.
"כל בוקר אני קמה אחרי לילה של אזעקות על טילים אירניים, ולפעמים אין לי מושג איך להגן על התינוק שגדל בתוכי בתוך כל זה."
שרה לגמרי לא לבד -
מחקר חדש שנערך על נשים הרות במהלך המלחמה בישראל חושף כי למרות החרדה בהריון והפחד המצבי בלחימה, רבות מהן חוות צמיחה אישית משמעותית דווקא בתקופה הקשה הזו.
הקשר המורכב בין טראומה לצמיחה
כשאנחנו חושבים על הריון בזמן משבר, המחשבה הראשונה שעולה היא לרוב על חרדה ופחד. אבל המציאות מורכבת יותר.
המחקר מראה שנשים שחוות תסמיני פוסט-טראומה בעקבות אירועי ה-7 באוקטובר ומלחמת חרבות ברזל, מדווחות גם על רמות גבוהות של צמיחה אישית - וזה נכון במיוחד לגבי נשים צעירות.
זה לא סותר את הכאב והחרדה, אבל מה שקורה זה שהמוח שלנו, כשהוא מתמודד עם אתגרים קיצוניים, יכול גם לפתח כלים חדשים ונקודות ראות שלא היו לו קודם, כמו שריר שנבנה דווקא מהמאמץ - הנפש לומדת להיות חזקה יותר מהתמודדות עם הקושי.
אחד הממצאים המרכזיים במחקר הוא התפקיד החיוני שמשחק חיפוש אחר משמעות בהריון.
נשים שפעילות יותר בחיפוש אחר היבטים אקזיסטנציאליים של ההריון, של התפקיד שלהן כאמהות ושל הקשר בין העתיד האישי שלהן למצב בארץ - הן אלו שחוות יותר צמיחה.
החיפוש אחר משמעות הוא לא רק תרגיל פילוסופי אלא כלי הישרדות פסיכולוגי. כשאנחנו מוצאים סיבה טובה למה שקורה לנו, הכאב לא נעלם, אבל הוא הופך לבר-ניהול.
הוא מקבל מקום בסיפור הגדול יותר של החיים שלנו.
האופטימיות כמגן נפשי
מה שמרגש במיוחד במחקר זה הממצא שאופטימיות -היכולת לראות עתיד טוב יותר למרות הקשיים - קשורה ישירות לצמיחה נפשית בהריון.
נשים אופטימיות יותר לא רק מתמודדות טוב יותר עם החרדות של ההריון, אלא גם מפתחות כוחות חדשים.
זה לא אומר "לחשוב חיובי" או להתעלם מהמציאות. זה אומר לפתח את היכולת להחזיק בו זמנית את הפחד והתקווה, את החרדה והביטחון. כמו שאמרה לי מירב, מטופלת בחודש השמיני: "אני יכולה להיות מודאגת מהמצב ובו זמנית להיות נרגשת לפגוש את הבת שלי. זה לא סותר."
הגיל כגורם - למה נשים צעירות צומחות יותר?
אחד הדברים הכי מעניינים שעלו מהמחקר הוא שהריוניות צעירות יותר חוות יותר צמיחה בהקשר של טראומה.
זה נשמע הפוך מהאינטואיציה, הרי נשים מבוגרות יותר אמורות להיות מנוסות ובעלות יותר כלים פסיכולוגיים, לא?
התשובה טמונה ביכולת להתארגנות מחדש. נשים צעירות לרוב עדיין בתהליך של בניית הזהות, והן גמישות יותר בפרשנות קוגניטיבית מחדש של החוויות שלהן. כשקורה משבר, הן יכולות לשלב אותו לתוך הסיפור שהן בונות על עצמן בצורה יותר אורגנית וטבעית.
"לפני המלחמה חשבתי שאני בדיוק יודעת איך החיים שלי אמורים להיראות," סיפרה נועה, בת 25. "עכשיו אני מבינה שאני הרבה יותר חזקה ממה שחשבתי, ושיש לי כוחות על שלא ידעתי שיש לי., היא אומרת בחיוך.
יכולות כלכליות כגורם מפתיע
בניגוד למה שאפשר היה לצפות, המחקר מראה שדווקא נשים עם מצב כלכלי נמוך יותר דיווחו על יותר צמיחה אישית.
זה נשמע תמוה בהתחלה, אבל יש בזה הגיון פסיכולוגי:
כשיש פחות ביטחון כלכלי, האדם נאלץ לפתח חוסן פנימי כדי להתמודד.
אדם לא יכול להסתמך על משאבים חיצוניים, אז הוא מחפש כוחות בתוך עצמו.
בזמן משבר כפול - גם הריון וגם מלחמה - הכורח הזה הופך למנוע צמיחה אמיתי.
הצמיחה האישית בהריון בזמן משבר לא קורית מאליה.
היא דורשת תמיכה, הכלה ומקום בטוח לעבד את החוויות הקשות.
טיפול פסיכולוגי, ובפרט טיפול שמשלב היבטים קוגניטיביים והתנהגותיים, יכול לספק את המסגרת הזו ולעזור לנשים לא רק להתמודד עם הקשיים, אלא גם לנצל אותם לצמיחה.
במכון טמיר אנחנו רואים את זה כל הזמן - נשים שמגיעות עם חרדות קשות מההריון והמצב הביטחוני, ואחרי תהליך טיפולי מגלות בתוכן כוחות שלא ידעו שיש להן. הטיפול לא מוחק את החרדה לחלוטין, אבל הוא עוזר לארגן אותה בצורה שמאפשרת צמיחה.
יש משהו חזק מאוד בלראות אמהות שלמדו לגדול דרך קושי. הן לא הפכו לחסינות או קשוחות - הן נשארו רגישות ומודאגות, אבל גם פיתחו יכולת אמיתית להחזיק בכאב ולהמשיך הלאה. זה משהו שהן יעבירו לילדים שלהן.
הילדים האלה יגדלו עם אמהות שיודעות שאפשר לחיות עם חרדה ועדיין לצמוח, שאפשר להיות מודאג מהעתיד ועדיין לבנות בו משהו טוב. זו מתנה שתישאר איתם לכל החיים.
כתיבה:
מקורות:
Mijalevich-Soker, E., Ring, L., Joffe, E., Awad-Yaseen, M., Steger, M. F., & Taubman-Ben-Ari, O. (2025). Personal Growth Among Pregnant Women During War: The Role of Optimism and Meaning in Life. International Journal of Psychology, 60, e70087. https://doi.org/10.1002/ijop.70087
שאלות נפוצות: צמיחה אישית בהריון בזמן משבר
צעירות יותר יכולות לשלב את המשבר לתוך הסיפור שהן בונות על עצמן בצורה אורגנית יותר. כשקורה משבר, הן לא צריכות "לשבור" מבנים קיימים אלא יכולות לבנות מבנים חדשים שכוללים את החוויה הקשה.
נשים מבוגרות, למרות שיש להן יותר כלים וניסיון, לפעמים מתקשות יותר לשנות דפוסי חשיבה קיימים. הגמישות הנפשית של צעירות מאפשרת להן להתארגן מחדש ולמצוא כוחות שלא ידעו שיש להן.
כשאין ביטחון כלכלי, האדם מחפש כוחות בתוך עצמו במקום לסמוך על פתרונות חיצוניים. בזמן משבר כפול של הריון ומלחמה, נשים אלו מגלות שיש להן יותר כוח פנימי ממה שחשבו.
זה לא אומר שעוני טוב או שכדאי למצב להיות קשה. זה אומר שכשהמצב כבר קשה, האדם יכול לפתח כלים פנימיים חזקים שיעזרו לו גם בעתיד. הקושי הופך להזדמנות לגילוי עוצמה פנימית.
אופטימיות בהקשר זה לא אומרת להתעלם מהמציאות או לומר "הכל יהיה בסדר". זה אומר לפתח את היכולת להחזיק את החרדה והביטחון יחד, לראות את הקשיים הנוכחיים ובו זמנית לדמיין עתיד שאפשר לבנות אליו.
נשים אופטימיות מצליחות להפוך את האופטימיות למגן נפשי שמאפשר צמיחה. הן יכולות להיות מודאגות מהמצב ובו זמנית נרגשות לפגוש את התינוק שלהן. זה לא סותר - זה שלם.
כשאנחנו מוצאים סיבה טובה למה שקורה לנו, הכאב לא נעלם אבל הוא הופך לבר-ניהול. הוא מקבל מקום בסיפור הגדול יותר של החיים שלנו. נשים מתחילות להבין שהן לא סתם הרות - הן מביאות לעולם ילד שיגדל במקום הזה.
התהליך הזה נותן תחושה של אחריות אבל גם של כוח. יש תפקיד גדול יותר מעצמן. זה לא תרגיל פילוסופי - זה תהליך שעוזר לנשים לארגן את החרדות שלהן ולהפוך אותן למניע לפעולה חיובית.
הטיפול לא מוחק את החרדה לחלוטין, אבל הוא עוזר לארגן אותה בצורה שמאפשרת צמיחה. מטפלים מקצועיים יכולים לעזור לנשים לזהות את הכוחות שלהן, לפתח כלי התמודדות ולמצוא משמעות בחוויה הקשה.
במכון טמיר רואים נשים שמגיעות עם חרדות קשות מההריון והמצב הביטחוני, ואחרי תהליך טיפולי מגלות בתוכן כוחות שלא ידעו שיש להן. הטיפול עוזר להפוך את המשבר להזדמנות לגדילה.
טיפול CBT מרחוק לסובלים/ות מכאבים כרוניים
טיפול CBT מרחוק נמצא יעיל בטיפול בכאב כרוני, מה שוהופך את הגישה לעזרה נפשית וניהול כאב להרבה יותר נגישה, מעשית ומוכחת.
במחקר רחב היקף שהתפרסם ב־JAMA, נמצא כי גם טיפול קוגניטיבי התנהגותי שניתן דרך וידאו או אונליין מצליח להפחית סבל וכאב, בדיוק כמו טיפול פסיכולוגי פנים אל פנים ולעיתים אף יותר.
המאמר עונה על שאלה אחת ברורה:
האם CBT מרחוק באמת עובד כטיפול פסיכולוגי סכאב כרוני?
התשובה חיובית ומאוד מעודדת אנשים שחיים עם כאב יומיומי ומתקשים להגיע לטיפול מסורתי.
מאמר זה עוסק ביעילות של טיפול CBT שמתקיים בזום (או פלטפורמה אחרת של וידאו באינטרנט) לכאב כרוני.
נקבל פה הבנה מעשית על הכוח של טיפול אונליין יכול לשנות את חייהם. יש רגעים שבהם הכאב הכרוני הופך מחוויה גופנית לשליט בחיים שלנו. מטופלת בת 45 סיפרה לי: "כל בוקר אני מתעוררת ושואלת את עצמי לא איך אני מרגישה, אלא כמה הכאב חזק היום ומה אני בכלל יכולה לעשות".
מחקר שפורסם ב-JAMA מגלה משהו חשוב: טיפול CBT לכאב כרוני עובד גם כשהוא מועבר מרחוק. זה פותח דרך חדשה לאנשים שהכאב שלהם הפך למגבלה שמונעת מהם לקבל עזרה.
איך כאב הופך למערכת שמשתלטת על החיים
כאב כרוני הוא לא רק כאב שנמשך זמן רב. במוח שלנו נוצרות דרכים חדשות להבין ולהגיב לכאב. לפעמים הדרכים האלה הופכות לבעייתיות יותר מהכאב המקורי עצמו.
הטיפול הקוגניטיבי התנהגותי לכאב כרוני מתבסס על עיקרון פשוט: אנחנו לא תמיד יכולים להיפטר מהכאב לחלוטין, אבל אנחנו יכולים לשנות את הקשר שלנו איתו. זה לא "זה הכל בראש" - זה "בואו נלמד איך הראש יכול לעזור לגוף".
המחקר בדק 2,331 אנשים עם כאב כרוני במערכת השרירים והשלד. רובם נשים בגיל הממוצע של 59, כמעט מחציתם חיו באזורים כפריים. זו קבוצה שבדרך כלל מתקשה לקבל טיפול איכותי בגלל מרחק או מחסור במטפלים מקצועיים.
הדרך שבה טיפול CBT משנה את הקשר עם הכאב
הטיפול הקוגניטיבי התנהגותי לכאב כרוני עובד על כמה רמות בו זמנית. הוא מלמד אותנו לזהות מחשבות שמחריפות את הכאב, לפתח כלי התמודדות חדשים, ולשנות התנהגויות שמגבירות את הסבל.
בבסיס הטיפול עומדת ההבנה שכאב הוא חוויה מורכבת. יש את החלק הגופני, אבל יש גם את המחשבות שלנו על הכאב, את הרגשות שהוא מעורר, ואת ההתנהגויות שאנחנו מפתחים בתגובה אליו. כשמשנים אחד מהחלקים האלה, השאר משתנים איתו.
מטופלים לומדים לזהות דפוסי חשיבה שמחריפים כאב. לדוגמה, המחשבה "אם יש לי כאב זה אומר שמשהו נורא קורה לי" יכולה להגביר את הכאב משמעותית. הטיפול מלמד לזהות מחשבות כאלה ולהחליף אותן במחשבות מאוזנות יותר.
מה הממצאים האמיתיים על טיפול CBT מרחוק
המחקר בדק שני סוגי טיפול מרחוק: טיפול עם מטפל דרך טלפון או וידאו, וטיפול עצמי באינטרנט. שתי הקבוצות הראו שיפור משמעותי לעומת הטיפול הרגיל.
הנתונים ברורים: טיפול CBT לכאב כרוני עובד גם כשהוא לא מתקיים פנים אל פנים. זה פותח אפשרויות חדשות לאנשים שלא יכלו לקבל טיפול עקב מרחק, מגבלות גופניות, או מחסור במטפלים באזור שלהם.
למה זה חשוב דווקא לאנשים בישראל
בישראל, במיוחד באזורים כמו הגליל, הנגב, או יישובים קטנים בשרון ובמרכז, הגישה לטיפול פסיכולוגי מקצועי עבור כאב כרוני מוגבלת. המחקר מראה שאפשר לקבל טיפול איכותי גם מהבית בתל אביב, מכפר בגליל, או מישוב קטן באזור השפלה.
הטיפול מרחוק נותן גמישות שטיפול פנים אל פנים לא תמיד יכול לספק. אנשים עם כאב כרוני לעיתים מתקשים לנסוע למרפאה בגלל הכאב עצמו. הטיפול מרחוק מאפשר להם לקבל עזרה מהבית, במקום הבטוח שלהם, ובזמן שמתאים להם.
במכון טמיר בתל אביב, אנחנו רואים יותר ויותר מטופלים שמחפשים טיפול מרחוק לכאב כרוני. חלקם באים מאזור המרכז - רמת גן, גבעתיים, או רמת השרון - וחלקם מבקשים טיפול מרחוק מהצפון או מהדרום. המחקר נותן להם, ולנו, ביטחון שהטיפול יכול להיות יעיל גם בפורמט הזה.
הכלים נשארים איתכם לטווח הארוך
אחד הממצאים החשובים במחקר הוא שהשיפור נמשך גם 12 חודשים אחרי סיום הטיפול. זה לא שיפור זמני שנעלם כשהטיפול מסתיים - זה שינוי אמיתי ועמוק בדרך שבה אנשים מתמודדים עם הכאב שלהם.
הסיבה היא שטיפול CBT לכאב כרוני מלמד כלים ואסטרטגיות שהמטופל יכול להשתמש בהם לאורך זמן. זה לא טיפול שבו המטפל "עושה" משהו למטופל - זה טיפול שבו המטופל לומד לעשות משהו בשביל עצמו.
כשלומדים לזהות מחשבות שמחריפות כאב, לפתח דרכי התמודדות חדשות, ולשנות התנהגויות בעייתיות, הכלים האלה נשארים איתנו. הם הופכים לחלק מארגז הכלים האישי שלנו להתמודדות עם הכאב.
שאלות נפוצות על טיפול CBT מרחוק לכאב כרוני
הטיפול הקוגניטיבי התנהגותי עובד על כמה רמות בו זמנית. קודם כל, הוא מלמד אותך לזהות מחשבות שמחריפות כאב - כמו "הכאב הזה אף פעם לא יעבור" או "אני לא יכול לעשות כלום". מחשבות כאלה בפועל מגבירות את התחושה הגופנית של הכאב.
השלב השני הוא פיתוח אסטרטגיות התמודדות חדשות - כמו טכניקות נשימה, הרפיה מתקדמת, ותכנון פעילויות שמתאימות למצב שלך. מחקרים מראים שאנשים שלמדו כלים אלה דיווחו על הפחתה משמעותית בסבל הנגרם מהכאב, גם אם הכאב עצמו לא נעלם לחלוטין.
המחקר בדק 2,331 אנשים עם כאב כרוני ומצא שגם טיפול עם מטפל מרחוק וגם טיפול עצמי מונחה באינטרנט הראו תוצאות טובות יותר מהטיפול הרגיל. מה שמעניין הוא שהשיפור נמשך גם 12 חודשים אחרי סיום הטיפול.
הסיבה שטיפול מרחוק עובד טוב היא שהוא מתרכז בהעברת כלים מעשיים שאתה יכול להשתמש בהם בבית. הטיפול לא תלוי בנוכחות פיזית של המטפל, אלא בלמידה והתרגול של טכניקות חדשות. במכון טמיר אנחנו רואים תוצאות מצוינות גם בטיפול מרחוק.
טיפול עם מטפל מרחוק הוא בעצם טיפול רגיל שמתקיים דרך מסך. אתה פוגש את המטפל בזמן קבוע, מקבל התאמה אישית לצרכים שלך, ויש אפשרות לשאול שאלות ולקבל משוב מיידי. זה מתאים לאנשים שרוצים ליווי צמוד וחיבור אישי עם המטפל.
טיפול עצמי מונחה מתבסס על תוכנית מובנית עם מודולים, תרגילים וכלים שאתה לומד בעצמך. זה יכול להתאים לאנשים שמעדיפים גמישות בזמנים, שמתקשים עם התחייבות לפגישות קבועות, או שרוצים פרטיות מלאה. גם בגישה הזו יש לעיתים תמיכה מוגבלת של מטפל.
הטיפול מתאים במיוחד אם אתה גר באזור מרוחק מהמרכז, מתקשה לנסוע בגלל הכאב, או אם אין באזורך מטפלים מתמחים בכאב כרוני. רבים מהמטופלים שלנו במכון טמיר באים מהצפון, מהדרום, או מיישובים קטנים שבהם קשה למצוא טיפול מקצועי.
הטיפול דורש משמעת עצמית ויכולת להתמקד גם בלי נוכחות פיזית של המטפל. אם אתה מסוגל לעבוד מהבית, לבצע תרגילים בעצמך, ופתוח ללמוד גישות חדשות - יש סיכוי טוב שהטיפול יעזור לך. אפשר תמיד להתחיל ולראות איך זה מרגיש.
הטיפול הקוגניטיבי התנהגותי הוא תהליך הדרגתי. בשבועות הראשונים אתה לומד לזהות את הקשר בין מחשבות, רגשות והתנהגות שלך. זה כבר יכול להביא להקלה ראשונית כי אתה מבין טוב יותר מה קורה לך.
השיפור המשמעותי מגיע כשאתה מתחיל להשתמש בכלים החדשים בצורה עקבית. במחקר שפורסם ב-JAMA, המטופלים העריכו את השיפור שלהם אחרי 12 שבועות של טיפול. מה שחשוב זה שהשיפור נמשך - גם שנה אחרי סיום הטיפול האנשים המשיכו להרגיש טוב יותר, כי הם שמרו על השימוש בכלים שלמדו.
הגישה המומלצת היום לטיפול בכאב כרוני היא טיפול רב-תחומי. זה אומר שילוב של כמה גישות: טיפול רפואי לטיפול ישירות בגורם הפיזי של הכאב, טיפול פסיכולוגי להתמודדות עם ההשפעות הרגשיות והחברתיות, ולעיתים גם פיזיותרפיה או טיפול בעיסוק.
הטיפול הקוגניטיבי התנהגותי תורם למערך הזה בכך שהוא מלמד אותך לחיות טוב יותר עם הכאב. הוא לא מחליף תרופות או טיפולים רפואיים, אבל הוא יכול להפחיתי משמעותית את הסבל שהכאב גורם ולעזור לך לחזור לפעילויות שחשובות לך. חשוב לתאם עם הרופא שלך לפני כל שינוי בטיפול.
למי מתאים טיפול CBT מרחוק לכאב כרוני
לא כל מטופל מתאים לטיפול מרחוק, אבל המחקר מראה שרבים כן.
למשל, טיפול מרחוק יכול להתאים במיוחד לאנשים שמתקשים להגיע למרפאה בגלל הכאב, לאנשים שגרים באזורים מרוחקים, או לאלה שמעדיפים את הנוחות של הטיפול מהבית.
הטיפול דורש משמעת עצמית ויכולת להתמקד גם כשאין מטפל נוכח פיזית. אבל עבור רבים, היתרונות עולים על החסרונות. האפשרות לקבל טיפול איכותי מבלי לנסוע, מבלי לדאוג לחניה או למזג אוויר, ובזמן שמתאים לכם - זה יכול לעשות את ההבדל בין טיפול שקורה לטיפול שלא קורה.
במכון טמיר, אנחנו מציעים שילוב של טיפול פנים אל פנים וטיפול מרחוק, תלוי בצרכים של המטופל ובמה שמתאים לו. המחקר נותן לנו ביטחון שהטיפול מרחוק יכול להיות יעיל באותה מידה.
המחקר פותח אפשרויות חדשות לטיפול בכאב כרוני. הוא מראה שאפשר להרחיב את הזמינות של טיפול איכותי מבלי להתפשר על היעילות. זה חשוב במציאות שבה יש מחסור במטפלים מקצועיים וקושי בגישה לטיפול באזורים מסוימים (בערבה נניח, או בצפון רמת הגולן).
כאב כרוני לא צריך לשלוט בחיים שלנו. הוא נדאר כנראה חלק מהמציאות, אבל לא החלק השולט.
הטיפול הקוגניטיבי התנהגותי, בין אם פנים אל פנים ובין אם מרחוק, מציע דרך לחזור להגה ולהדיב בעלות על היים, גם אם הכאב עדיין שם.
המחקר מראה שעזרה יכולה להגיע לכל מקום.
לא משנה איפה אתם גרים או מה המגבלות שלכם - אם אתם מוכנים להשקיע בעבודה על עצמכם עם אדפטציה למסך, יש פה צעד רציני קדימה.
בואו נדבר על הדברים
החשובים באמת
להתאמה אישית -
עם ראש המכון
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
מקורות:
DeBar LL, Mayhew M, Wellman RD, et al. Telehealth and Online Cognitive Behavioral Therapy–Based Treatments for High-Impact Chronic Pain: A Randomized Clinical Trial. JAMA. Published online July 23, 2025. doi:10.1001/jama.2025.11178
Herbert, M. S., Afari, N., Liu, L., Heppner, P., Rutledge, T., Williams, K., ... & Atkinson, J. H. (2017). Telehealth versus in-person acceptance and commitment therapy for chronic pain: A randomized noninferiority trial. The Journal of Pain, 18(2), 200-211.
Bhatia, A., Kara, J., Janmohamed, T., Prabhu, A., Lebovic, G., Katz, J., & Clarke, H. (2020). User engagement and clinical impact of the manage my pain app in patients with chronic pain: A real-world, multi-site trial. JMIR mHealth and uHealth, 9(3), e26262.
Bennell, K. L., Nelligan, R., Dobson, F., Rini, C., Keefe, F., Kasza, J., ... & Hinman, R. S. (2017). Effectiveness of an internet-delivered exercise and pain-coping skills training intervention for persons with chronic knee pain: A randomized trial. Annals of Internal Medicine, 166(7), 453-462.
למה אני נשאר בטיפול עם פסיכולוג שלא עוזר לי?
כמעט כל מי שנכנס לתהליך טיפולי מכיר את הרגע הזה:
אחרי כמה חודשים של פגישות שבועיות, אתה יושב מול המטפל ופתאום מרגיש שהדברים תקועים.
השיחות מרגישות רדודות, התובנות חוזרות על עצמן וההתקדמות שהרגשת בתחילת הדרך נראית פתאום רחוקה ומטושטשת.
במקום לנוע קדימה, אתה מעלה את אותן שאלות ויוצא מהפגישה בתחושת מיאוס קלה - מעצמך, מהתהליך ומהמטפל.
אתה תוהה על הפחתת התדירות לפעם בשבועיים או לסיים לגמרי את התהליך.
למה אנחנו מתקשים לקבל החלטה כזו ולנוע איתה?
מחקר שפורסם בכתב העת Psychological Science חושף תופעה נפשית נרחבת שמסבירה בדיוק מדוע אנחנו נשארים תקועים במצבים כאלה.
החוקרים מאוניברסיטת ברקלי גילו הטיה קוגניטיבית אותה כינו "הימנעות מחזרה לאחור" - Doubling-Back Aversion - שהיא נטייה להמשיך בדרך לא יעילה רק כדי להימנע מהתחושה שהמאמץ הקודם הושקע לשווא.
כשהכרות עם מטפל חדש מרגישה כמו חזרה על אותו דבר
בטיפול פסיכולוגי, התופעה הזו מתבטאת באופן מיוחד. כשאתה שוקל לעבור למטפל חדש, הראש שלך מתמודד עם הדילמה:
האם להמשיך עם המטפל הנוכחי שלא מביא תוצאות, או לצאת לדרך עם פסיכותרפיסט חדש?
התהליך של היכרות עם מטפל אכן דורש השקעה רגשית משמעותית. צריך לספר שוב את הסיפור האישי, לבנות אמון, להסביר דפוסי התנהגות ויחסים.
המוח שלנו תופס את זה כ"מחיקת התקדמות" - גם אם התקדמות זו הייתה מינימלית או אפילו הרסנית.
המחקר מראה שאנשים מעדיפים להמשיך בדרך הארוכה והפחות יעילה רק כדי להימנע מהתחושה שהם "מתחילים מאפס".
במקרה של טיפול פסיכולוגי, זה אומר שמתמידים בטיפול שלא עובד רק כדי לא להיכנס שוב לתהליך של היכרות עמוקה עם מטפל חדש.
הפונקציה הרגשית של ההתמדה הבעייתית
כל המשכיות הטיפולית, גם אם טיפול פסיכולוגי אינו מועיל, מספקת משהו חשוב: תחושת יציבות ושמירה על המאמץ שכבר הושקע. המתמשכות בטיפול שלא מתקדם מכוונת לשמר את התחושה שהזמן והכסף שהושקעו לא נבזרו לגמרי.
אבל מה שהמחקר מגלה זה שדווקא ההתמדה הזו היא שגורמת לבזבוז האמיתי. במקום לקצר את הדרך לריפוי, אנחנו בוחרים להאריך אותה משמעותית רק כדי להימנע מהתחושה שאנחנו "חוזרים לאחור".
התופעה הזו עוצמתית במיוחד כשמדובר בטיפול פסיכולוגי, כי כאן המאמץ אינו רק פיזי או קוגניטיבי אלא רגשי ואינטימי. לחשוף את עצמך מחדש מול אדם זר מרגיש כמו ויתור על כל הקרבה שבנית עם המטפל הקודם.
התחושה שעומדת מאחורי ההחלטה
המחקר מלמד אותנו שהאופן שבו אנחנו מנסחים את הבחירה משפיע דרמטית על ההחלטה:
כשחושבים על מעבר למטפל חדש כ"זריקת כל מה שנבנה לפח", הנטייה להימנע מהמעבר מתחזקת.
לעומת זאת, כשחושבים על זה כ"המשך המסע הנפשי עם כלים חדשים" או "העמקת ההבנה העצמית דרך פרספקטיבה שונה", הנכונות למעבר גדלה.
במקום לראות במעבר למטפל חדש "ביטול" המאמץ הקודם, אפשר לראות בו "חידוד" והעמקה של מה שכבר נרכש.
זה לא רק משחק מילים. אלא שינוי של התפיסה היסודית.
רונית, מורה בת 32 מחיפה, אם לילדה בת שלוש, מגיעה לייעוץ נפוץ אחרי שנה וחצי של טיפול פסיכולוגי שלא מניב פירות. היא מתמודדת עם חרדות שמשפיעות על יכולתה לתפקד במעגלים חברתיים ובעבודה, במיוחד כשנדרשת ממנה הובלה קבוצתית.
במהלך השנה האחרונה טופלה אצל פסיכולוגה קלינית בגישה דינמית. "זה מרגיש כמו שיחה חברית נעימה", היא מתארת, "אבל אני יוצאת מהפגישות בלי שום כלי מעשי או תובנה חדשה". כשהעלתה את הקושי הזה במפורש, המטפלת הציעה "לתת עוד מעט זמן לתהליך להתפתח".
רונית גם חושפת שלפני כשלוש שנים, כשגרה עדיין בעיר אחרת, הייתה בטיפול משמעותי עם פסיכותרפיסט שעזר לה להתמודד עם קושי עמוק שנבע מפגיעה בילדות. "הטיפול הזה באמת שינה אותי", היא אומרת, "אבל הוא נגמר בצורה קשה כשעברתי לחיפה".
עכשיו, כשהיא חושבת על מעבר למטפל אחר, רונית מוצאת את עצמה משותקת. "איך אני אסביר למישהו חדש את כל מה שעברתי? את הסיפור עם המטפל ההוא, את הפגיעה, את הדברים הרגישים שלקח חודשים לשתף? זה יקח עוד שנה עד שמישהו יכיר אותי באמת".
הקושי של רונית מדגים בדיוק את "הימנעות החזרה לאחור" בטיפול פסיכולוגי. היא תופסת את המעבר למטפל חדש כ"מחיקת הערך" של ההיכרות המעמיקה שנוצרה במהלך השנים, גם עם המטפל הקודם שהיה יעיל וגם עם הנוכחי שאיננו.
"אני יודעת שהטיפול הנוכחי לא עוזר לי", היא מודה, "אבל לחשוב שאני אצטרך לחזור ולדבר על הדברים הכי כואבים שלי עם מישהו שלא מכיר אותי בכלל... זה מרגיש בלתי אפשרי".
המקרה של רונית מראה איך ההטיה הקוגניטיבית פועלת בפועל:
היא מעדיפה להישאר בטיפול שלא מתקדם רק כדי לא להרגיש שהיא "מתחילה מאפס".
מה שהיא לא רואה זה שהיכרות מחדש עם מטפל מתאים יותר עשויה להוביל להתקדמות משמעותית הרבה יותר מהר ממה שהיא מדמיינת.
איך ההימנעות לחזור במקום שהיית משפיע על רונית?
רונית מוצאת את עצמה תקועה במערבולת מחשבות כשהיא שוקלת לעבור למטפל אחר. בשנה וחצי של טיפול עם הפסיכולוגה הנוכחית, היא השקיעה זמן רב בבניית אמון ובחשיפת סיפורים אינטימיים. "איך אני אסביר למישהו חדש את הפגיעה שעברתי בילדות?" היא תוהה. "איך לתאר לו את החרדות שמשתקות אותי בניואנסים חברתיים? למי יש כוח להתאר שוב את הקשר המסובך עם אמא שלי?"
המוח של רונית תופס את המעבר למטפל חדש כביטול הבנייה הרגשית - לא רק עם המטפלת הנוכחית, אלא גם עם המטפל המשמעותי שהיה לה בעבר.
"כל הזמן שהשקעתי להסביר מי אני, כל הסיפורים שספרתי, כל הרגשות שחשפתי", היא חושבת, "הכל יהיה לריק. אצטרך להתחיל מאפס עם מישהו שלא יודע עליי כלום."
ההטיה הקוגניטיבית שלנו גורמת לרונית לתפוס את החזרה על הסיפור האישי כ"בזבוז" של כל מה שכבר נבנה.
היא נשארת בטיפול הלא יעיל כדי לא "לזרוק" את ההיכרות העמוקה שכבר התפתחה, גם אם היכרות זו לא מובילה להתקדמות אמיתית.
הפרדוקס הטיפולי
הדבר המעניין במיוחד הוא שדווקא בטיפול פסיכולוגי, החזרה על הסיפור האישי מול מטפל חדש יכולה להיות חלק מהתהליך הטיפולי עצמו. כשאתה מספר את הסיפור שלך למישהו חדש, אתה רואה אותו מזוויות חדשות, מגלה פרטים שחמקו ממך בפעם הקודמת, ומקבל פרספקטיבה רעננה על הדברים.
המטפל החדש לא רק רואה אותך אחרת,הוא מביא איתו גם כלים שונים, גישה אחרת ודרך חשיבה מרעננת שעשויה להתאים יותר לצרכים שלך. מה שנראה כמו חזרה לשלב הקודם הוא למעשה הזדמנות להבין את עצמך בצורה מדויקת יותר.
ההטיה הקוגניטיבית המתוארת מונעת מאיתנו לראות את ההזדמנות.
במקום זאת, אנחנו תופסים כל מעבר ושינוי כזה כהודאה על כישלון, כאילו היו הודאה בכך ההשקעה הקודמת לא הניבה דבר.
השפה שמעצבת את ההחלטה
המחקר מראה שהאופן שבו אנחנו מנסחים לעצמנו את הבחירה משפיע דרמטית על ההחלטה. כ
שחושבים על מעבר למטפל חדש כ״לזרוק לפח כל מה שנבנה״ הנטייה להימנע מהמעבר חזקה מאוד.
לעומת זאת, כשחושבים על זה ״המשך המסע הנפשי עם כלים חדשים״ או "העמקת ההבנה העצמית דרך פרספקטיבה שונה", הנכונות למעבר גדלה.
זה לא רק טרמינולוגיה:
המעבר למטפל חדש הוא ממש לא "ביטול" של המאמץ הקודם, אפשר חידוד ועיבוד של הנכסים הפסיכולוגיים שכבר נרכשו.
התופעה מלמדת אותנו משהו על הטבע האנושי:
אנחנו מוכנים לשאת יותר בהווה כדי להימנע מהתחושה שהעבר "התבזבז״ - וזה נכון בטיפול פסיכולוגי, כמו שזה נכון בעבודה, ביחסים, ובהחלטות חיים רבות אחרות.
המפתח הוא להבין שהתקדמות אמיתית היא או דווקא לינארית.
לפעמים היא דורשת צעד אחורה, לצבור תנופה ולזנק לקפיצה מוצלחת יותר.
לפעמים היא דורשת ויתור על מה שמוכר כדי למצוא משהו שעובד יותר טוב.
לסיים טיפול פסיכולוגי קיים, ובחירת מטפל וטיפול אחרים הוא לא מחיקה של ההיסטוריה הטיפולית, אלא המשך שלה בתנאים שמציעים סיכויים טובים יותר להצלחה.
כשאנחנו מבינים שההיכרות המחודשת עם מטפל אחר היא כשלעצמה תהליך טיפולי שמתרגל גמישות פסיכולוגית, אנחנו משחררים את עצמנו מהמלכודת הנפשית שגורמת לנו להיתקע בטיפול פסיכולוגי, כדי לזוז קדימה.
תשובות לשאלות נפוצות על החלפת מטפל
איך יודעים שהגיע הזמן להחליף מטפל, ולא רק שזו תקופה קשה בטיפול?
״אז מה עבר עלי השבוע?״ - התחושה המבחינה היא שהפגישות הפכו צפויות. כשאתה מגיע לפגישה ויודע מראש לאן השיחה הולכת, אילו נושאים יעלו ואיך המטפל יגיב, זה סימן שהתהליך איבד את הכוח המחדש שלו. בתקופה קשה בטיפול אתה עדיין מרגיש שמשהו זז, גם אם זה כואב. כשהטיפול לא מתאים, התחושה היא של חזרה על מעגלים ללא תנועה פנימית אמיתית.
השאלה המובחנת היא: האם יש לך עדיין תחושה שהמטפל רואה אותך באופן שטרם ראית את עצמך? אם התשובה "לא" נמשכת יותר מכמה חודשים, כנראה שהקשר הטיפולי מיצה את עצמו.
מה ההבדל בין "התנגדות צפויה בטיפול" לבין טיפול שבאמת לא מתאים לי?
התנגדות טיפולית מלווה בתחושה של פחד ממה שעלול להתגלות. אתה מרגיש שהמטפל מנסה להוביל אותך למקום שאתה לא מוכן אליו, ולכן אתה מתנגד. זו התנגדות שנובעת מהחומר שעולה, לא מהקשר עצמו.
טיפול לא מתאים מתאפיין בתחושה שהמטפל פשוט לא מתחבר לעולם הפנימי שלך. השיחות מרגישות משטחיות או מוטעות בכיוון, לא בגלל שזה מפחיד, אלא בגלל שזה לא רלוונטי. כשהתנגדות היא טיפולית, יש בה חיים ודינמיקה. כשהטיפול לא מתאים, התחושה היא של ריקנות ושעמום.
איך לשמר את ההתקדמות שעשיתי עם המטפל הנוכחי כשאני עובר למטפל חדש?
ההתקדמות האמיתית מתרחשת בתוכך, לא ביחסים עם המטפל. מה שלמדת על עצמך, התובנות שרכשת, הדפוסים שזיהית - כל אלה נשארים איתך. המעבר למטפל חדש לא מוחק אותם, אלא מאפשר להם להתפתח בדרכים חדשות.
במקום לחשוב על "שמירת התקדמות", חשוב על העברת חוכמה. אתה לא מתחיל מאפס אלא מנקודה עשירה יותר, עם הבנה עמוקה יותר של עצמך. המטפל החדש יכול לעזור לך לגלות שכבות נוספות במה שכבר אתה יודע.
כמה זמן צריך לתת למטפל חדש לפני שאקבע אם הוא מתאים לי?
התחושה של התאמה או אי התאמה בסיסית מופיעה בדרך כלל כבר בפגישות הראשונות. אם אחרי שלוש פגישות אתה לא מרגיש שהמטפל "רואה" אותך או מבין את השפה הפנימית שלך, זה סימן לחשש.
עם זאת, למערכת יחסים טיפולית חדשה צריך לתת לפחות שישה חודשים להתפתח. זמן זה מאפשר לעבור את שלב ההיכרות ולהגיע לעומק האמיתי. אם אחרי תקופה זו אתה עדיין מרגיש שמשהו חסר או לא זורם, כדאי לבחון האם המטפל מתאים לך.
מה עדיף לשתף עם המטפל החדש מהטיפול הקודם, ומה לא?
שתף את מה שמרגיש חי ורלוונטי עבורך כרגע, לא את כל ההיסטוריה הטיפולית. המטפל החדש צריך להכיר אותך כפי שאתה עכשיו, לא דרך העיניים של המטפל הקודם.
אם יש תובנות מהטיפול הקודם שעדיין מעסיקות אותך או משפיעות על החיים שלך, שתף אותן. אבל הימנע מלספר את כל ה"סיפור הטיפולי" בפרטי פרטים. תן למטפל החדש לגלות אותך בדרכו שלו, מהזווית שלו.
איך להתמודד עם חשש שההחלטה על הסיום תפגע במטפל?
המטפל שלך איש מקצוע שמבין שלא כל קשר טיפולי מתאים לכל אדם. סיום טיפול אינו פגיעה אישית, אלא חלק מהחיים המקצועיים. המטפל עצמו ירוויח מכך שלא תמשיך בטיפול שלא עובד.
הרגשה של "בגידה" נובעת ממערכת היחסים שנוצרת בטיפול, אבל חשוב לזכור שהמטרה הטיפולית אמורה לשרת אותך, ולא לשמור על האגו של המטפל.
מטפל טוב יעדיף שתמצא עזרה במקום אחר על פני זה שתישאר במצב שלא מועיל.
הוא גם מחויב להפנות אותך למענה יעיל אחר אם תבקש,
איך ההבדל בין בעיה בכימיה האישית לבין בעיה במקצועיות של המטפל?
בעיה בכימיה בין מטפל למטופל מתרחשת כשאתה מרגיש שהמטפל מקצועי וטוב, אבל פשוט לא מתחבר אליך. אתה יכול להעריך את הידע שלו ואת הכוונות הטובות, אבל משהו בדרך שהוא מבין אותך או מגיב אליך לא מתאים לך.
בעיה במקצועיות מתבטאת בתחושה שהמטפל לא מבין את התחום שלו, נותן עצות שטחיות, או מתנהג בצורה לא הולמת. כשזו בעיה במקצועיות, אתה מרגיש שהטיפול פשוט לא ברמה הנדרשת. כשזו בעיה בכימיה, אתה מכבד את המטפל אבל מרגיש שאתם לא מדברים באותה שפה רגשית.
איך להתגבר על החשש מלהתחיל הכל מחדש עם מטפל אחר?
החשש הזה נובע מתפיסה שגויה שהטיפול הוא "בניין" שצריך לבנות מאפס. באמת, הטיפול הוא יותר כמו מסע גילוי, וכל מטפל מציע מסלול אחר לאותו יעד.
במקום לחשוב על "התחלה מחדש", חשוב על "מבט חדש על מה שכבר אתה יודע". הסיפור שלך לא נמחק, הוא פשוט מקבל פרשנות חדשה. כמו ספר שקוראים בשנית ומגלים בו דברים שלא שמנו לב אליהם בפעם הראשונה.
התחושה של "הכל מחדש" מתמעטת משמעותית כשמבינים שלמעשה אתה מביא למטפל החדש גרסה עשירה יותר של עצמך, לא גרסה ריקה.
בואו נדבר על הדברים
החשובים באמת
להתאמה אישית -
עם ראש המכון
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
מקורות:
Cho, K. Y., & Critcher, C. R. (2025). Doubling-Back Aversion: A Reluctance to Make Progress by Undoing It. Psychological Science, 36(5), 332-349. https://doi.org/10.1177/09567976251331053 (Original work published 2025)
ניתוח התנהגות בטיפול דיאלקטי התנהגותי (DBT)
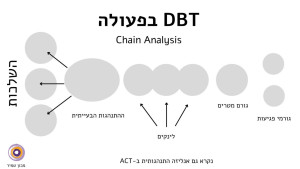
ניתוח שרשרת, המכונה גם אנליזה פונקציונלית, הוא כלי יישומי ופשוט לתרגול.
הוא מופיע בפרוטוקולים רבים של טיפול התנהגותי, כמו CBT ו-DBT, ונועד לנתח את המכניזם של מקרה שבו התרחשה התנהגות בעייתית.
ראשית, ראו את האיור המצורף – מימין לשמאל ניתן לראות את ההתקדמות הכרונולוגית של האירוע.
שלבי ניתוח השרשרת – שלב אחר שלב
1. תיאור ההתנהגות הבעייתית
-
תאר את ההתנהגות הספציפית: אכילה או שתייה מופרזת, צעקות, התפרצות רגשית, היעדרות מהטיפול, דחיית תרגול מיומנויות ועוד.
-
היה מדויק וספציפי. הימנע ממונחים מעורפלים.
-
ציין מה עשית, אמרת, חשבת או הרגשת – וגם מה לא עשית.
-
תאר את עוצמת ההתנהגות וכל מאפיין משמעותי נוסף.
-
פרט כך ששחקן יוכל לשחזר את ההתנהגות במדויק.
אם מדובר בהתנהגות שנמנעת
שאל את עצמך:
-
האם לא ידעת שצריך לעשות זאת?
-
האם שכחת?
-
האם הדחקת?
-
האם סירבת בכוונה?
-
האם משהו מנע ממך למרות שהיית מוכן?
2. תיאור האירוע המעורר
תאר את האירוע הסביבתי שהתחיל את השרשרת. גם אם נדמה שאינו הגורם הישיר – יש להתחיל ממנו.
שאלות עזר:
-
מה קרה ממש לפני הדחף או ההתפרצות?
-
מתי התחיל רצף האירועים?
-
מה עשית / חשבת / הרגשת באותו רגע?
-
למה זה קרה דווקא ביום הזה?
3. גורמי פגיעות מוקדמים
זיהוי גורמים שהפחיתו את החוסן שלך לפני האירוע:
-
מחלה פיזית / עייפות / חוסר שינה.
-
שימוש בחומרים (סמים, אלכוהול, תרופות).
-
לחץ סביבתי (חיובי או שלילי).
-
רגשות עזים: פחד, עצב, כעס, בדידות.
-
זיכרונות או מחשבות מלחיצות מהעבר הקרוב.
4. תיאור שרשרת האירועים
דמיין תסריט – ציין כל חוליה בדרך להתנהגות:
- פעולות שעשית.
- תחושות גופניות.
- מחשבות ואמונות.
- רגשות.
שאל את עצמך שוב ושוב:
מה קרה אחר כך?
האם הייתה עוד חוליה קטנה?
האם מישהו אחר חשב/הרגיש/פעל אחרת?
5. תיאור ההשלכות
-
מה קרה בעקבות ההתנהגות – מיידית ובהמשך?
-
איך אחרים הגיבו?
-
איך אתה הרגשת?
-
מה הייתה ההשפעה הכוללת עליך ועל הסביבה?
6. נקודות להתערבות
-
מהם הרגעים בשרשרת שבהם ניתן היה להתערב?
-
אילו התנהגויות בעייתיות היו קריטיות לקראת ההתפרצות?
-
מה יכלת לעשות אחרת בכל אחת מהחוליות?
-
אילו מיומנויות יכלת להפעיל?
7. אסטרטגיות מניעה ותיקון
-
איזו אסטרטגיית הימנעות הייתה יכולה למנוע את תחילת השרשרת?
-
מה בכוונתך לעשות כדי לתקן את ההשלכות?
שאל את עצמך:
-
במה באמת פגעת?
-
איך לתקן את הנזק בפועל (ולא באופן סמלי)?
-
כיצד אפשר להחזיר אמון / לתקן פגיעה דרך התנהגות לאורך זמן?
Retrieved from Linehan (2015). DBT Skills Training Manual
טיפול עצמי בנדודי שינה עם פעילות גופנית (ובלי תרופות)
פעילות גופנית היא כיום אחת ההתערבויות המבטיחות לשיפור איכות השינה, עם ראיות מחקריות חזקות התומכות ביעילותה.
סקירת מחקרים חדשה על טיפול עצמי באינסמוניה, מספקת תמונה מקיפה לגבי האופן בו פעילות גופנית משפיעה לטובה על שינה:
איך זה עובד?
מחקרי מעבדה מזהים מנגנונים נוירוביולוגיים שעומדים בבסיס ההשפעות של פעילות ספורטיבית על נדודי שינה.
הם מצביעים על כך שפעילות גופנית משפרת נוירופלסטיות (הגמישות של מערכת העצבים) ומחזקת קישוריות פונקציונלית באזורי מפתח במוח שמעורבים בוויסות שינה וערות, כמו קליפת המוח המוטורית, ההיפוקמפוס והקורטקס הפרה-פרונטלי.
פעילות גופנית משפיעה על השינה דרך כמה מסלולים:
-
יוגה מעלה פעילות ״גברגית״ (כלומר של הנוירוטרנסמיטור GABA) ומעכבת היפראקטיבציה של האמיגדלה. בכך היא מקלה על תסמיני חרדה ודיכאון שפוגעים ביכולת להירדם.
-
טאי צ'י מגביר טונוס פאראסימפטטי, מרגיע את פעילות מערכת העצבים הסימפטטית ובכך מפחית עוררות יתר פיזיולוגית.
-
הליכה או ריצה עשויה לשפר שינה דרך מסלולים פסיכופיזיולוגיים, ובכלל זה שריפת אנרגיה מהירה יותר, הפחתת קורטיזול, שיפור של ויסות רגשי, הגברה של הפרשת מלטונין ושיפור יחס השינה העמוקה (ֿחיוני להורמון גדילה לתיקון רקמות, תחזוק המערכת החיסונית, ניקוי רעלים ופסולת מטבולית, בניית זיכרונות ארוכי טווח ועוד).
מה יצא?
-
יוגה - האלופה שמעלה את זמן השינה ב-110 דקות בממוצע. יוגה משפרת יעילות שינה (15.6%), להפחית התעוררויות אחרי תחילת השינה (56 דקות פחות) ולקצר זמן הירדמות (29 דקות פחות). קראו עוד על התרומה של יוגה לחיי הנפש.
-
טאי צ'י - מציעה יעילות מתמשכת ומגוונת שמפחיתה ציוני PSQI ב-4 נקודות, מעלה את זמן שינה הכולל (52 דקות), מפחיתה התעוררויות אחרי שנכנסים לשינה (36 דקות) ומקצרת את משך הזמן שלוקח להירדם (24 דקות). טאי צ'י מגדיל זמן שינה לאורך זמן.
-
הליכה או ריצה - משפרת את התפקוד היומיומי ומביאה להפחתה בציוני ISI (מדד חומרת נדודי שינה) ב-9.6 נקודות בממוצע, מה שמצביע על שיפור רב ערך בתפקוד היומיומי ובעירנות במהלך היום.
מחקרים אקראיים מבוקרים מצביעים על כך שטיפול קוגניטיבי-התנהגותי (CBT) לאינסמוניה יעיל יותר ובעל השפעה מתמשכת יותר על נדודי שינה מאשר תרופות.
עם זאת, להעברה של CBT בקליניקה יש כמה מחסומים, כמו מחסור במטפלי CBT מיומנים, היעדר מודעות בקופות, צורך בזמן עד שרואים תוצאות, עלויות למטופל ומגבלות נגישות.
בהתחשב ביתרונות של פעילות גופנית כמו יוגה, טאי צ'י והליכה או ריצה - כולל עלות נמוכה, תופעות לוואי מינימליות ונגישות גבוהה - התערבויות כאלה מתאימות היטב לשילוב בתוכניות התערבות אישיות וקהילתיות.
אם צורות שונות של פעילות גופנית משפיעות בצורה שונה על תסמיני נדודי שינה, יש חשיבות רבה של תכנון טיפול פסיכולוגי מותאם אישית:
-
יוגה מתאימה במיוחד למי שמעוניין להגדיל את זמן השינה כולל.
-
טאי צ'י עשוי להציע יתרונות פוטנציאליים לתסמינים קליניים ספציפיים כמו יעילות שינה נמוכה, קושי בתחילת השינה והתעוררויות תכופות בלילה.
-
חשוב שמי שמתמודד בעיקר עם פגיעה בתפקוד היומיומי שקשור לנדודי שינה - כמו עייפות, ירידה בריכוז והפרעות רגשיות - ידע כי הליכה או ריצה, הן הפעילות הגופנית המועדפת כדי להפחית את ההשלכות של שינה לקויה בשעות הערות.
בקיצור, פעילות גופנית היא טיפול יעיל לשיפור השינה במטופלים עם נדודי שינה.
בין התערבויות הפעילות הגופנית השונות, יוגה, טאי צ'י והליכה או ריצה יעילים יותר מפעילויות אחרות.
הנתונים העדכניים תומכים בשימוש בפעילות גופנית כאסטרטגיה לטיפול עצמי ראשוני בנדודי שינה, ומציעים אפשרות טיפולית בטוחה, נגישה וחסכונית, עם או בלי טיפול CBT לאינסומניה או לנרקולפסיה.
פעילות גופנית לטיפול באינסומניה
מחקר מטא-אנליזה על יעילות סוגי פעילות שונים
התוצאות העיקריות
יוגה
הגדילה משמעותית את משך השינה הכולל בעוד 110 דקות בממוצע. שיפור ביעילות השינה ובזמן ההירדמות, עם פחות התעוררויות במהלך הלילה.
טאי צ'י
שיפור איכות השינה עם השפעות מתמשכות לאורך זמן. הוספת 52 דקות שינה בממוצע, פחות התעוררויות בלילה וזמן הירדמות קצר יותר ב-25 דקות.
הליכה או ריצה קלה
הפחתה משמעותית בחומרת נדודי השינה בכמעט 10 נקודות במדד ISI. שיפור בתפקוד היומיומי והעירנות במהלך היום.
מסקנה?
פעילות גופנית יכולה להיות טיפול עצמי מצוין לנדודי שינה. יוגה, טאי צ'י והליכה/ריצה קלה מציגות את התוצאות הטובות ביותר ויכולות לשמש כחלופה או תוספת לטיפולים מסורתיים, כמו CBT לאינסמוניה.
חשוב לציין שיש צורך בעוד מחקרים כדי לחזק את הממצאים ולפתח הנחיות קליניות ספציפיות יותר
בואו נדבר על הדברים
החשובים באמת
להתאמה אישית -
עם ראש המכון
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
מקורות:
Bu, Z., Liu, F., Shahjalal, M., Song, Y., Li, M., Zhuo, R., Zhong, Q., Du, Y., Lu, C., Yang, Z., Yang, H., Zhong, P., Liu, J., & Liu, Z. (2025). Effects of various exercise interventions in insomnia patients: A systematic review and network meta-analysis. BMJ Evidence-Based Medicine. https://doi.org/10.1136/bmjebm-2024-113512
טיפול קוגניטיבי התנהגותי (CBT) לנרקולפסיה
נרקולפסיה היא הפרעה נוירולוגית כרונית המתבטאת בדפוסי שינה ועירות בלתי יציבים.
התסמינים שלה כוללים התקפי שינה בלתי רצוניים, שיתוק שינה, קטפלסיה, הזיות היפנגוגיות וישנוניות יומית מתמשכת, גם לאחר שינה מלאה במהלך הלילה.
מעבר לתסמינים הגופניים, נרקולפסיה היא הפרעת שינה המלווה בהשלכות רגשיות, תפקודיות וחברתיות, שעשויות להשפיע מהותית על איכות החיים.
לצד הטיפול התרופתי, קיימת הסכמה בקרב גורמי מקצוע כי נדרשת התייחסות פסיכולוגית מקיפה. בדומה לטיפול קוגניטיבי־התנהגותי (CBT) באינסומניה, גרסה של CBT ממוקד לנרקולפסיה נמצא בעל ערך טיפולי משמעותי, בזכות שילוב בין כלים התנהגותיים, התערבויות קוגניטיביות ותמיכה רגשית מותאמת.
אנו מציעים במכון טמיר טיפול מקצועי המבוסס על עקרונות ה־CBT, כחלק ממערך טיפולי שלם להתמודדות עם נרקולפסיה.
נרקולפסיה: מחלה גופנית, השלכות רגשיות
אם אובחנתם עם נרקולפסיה, או שאתם חושדים בכך, אתם מכירים כנראה את התופעות האלו:
-
הירדמות במהלך היום, בלי שליטה.
-
אובדן שרירים רגעי כשאתם צוחקים או כועסים (קטפלסיה).
-
התעוררות בלילה עם שיתוק שינה.
-
רואים הזיות בכניסה או היציאה מהשינה.
-
מתעוררים עייפים גם אחרי לילה שלם במיטה.
נרקולפסיה היא יותר מהפרעה ביולוגית. היא גם מפחידה, מביכה, מעוררת בדידות.
היא פוגעת בעבודה, בזוגיות, בנהיגה, בהערכה העצמית.
יותר ויותר מטופלים מגיעים אלינו למכון טמיר, לפני או אחרי מעבדת שינה, ומבקשים:
"אני צריך מענה רגשי לנרקולפסיה. לא רק כדור שיחזיק אותי ער".
אז מהו טיפול CBT לנרקולפסיה?
CBT , או טיפול התנהגותי קוגניטיבי, הוא גישה פסיכולוגית מבוססת מחקר, שמתמקדת בשני צירים עיקריים:
-
התנהגות - עיצוב מחודש של הרגלים ואורח חיים.
-
קוגניציה - שינוי דפוסי חשיבה שמעמיקים את הקושי.
כשמדובר ב־CBT להפרעות שינה כמו נרקולפסיה (CBT-N), מדובר בטיפול פסיכולוגי שמשלב ידע נוירולוגי, כלים התנהגותיים ותמיכה רגשית.
במכון טמיר אנו מאמינים בגישה מותאמת אישית:
טיפול CBT שמכבד את הייחוד של כל אדם, אך גם נשען על מה שהוכח מדעית כעוזר.
למי זה מתאים?
-
אנשים שאובחנו עם נרקולפסיה ומחפשים טיפול רגשי תומך.
-
צעירים שמתקשים לנהל אורח חיים יציב בגלל התקפים.
-
מבוגרים שרוצים להפחית תלות בתרופות.
-
הורים למתבגרים עם נרקולפסיה.
-
מי שמרגיש שנרקולפסיה משתלטת על הזהות, ולא רק על הגוף.
מה כולל טיפול CBT לנרקולפסיה?
1. בניית שגרה יציבה ומותאמת (רכיב התנהגותי)
-
תכנון תנומות קצרות בזמנים קבועים.
-
הקפדה על שעות שינה אחידות.
-
חשיפה מבוקרת לאור טבעי בבוקר.
-
פעילות גופנית מותאמת (ללא עומס יתר).
2. עבודה על רגשות ומחשבות (רכיב קוגניטיבי)
-
התמודדות עם בושה, דימוי עצמי ירוד, חרדה בציפייה להתקפים.
-
איתור דפוסי חשיבה שליליים סביב המחלה.
-
שינוי תפיסות כמו "אני לא מתפקד", "לא כדאי לי לנסות", "כולם שופטים אותי".
-
הכנה לאינטראקציות חברתיות או מקצועיות מאתגרות.
3. חינוך והבנה מעמיקה של ההפרעה (פסיכו־חינוך)
-
למה נרקולפסיה מתרחשת - ולמה זה באמת לא באשמתך.
-
איך לנהל את בעיית השינה לאורך זמן, כולל תקשורת עם הסביבה.
-
איך לשלב נכון תרופות, שינה נכונה ומיומנויות התנהגותיות, כמו הגיינת שינה.
יש דבר כזה "להסתדר" עם נרקולפסיה?
התשובה היא אבל נדרש תהליך.
אצל רבים מהמטופלים שלנו, CBT לנרקולפסיה הוא נקודת מפנה.
למשל:
-
סטודנט שבנה לו לוח תנומות שעוזר לו להתרכז בלמידה
-
אמא צעירה שלמדה להסביר לבן הזוג למה היא מתמוטטת בלי אזהרה
-
אדם שלא נהג שנים, וחזר לנהוג בזהירות ובתיאום עם מצבו
-
מתבגר שלמד לנהל את הרגשות שמפעילים קטפלסיה
ההפרעה לא נעלמה – אבל כבר לא ניהלה אותם.
שאלות ותשובות על CBT לנרקולפסיה
איך CBT לנרקולפסיה שונה מ‑CBT לאינסומניה?
CBT לנרקולפסיה (CBT‑N) מותאם להפרעות במחזורי ערות‑שינה והוא כולל תכנון תנומות יזומות ויצירת שגרה התנהגותית יומית לצד טיפול בתהליכים קוגניטיביים, בעוד CBT‑I מכוונת בעיקר לאנשים הסובלים מקשיי הירדמות ולשיפור איכות השינה הלילית בלבד .
מהם המרכיבים העיקריים של טיפול CBT‑N – קוגניטיבי, התנהגותי או פסיכו־חינוכי?
CBT לנרקולפסיה משלב שלושה רכיבים מרכזיים: רכיב התנהגותי שכולל תנומות קבועות והיגיינת שינה, רכיב קוגניטיבי שמטפל בדפוסי חשיבה שליליים ופסיכו‑חינוך שמסביר נוירולוגיה של המחלה ומטרות טיפוליים – לפי הנחיות מקצועיות עדכניות.
אילו גישות CBT משלימות יכולות לשפר את ההתמודדות עם נרקולפסיה (כגון MBSR או DBT)?
מלבד CBT‑N מציעים חוקרים לשלב גישות נוספות: MBSR (מודעות קשובה) לצמצום חרדה ומתח, DBT כדי להעניק כלים לניהול רגשי, ו‑ACT לטיפוח קבלה והתגברות על פחד משפילה – באמצעות כלים אלה ניתן להגביר שליטה ושיקום נפשי במצבים כרוניים.
מהו סדר הפגישות האופטימלי בטיפול CBT‑N – אורך, תדירות ותכנים בכל שלב?
הפרוטוקול הנפוץ נמשך עד 10 פגישות שבועיות, באורך של 50 דקות כל אחת, כאשר בתחילתו מתמקדים באבחון ותכנון התנהגותי (תנומות, שגרה), באמצעות טיפול קוגניטיבי ושינויים מחשבתיים, ובסוף הדגשת פסיכו־חינוך ותכנון לשימור ההישג.
אילו מדדים אובייקטיביים וסובייקטיביים ניתן להשתמש בהם כדי להעריך את השיפור במהלך CBT‑N?
הערכת שיפור נעשית באמצעות שאלונים סובייקטיביים כמו Epworth Sleepiness Scale למדידת ישנוניות ו‑PHQ/DASS להערכת חרדה ודיכאון, ובדיקות אובייקטיביות למחזורי שינה (כגון MSLT או יומני שינה), ונמצא שבמעקב שאחר הטיפול נצפים שיפור באיכות שינה, הפחתת קטפלסיה ותפקוד יומיומי.
מה אומרים המחקרים?
✔️ מחקרים מצביעים על כך ש־CBT עוזר להפחית תסמינים כמו ישנוניות יומית וקטפלסיה, ולשפר תפקוד יומיומי.
✔️ טיפול משולב (CBT + תרופות) עדיף על טיפול תרופתי בלבד – גם במדדים אובייקטיביים וגם בהרגשה האישית של המטופל.
✔️ CBT עשוי לסייע בהפחתת מינוני תרופות לאורך זמן.
למעשה, CBT הפך להמלצה רשמית כטיפול תומך לנרקולפסיה.
איך זה עובד בפועל?
במכון טמיר תעבור/י תהליך מובנה שכולל:
-
פגישת ייעוץ ראשונית – התאמה מקצועית למטפל/ת מומחה/ית.
-
טיפול CBT קצר-מועד (8–16 פגישות) לפי הצורך.
. -
אפשרות לטיפול אונליין או פרונטלי בתל אביב וסניפים נוספים.
-
תמיכה בין הפגישות (במידת הצורך) במייל או בוואטסאפ.
-
הפניה לרופא שינה מומחה במידת הצורך.
למה דווקא במכון טמיר?
-
צוות פסיכולוגים קליניים ומומחים אחרים עם ניסיון בהפרעות שינה.
-
התמחות בטיפול CBT ממוקד־מטרה.
-
התאמה אישית לפי מיקום, תקציב, אופי הקשר והעדפות.
-
מודל טיפולי גמיש: ניתן לשלב טיפול אישי, משפחתי, ייעוץ תרופתי
-
ניסיון מוכח עם מטופלים עם נרקולפסיה – כולל ליווי לאורך זמן.
רוצה לדבר איתנו?
במכון טמיר, אנחנו מבינים שנרקולפסיה היא לא רק שינה – אלא גם סיפור חיים.
נשמח לשמוע ממך, להבין איפה אתה/את עומד/ת, ולחשוב יחד איך נוכל לעזור.
לתיאום פגישת ייעוץ אישית עם פסיכולוג או מטפל CBT מומחה לטיפול בהפרעות שינה, תאמו שיחת ייעוץ להתאמה אישית.
עם טיפול רגשי נגיש, מקצועי ומותאם אישית אפשר להתחיל להחזיר את השליטה.
בואו נדבר על הדברים
החשובים באמת
להתאמה אישית -
עם ראש המכון
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
מומחים מומלצים לטיפול בדיכאון ברחובות ובשפלה (2025)
כשרחובות נראית אפורה – מה עושים עם דיכאון?
לפעמים התחושה היא שהכול עייף. דברים שפעם עוררו עניין – מוזיקה, טיול קצר בגבעות של מזכרת בתיה, מפגש עם חברים – כבר לא מצליחים לעורר דבר. התחושה הזו, של כבדות מתמשכת, חוסר חשק וחוסר טעם, היא לא רק ״עייפות החומר״. דיכאון קליני הוא מצב רפואי – לא גזירת גורל, לא ״חולשה״ ולא משהו שעובר לבד.
דווקא ברחובות ובאזור השפלה, אזור מתפתח עם מוסדות מחקר מהמתקדמים בארץ, קיימים גם מרכזי טיפול מהשורה הראשונה שמתמודדים עם אחת התופעות הכי נפוצות – והכי מושתקות – בישראל של 2025: דיכאון.
החדשות הטובות הן שהיום אנחנו יודעים הרבה יותר על דיכאון: איך הוא נראה, מה גורם לו, ואיך מטפלים בו. יש כאן שילוב בין שיטות טיפול מוכחות (כמו CBT), טכנולוגיות מתקדמות (Deep TMS למשל), ויוזמות חברתיות מקומיות שהופכות את בריאות הנפש לעניין קהילתי ולא אישי בלבד.
במאמר הזה תמצאו מענה לכל שאלה חשובה שקשורה לטיפול פסיכולוגי באזור רחובות והשפלה, בדגש על דיכאון, בין אם אתם שוקלים טיפול פרטי או מחפשים מענה בקופת החולים, בין אם זה לכם או למישהו קרוב.
מטפלים בדיכאון ברחובות והאזור - בהתאמה אישית
מומחים לטיפול בדיכאון בשפלה - צוות מכון טמיר

רועי קוטלובסקי
MSW
מכון טמיר רחובות
ליבי מרחב
MA
מכון טמיר נס ציונה
גליה כץ
MSW
מכון טמיר באר יעקב
כלנית שפיצר
MSW
מכון טמיר רחובות
גלי יעקובי
MSW
מכון טמיר רחובות
נורית אלנהורן
MA
מכון טמיר רחובות
דלית גטניו
MSW
מכון טמיר רחובות
דבי בן אור
MSW
מכון טמיר גדרה
ד״ר אהרון שבי
MSW
מכון טמיר רחובות
דרור זבולון
MSW
מכון טמיר ראשון לציון
דרורה הראל
MSW
מכון טמיר ראשון לציון
נטלי ליבליך ברכה
M.A.
מכון טמיר ראשון לציון
שני לירן מסילתי
MSW
מכון טמיר שוהם
קרני קידר
MA
מכון טמיר בשפלה
שירלי בכר-מערבי
MSW
מכון טמיר בשפלה
שלי אבן הרה
MSW
מכון טמיר בשפלה
אורית זיידמן
MA
מכון טמיר ראשון לציון
איריס עצמון
MA, CBT
מכון טמיר בשפלה
אוריין גלעדי
MA
מכון טמיר בשפלה
ימית טלה
MSW
מכון טמיר בשפלה
אלינה רבינוביץ'
MA
מכון טמיר ראשון לציון
יעלה דגן
MA
מכון טמיר רחובות
לינדה אביטן
MA
מכון טמיר בשפלה
מיכל בן-עזרא
MA
מכון טמיר בשפלה
נורית כהן לאור
MSW
מכון טמיר בשפלה
עינת סוקול
MSW
מכון טמיר בשפלה
תוכן עניינים
- מהו דיכאון קליני – ואיך הוא שונה מעצבות רגילה?
הבנה בסיסית של ההבדלים בין דיכאון לבין "תקופה קשה", והסימנים שדורשים התייחסות מקצועית. - איך נראה דיכאון באזור השפלה – נתונים, הקשרים ומגמות
סקירה של מגמות אזוריות, כולל נתוני פנייה לטיפול, השפעות ביטחוניות וקהילתיות, ומחקרים פורצי דרך ממכון ויצמן. - אפשרויות הטיפול הקיימות ברחובות והשפלה – מה זמין ואיפה?
- טיפול ציבורי (קופות החולים, קפלן)
- טיפול פרטי (מכון טמיר, פסיכולוגים קליניים)
- שילוב גישות (CBT, דינמי, EMDR, ACT)
- טיפולים מתקדמים: Deep TMS, קטמין, נזעי חשמל
- טיפול ציבורי (קופות החולים, קפלן)
- איך בוחרים את הטיפול המתאים?
תהליך ההתאמה, חשיבות הקשר עם המטפל, מה קורה בפגישה ראשונה, ומה כדאי לברר מראש. - מחירים, תורים וזמינות – מה אפשר לקבל ובכמה זמן?
זמני המתנה, טפסים, עלויות בטיפול ציבורי לעומת פרטי, ומה כולל טיפול ״במחיר חברתי״? - קהילה ותמיכה: ערוצים נוספים לריפוי והתמודדות
קווים חמים, קבוצות תמיכה, שיקום תעסוקתי, מרכזים כמו ״רוח ים״ ו״ידיד נפש״. - שאלות נפוצות: האם כדאי לערב את המשפחה? מתי טיפול תרופתי? איך יודעים שזה עובד?
תשובות לשאלות שכיחות בקרב פונים חדשים. - איך מתחילים? הצעד הראשון יכול להיות היום
הסבר פשוט לפנייה למטפל, כולל אפשרות להתייעצות דיסקרטית עם צוות מכון טמיר.
מהו דיכאון קליני ואיך הוא שונה מעצב רגיל?
"אני פשוט מרגיש שאין טעם לקום מהמיטה. כל דבר מרגיש כמו מאמץ שלא משתלם".
ככה פתח גבר בן 34 את שיחת ההיכרות שלו עם פסיכולוגית באחת הקליניקות ברחובות.
הוא עבד במשרה מלאה, חי בזוגיות, ו"על פני השטח הכול היה בסדר". רק שזה לא הרגיש ככה.
כולנו חווים ירידות, אז מתי זה דיכאון?
עצבות היא רגש אנושי טבעי. היא מופיעה אחרי פרידה, אובדן, אכזבה – ולפעמים גם בלי סיבה נראית לעין.
אבל כשעצב הופך מתמשך, משתלט על היכולת ליהנות מדברים, ומתחיל לפגוע בתפקוד – ייתכן שמדובר בדיכאון קליני.
דיכאון קליני, או כפי שהוא נקרא במונחים המקצועיים הפרעת דיכאון מז'ורית (MDD), הוא הרבה מעבר למצב רוח ירוד.
מדובר בהפרעה נפשית מוכרת שיכולה להשפיע על מצב הרוח, על החשיבה, על הגוף ועל הקשרים החברתיים. והיא הרבה יותר נפוצה ממה שנדמה.
בישראל, לפי נתונים עדכניים ממשרד הבריאות (2025), מעל 20% מהאוכלוסייה הבוגרת דיווחו על תסמינים דיכאוניים כלשהם בשנה החולפת.
באזור רחובות והשפלה, הנתון הזה אפילו גבוה יותר, במיוחד בעקבות אירועי המלחמה והמצב הביטחוני.
סימנים נפוצים לדיכאון – איך מזהים?
הקריטריונים הרפואיים לאבחון דיכאון כוללים לפחות חמישה מתוך הסימפטומים הבאים (מתוך DSM-5), שמופיעים כמעט כל יום במשך לפחות שבועיים:
-
מצב רוח ירוד מתמשך
-
ירידה בעניין ובהנאה כמעט מכל פעילות
-
ירידה או עלייה חדה בתיאבון/משקל
-
קשיי שינה (נדודי שינה או שינה מופרזת)
-
תחושת עייפות או חוסר אנרגיה
-
תחושת חוסר ערך או אשמה מופרזת
-
קושי להתרכז או לקבל החלטות
-
האטה פסיכומוטורית או תזזיתיות
-
מחשבות אובדניות, רצון להיעלם או ניסיון לפגוע בעצמי
שני התסמינים הראשיים הם:
-
מצב רוח ירוד – עצב עמוק, תחושת ריקנות או ייאוש.
-
חוסר הנאה – דברים שבעבר הסבו הנאה מרגישים עכשיו "שטוחים" או סתמיים.
ההבדל בין עצב לדיכאון
|
מאפיין |
עצב רגיל |
דיכאון קליני |
|
משך הרגש |
ימים ספורים |
שבועות ואף חודשים |
|
השפעה על תפקוד |
קיימת אך מוגבלת |
פוגעת בשגרה, עבודה, משפחה וחברה |
|
תגובה לגירויים חיוביים |
משתפר לעיתים עם תמיכה |
כמעט לא מגיב – גם לא לדברים טובים |
|
מחשבות שליליות |
זמניות ומוגבלות |
קבועות, שליליות, לעיתים עם אשמה עמוקה |
|
מצב פיזי |
עייפות זמנית |
פגיעה בשינה, תיאבון, אנרגיה, תנועה |
מיתוסים נפוצים על דיכאון – ולמה הם לא נכונים
"זה הכול בראש, תתגבר"
↳ דיכאון הוא מצב רפואי שמשפיע גם על המוח וגם על הגוף. יש שינויים מדידים בחומרים כימיים במוח, דפוסי חשיבה והפעלה עצבית.
"רק מי שחווה טראומה חווה דיכאון"
↳ דיכאון יכול להופיע גם כשאין טריגר ברור. יש לו רכיב גנטי, רגשי, חברתי ולעיתים גופני (כולל מחלות רקע, אובדן חוש הריח, חוסר שינה כרוני ועוד).
"אי אפשר לטפל בלי תרופות"
↳ זה לא נכון. עבור דיכאון קל עד בינוני, טיפול בשיחה (כמו CBT או טיפול דינמי) נמצא יעיל מאוד – ולעיתים אף עדיף. רק במקרים חמורים או עמידים מוסיפים תרופות או טיפולים ביולוגיים.
דיכאון ברחובות והשפלה – למה זה רלוונטי במיוחד כאן?
בשנים האחרונות נצפתה עלייה חדה באבחונים של דיכאון וחרדה בקרב בני נוער ומבוגרים ברחובות, נס ציונה, גדרה ויבנה.
אירועים ביטחוניים כמו מתקפת הטילים באפריל 2025 וחשיפה עקיפה לאירועי ה-7 באוקטובר, יחד עם העלייה ביוקר המחיה והבדידות החברתית – יוצרים קרקע פוריה להתפרצות דיכאון אצל רבים.
לצד זאת, אזור רחובות הפך גם למרכז מחקרי שיש בו טיפולים פורצי דרך בדיכאון – בזכות מכון ויצמן, מרכז רפואי קפלן, מרפאות קהילתיות וברמה היישומית, של טיפול פסיכולוגי בדיכאון, גם שירותים כמו מכון טמיר שמנגישים טיפול פסיכולוגי מותאם אישית במחיר שפוי.
לסיכום, אם אתם מזהים בעצמכם או באדם קרוב תסמינים מתמשכים של דיכאון – זו לא בושה, זו לא חולשה.
זו קריאה פנימית לעזרה. והעזרה נמצאת – ברחובות ובסביבתה.
יש מי שמבין, יודע ומסוגל לסייע.
איך נראה דיכאון באזור השפלה – נתונים, הקשרים ומגמות
כדי להבין את הדיכאון מקרוב, צריך להסתכל לא רק על התחושות הפנימיות, אלא גם על התמונה הרחבה – איך הסביבה משפיעה, מה מייחד את האזור שבו אנחנו חיים, ואילו מגמות אנחנו רואים בשטח.
אזור השפלה – פסיפס חברתי שמתמודד עם עומסים ייחודיים
האזור שמכונה "השפלה הדרומית" כולל את רחובות, יבנה, נס ציונה, גדרה, מזכרת בתיה, קריית עקרון, בית עובד וישובים נוספים – אזור עם גיוון אוכלוסייתי משמעותי: צעירים, ותיקים, חרדים, דתיים, חילונים, עולים חדשים, סטודנטים, חוקרים, וגם לא מעט אוכלוסיות מוחלשות.
בתוך המורכבות הזו מתבלטות כמה מגמות שמשפיעות על בריאות הנפש המקומית:
-
אירועים ביטחוניים תכופים – רחובות וסביבותיה חשופות באופן קבוע לאיום טילים, מה שמגביר סטרס כרוני, גם אם לא מדווחים עליו בגלוי.
-
קצב חיים גבוה – שילוב של דרישות כלכליות, נגישות גבוהה למרכז (ת״א-רשל״צ), וציפיות להישגיות – לצד פערי שכר בין עובדים במכון ויצמן/תעשייה עתירת ידע לבין שאר האוכלוסייה.
-
פערי נגישות לטיפול נפשי – למרות הקירבה הגיאוגרפית למרכז, עדיין קיימת בעיה של זמינות מטפלים ציבוריים, בעיקר ביישובים הקטנים יותר.
מה אומרים הנתונים? עלייה דרמטית בפניות לעזרה נפשית
לפי נתוני קופות החולים ומשרד הבריאות:
-
בין השנים 2019–2024 חלה עלייה של כ־35% בפניות לפסיכיאטרים ופסיכולוגים ברחובות ונס ציונה.
-
בקופת חולים כללית באזור הדרום־מרכז, זמני ההמתנה לפסיכולוג קליני עולים לעיתים על 3 חודשים.
-
מרפאות ציבוריות בגדרה וביבנה מדווחות על ריבוי פניות בעקבות תסמיני דיכאון אצל בני נוער מאז מלחמת חרבות ברזל.
נתונים ממחלקת הפסיכיאטריה בקפלן (2024) מצביעים על עלייה במספר האשפוזים הקשורים לדיכאון חמור, במיוחד בקרב נשים בגילאי 30–45.
מאידך, מרפאות פרטיות באזור מדווחות על ירידה בגיל הממוצע של פונים, כולל צעירים אחרי צבא, סטודנטים ובוגרי אוניברסיטת רחובות (לשעבר שלוחת האונ' הפתוחה).
מחקרים מהשפלה: הקשר בין סטרס, מיקוד שליטה ודיכאון
אחד המחקרים הבולטים שנערכו לאחרונה במכון ויצמן, בשיתוף עם המרכז לבריאות הנפש נס ציונה, חקר את הקשר בין רמות סטרס יומיומיות לבין סיכון לדיכאון.
הממצא המרכזי: אנשים עם "מיקוד שליטה חיצוני" (תחושת חוסר שליטה על חייהם) נמצאו בסיכון גבוה פי 2.7 לפתח דיכאון – במיוחד כאשר הם חיים באזור המושפע מאיומים ביטחוניים חוזרים.
מחקר נוסף שנערך בקרב בני נוער ברחובות, בגדרה ובקריית עקרון, גילה קשר בין דימוי גוף נמוך במדיה החברתית לבין הופעת סימני דיכאון תוך פחות משנה – בעיקר בקרב בנות בגילאי 13–17.
תופעה ייחודית: "דיכאון תפקודי" במעמד הביניים המקומי
ברחובות, נס ציונה ויבנה – יישובים עם אחוז גבוה של משכילים ועובדים בענפי הייטק, מחקר וחינוך – עולה יותר ויותר תופעה המכונה בשנים האחרונות "דיכאון תפקודי".
זהו מצב שבו האדם ממשיך לנהל חיים "רגילים" כלפי חוץ (עבודה, זוגיות, הורות), אבל חווה בפנים ריקנות, תשישות נפשית, חוסר שמחת חיים, ולעיתים גם התנתקות רגשית.
במילים של מטופל שהגיע למכון פסיכולוגי ברחובות:
"אני עושה הכול – אבל כלום לא מרגיש אמיתי. אין לי שום רגע שאני פשוט שמח".
למה חשוב להכיר את ההקשר המקומי?
הבנה של הסביבה היא שלב חשוב בדרך לריפוי. טיפול בדיכאון הוא לא רק "מה קורה בתוכי", אלא גם מה קורה סביבי – בבית, בעבודה, בשכונה, במבנה התמיכה הקהילתי.
בקליניקות רבות ברחובות והשפלה, ההתייחסות הזו – של קונטקסט – היא חלק בלתי נפרד מהגישה הטיפולית.
? לסיכום פרק זה:
דיכאון באזור השפלה מושפע לא רק מהמצב האישי, אלא גם ממתחים סביבתיים, חברתיים וביטחוניים. ככל שההכרה הציבורית מתרחבת, כך מתרחבות גם אפשרויות הטיפול. השאלה החשובה עכשיו היא: מהן אותן אפשרויות – ואיך בוחרים ביניהן?
אפשרויות הטיפול בדיכאון הקיימות ברחובות והשפלה – מה זמין ואיפה
הצעד הראשון בטיפול בדיכאון – פנייה לעזרה – הוא גם הצעד הכי קשה. מרגע שעושים אותו, עולה השאלה: איפה מתחילים? עם מי מדברים? ובאיזו שיטה?
למזלם של תושבי רחובות והשפלה, קיימות כיום אפשרויות מגוונות לטיפול נפשי, הן במערך הציבורי (קופות החולים, בתי חולים ומרפאות לבריאות הנפש), והן במסגרות פרטיות. במקביל, קיימת מגמה מתרחבת של גישה טיפולית משולבת: טיפול נפשי יחד עם ליווי תרופתי, טיפול קבוצתי, ואפילו חדשנות טכנולוגית.
1. טיפול דרך קופות החולים – מה כלול?
כל מבוטח בקופת חולים זכאי לשירותים פסיכולוגיים דרך סל הבריאות.
מה כולל השירות?
-
מספר מוגבל של פגישות (בדרך כלל 12–20) אצל פסיכולוג מוסמך או עובד סוציאלי קליני
-
אבחון ראשוני והפניה לתרופות אם יש צורך
-
ברוב המקרים – שיטת טיפול מבוססת CBT (טיפול קוגניטיבי-התנהגותי)
קופות הפעילות באזור:
- קופת חולים כללית – מציעה שירותי בריאות הנפש במרפאות בריאות הנפש ברחובות ונס ציונה (למשל ברח' יעקב 16).
- מכבי – המרכז לבריאות הנפש של מכבי ברחובות נותן מענה פסיכולוגי ופסיכיאטרי למבוגרים ונוער.
- מאוחדת ולאומית – מפעילות שירותים דרך ספקים חיצוניים באזור, חלקם בשיתוף פעולה עם מכונים פרטיים.
? חיסרון עיקרי: זמני המתנה ארוכים – לעיתים מעל חודשיים.
? יתרון: עלות נמוכה מאוד (השתתפות עצמית סמלית או אפסית).
2. טיפול פרטי ברחובות, נס ציונה והסביבה
במרחב השפלה פועלים מאות מטפלים פרטיים – פסיכולוגים קליניים, פסיכותרפיסטים, מטפלים באמנות, פסיכיאטרים ועוד. היתרון המרכזי של טיפול פרטי הוא זמינות גבוהה יותר, התאמה אישית ושיטות טיפול מגוונות.
שיטות טיפול נפוצות בדיכאון בטיפול פרטי:
-
CBT – ממוקד ומוכח מדעית, עם דגש על זיהוי דפוסי חשיבה שליליים ושינוי התנהגות.
-
טיפול דינמי – בוחן את מקורות הדיכאון לעומק (יחסים, טראומות, זהות).
-
EMDR – יעיל במיוחד במקרים של דיכאון עם רקע טראומטי.
-
ACT – טיפול בקבלה ומחויבות, מתאים לדיכאון עם קושי בוויסות רגשי.
-
טיפול זוגי / משפחתי – במקרים שבהם הקשר הבינאישי תורם להחמרת הסימפטומים.
מכון טמיר – ברחובות, נס ציונה, מזכרת בתיה והאזור-
אנחנו טובים בטיפול בדיכאון, אבל יותר מזה, יש לנוהתמחות בהתאמת מטפל למטופל. המכון מציע טיפול במחיר נגיש, כולל אפשרות ל-CBT לדיכאון, טיפול אונליין או פרונטלי.
? מענה ראשוני תוך 48 שעות, גם בשעות הערב.
3. טיפולים חדשניים לדיכאון – רחובות מובילה גם כאן
רחובות היא לא רק עיר המדע – היא גם בין הערים הראשונות בארץ בהן מוצעים טיפולים חדשניים לדיכאון:
✅ Deep TMS (גרייה מגנטית עמוקה)
-
מוצע במרכזים רפואיים כמו קפלן ובקליניקות פרטיות
-
לא פולשני, ללא תרופות, יעיל לדיכאון עמיד
-
דורש סדרת טיפולים יומית (כ-20–30 מפגשים)
✅ טיפול בקטמין
-
ניתן במסגרת רפואית בלבד (בפיקוח פסיכיאטרי)
-
מתאים לדיכאון חמור שלא מגיב לטיפול רגיל
-
מוצע כיום גם באשדוד ובת״א – אך מטופלים מרחובות יכולים לקבל הפניה
✅ נזעי חשמל (ECT)
-
טיפולי קו שלישי, באשפוז בלבד
-
זמינים בבתי חולים פסיכיאטריים באיזור המרכז – לא ניתנים באופן ישיר ברחובות, אך תושבי השפלה זכאים להפניה
4. מסגרות קהילתיות וסיוע רגשי מקומי
מעבר לטיפול הפסיכולוגי עצמו, ישנם גופים קהילתיים הפועלים לסיוע רגשי:
-
מרכזי החוסן של עיריית רחובות – מציעים קבוצות תמיכה לאחר טראומה, ליווי לאחר אירועים ביטחוניים, ולעיתים גם טיפול פרטני.
-
ידיד נפש – נס ציונה – מסגרת שיקומית המסייעת לאנשים אחרי משבר נפשי, עם ליווי אישי.
-
עמותות כמו סה"ר או ער"ן – מענה דיסקרטי אונליין לכל הגילאים.
באזור רחובות והשפלה קיימות כיום אפשרויות טיפוליות מגוונות, ציבוריות ופרטיות, המתאימות לכל גיל, רקע והעדפה טיפולית. החוכמה היא לדעת מה קיים – ולבצע התאמה מדויקת, מקצועית ואנושית. וזה בדיוק מה שעושה את ההבדל.
איך בוחרים את הטיפול המתאים לדיכאון?
גם כשכבר מבינים ש"צריך טיפול", הצעד הבא לא תמיד ברור. לא מעט פונים ברחובות, נס ציונה או גדרה מוצאים את עצמם מתלבטים – ללכת על CBT? דינמי? פרטי או ציבורי? עם פסיכיאטר או בלי? אז בואו נעשה סדר.
הבחירה מתחילה בשאלה – מה חשוב לי?
נסו לשאול את עצמכם:
-
האם אני מרגיש שצריך הקלה מהירה בסימפטומים?
-
האם יש לי רצון להבין את המקור הרגשי לעומק?
-
האם אני זקוק לפגישות תכופות או מרווחות?
-
האם חשוב לי לפגוש מטפל/ת עם גישה מסוימת – רכה? פרקטית? ישירה?
פגישה ראשונה – איך היא נראית?
בין אם מדובר בטיפול דרך קופת החולים ובין אם בקליניקה פרטית, הפגישה הראשונה היא בעיקר היכרות: רקע, שאלות על שינה, תיאבון, יחסים, תקופות משמעותיות, מחשבות, הרגלים. הרבה מטופלים חוששים "לפרוק הכול" מיד – וזה בסדר גמור.
המטרה היא לייצר מרחב בטוח שבו אפשר להתחיל להבין, יחד עם איש מקצוע, מה קורה, ואיזה כיוון טיפולי עשוי להתאים.
חשיבות הקשר עם המטפל
מחקרים מראים שהקשר עם המטפל חשוב לא פחות מהשיטה עצמה.
מטופלים שדיווחו על תחושת אמון, כימיה ופתיחות – בין אם בטיפול CBT קצר או תהליך דינמי ארוך – השיגו תוצאות טובות יותר.
״בסופו של דבר, לא היה לי אכפת אם זה CBT או לא – פשוט היה לי עם מי לדבר בלי להרגיש שאני צריך להסביר למה אני מרגיש מה שאני מרגיש״ (מטופל, רחובות, בן 29)
מחירים, זכאויות וזמינות – מה אפשר לקבל ובכמה זמן?
טיפול ציבורי – מה מגיע לכם?
-
עלות: סביב 150 ש״ח לפגישה, תלוי בהסדר הביטוח המשלים
-
מספר פגישות: לרוב 12-20, המטפל יכול לבקש הארכה ולפעמים יש אישור
-
זמן המתנה ממוצע: בין חודש לשלושה חודשים, תלוי בקופה וביישוב
טיפול פרטי – כמה זה עולה?
|
סוג מטפל |
טווח מחירים |
|
פסיכולוג/ית קליני/ת |
400- 450 ש״ח |
|
מטפל רגשי מוסמך (MA) |
סביב 350 ש״ח |
|
פסיכיאטר (אבחון) |
1000–1500 ש״ח |
|
טיפול במחיר חברתי |
180–280 ש״ח |
הגדרה של "מחיר חברתי" משתנה לפי מקום – במכון טמיר למשל מדובר בטיפול שניתן ע״י פסיכולוגים ומטפלים בכירים במחיר מותאם לקהל רחב.
קהילה ותמיכה – ערוצים נוספים לריפוי והתמודדות עם דיכאון
טיפול אישי הוא ציר מרכזי, אבל הוא לא עומד לבד. אנשים רבים שמרגישים תקועים או מדוכדכים מרוויחים מתמיכה נוספת:
ערוצים נוספים:
- קווים חמים וייעוץ טלפוני – ער"ן (1201), סה"ר (שירות אינטרנטי אנונימי), קווים ללהט"ב ועוד
- קבוצות תמיכה – ברחובות ובנס ציונה פועלות קבוצות תמיכה למתמודדים עם דיכאון
- שיקום תעסוקתי – ארגונים כמו ״עמותת איכות בשיקום״ או ״רוח ים״ מציעים ליווי שיקומי באיזור
- מרכזי חוסן קהילתיים – מספקים סדנאות, קבוצות ופעילויות התומכות בבריאות נפשית בשגרה ובחירום
גם אם אינך מוכן (או יכולה) להתחיל בטיפול אישי – יש לאן לפנות, ויש למי לפנות.
שאלות נפוצות ותשובות שכדאי להכיר
1. איך בוחרים מטפל או מטפלת לדיכאון – במיוחד באזור השפלה?
המפתח הוא התאמה אישית. חשוב לשים לב לא רק להכשרה ולניסיון, אלא גם לשאלה: איך אני מרגיש מולם?
באזור רחובות, נס ציונה, גדרה ויבנה פועלים מטפלים בגישות שונות – CBT, דינמי, EMDR – חלקם מציעים שיחה טלפונית ראשונית ללא תשלום כדי לבדוק התאמה.
המלצה חשובה:
- בקשו לדבר עם המטפל לפני הפגישה – שיחה קצרה יכולה להבהיר אם הכיוון מרגיש נכון.
- חפשו מישהו שמבין את המורכבות שלכם – בין אם אתם גרים לבד במזכרת בתיה או אמהות עסוקות מקריית עקרון.
במכון טמיר, למשל, ההתאמה נעשית תוך שיחה עם מתאמת טיפול מנוסה – שמכירה את המטפלים, את השיטות ואת הפונים.
2. האם CBT באמת עובד נגד דיכאון – או שזה "רק קוגניטיבי"?
CBT (טיפול קוגניטיבי-התנהגותי) נמצא במחקרים כיעיל מאוד לדיכאון – במיוחד אם מדובר בדיכאון קל עד בינוני. אבל זה לא טיפול קר או שטחי. טיפול CBT איכותי כולל:
- הבנה של דפוסי חשיבה שליליים (למשל: "אני לא שווה", "אין לי סיכוי להשתנות")
- שינוי התנהגויות שמזינות את הדיכאון (כמו הסתגרות, דחיינות, ביטול עצמי)
- לעיתים – עבודה על ערכים, מטרות וחיים בעלי משמעות (בעזרת כלים כמו ACT)
במכון טמיר ברחובות יש מטפלים מוסמכים ל-CBT שעובדים גם בגישה חומלת, אנושית ומותאמת לקצב של המטופל. הרבה מעבר ל"תרגילים".
3. מה עושים כשאין לי כוח לכלום – גם לא לפנות לטיפול?
זה אולי נשמע פרדוקסלי, אבל אחד הסימפטומים של דיכאון הוא חוסר מוטיבציה לפנות לטיפול.
כאן בדיוק חשוב לא "לחכות עד שיהיה כוח", אלא לעשות את הצעד הכי קטן שאפשר:
- לשלוח הודעה קצרה
- לבקש ממישהו קרוב שיסייע בתיאום
- לקבוע פגישה אחת בלבד, בלי התחייבות לטווח ארוך
פנייה ראשונית – אפילו קצרה – יכולה להיות נקודת מפנה. גם שיחת טלפון אנונימית לער"ן או מייל למכון טיפול יכולה להוריד את ה״קיר״.
4. האם כל דיכאון מחייב טיפול תרופתי?
לא.
דיכאון קל עד בינוני מגיב לרוב היטב לטיפול בשיחה בלבד (CBT, טיפול דינמי). תרופות מומלצות כאשר:
- יש ירידה משמעותית בתפקוד היומיומי
- קיימות מחשבות אובדניות או עייפות כרונית
- היו ניסיונות קודמים בטיפול ללא שיפור
גם כשיש צורך בתרופות – הן בדרך כלל ניתנות במקביל לטיפול רגשי, לא במקומו. וזה גם לא "לכל החיים" – חלק מהמטופלים מפסיקים אחרי מספר חודשים, בליווי מקצועי.
5. האם דיכאון הוא תוצאה של "אופי חלש"?
חד משמעית לא.
דיכאון אינו תכונה אישית ואינו מעיד על חולשה. מדובר במצב רפואי – עם רכיבים ביולוגיים, גנטיים, נפשיים וחברתיים. אנשים חזקים, מצליחים, רהוטים, חכמים – סובלים ממנו בדיוק כמו אחרים.
אפילו להפך – דווקא אנשים עם סטנדרטים גבוהים לעצמם, נטייה לביקורת עצמית, או כאלה שמרצים אחרים – נמצאים בסיכון גבוה יותר לדיכאון.
דיכאון הוא לא סימן שאתה חלש. לפעמים הוא סימן שהתאמצת יותר מדי, לבד, יותר מדי זמן.
6. איך יודעים אם הטיפול עובד – ומתי להחליף גישה או מטפל?
בדרך כלל, שינוי בטיפול בדיכאון מורגש בהדרגה:
- שינה משתפרת
- פתאום בא לך להקשיב למוזיקה
- אתה שם לב שלא בחרת לשתוק כשמשהו הפריע לך
- מחשבות "שחורות" מופיעות פחות, או משפיעות פחות
אם אחרי 6–8 פגישות לא מורגשת שום תזוזה – כדאי לשוחח עם המטפל על אפשרות לשינוי גישה.
לפעמים זה עניין של התאמה אישית, ולפעמים מדובר בגישה טיפולית שדורשת חיזוק תרופתי או פוקוס אחר.
7. מה עושים כשהמשפחה לא מבינה – או לא תומכת?
לצערנו, דיכאון עדיין נתפס לעיתים כ"עצבות מוגזמת" או "פינוק" – במיוחד בדורות קודמים.
אבל דווקא במצבים האלה, טיפול יכול להוות מרחב מוגן שבו המטופל מקבל הבנה, הכרה ותוקף רגשי.
במקרים מסוימים ניתן לשלב בני משפחה – בפגישה משותפת עם המטפל – כדי לשפר את ההבנה בבית. במקרים אחרים, חשוב פשוט שיהיה למטופל מרחב שהוא רק שלו.
הבשורה: גם אם המשפחה לא מבינה – אפשר להתחזק. והרבה פעמים, כשהמצב משתפר – גם הקשרים מתחילים להשתנות.
לא חייבים להבין הכול לפני שפונים לטיפול – אבל כדאי לדעת שיש מקום לשאלות.
שאלות הן חלק מהתהליך, חלק מההתחזקות, וחלק מהחזרת תחושת השליטה.
והכי חשוב: לא חייבים להרגיש לבד בשום שלב מהדרך.
איך מתחילים? הצעד הראשון יכול להיות כבר היום
לא צריך לחכות לקריסה כדי לפנות לעזרה.
אפשר להתחיל בקטן:
שיחה אחת עם מטפל. בדיקה דיסקרטית במייל. פנייה לקופה או למכון.
ברחובות והשפלה יש מאות אנשי מקצוע טובים, מערכות סיוע, והבנה אמיתית לדקויות של הנפש.
לפעמים, הרגע שבו מישהו שואל "מה שלומך באמת?" – הוא הרגע שבו דברים מתחילים להשתנות.
אם אתם רוצים לדעת עוד, לבדוק התאמה טיפולית, או פשוט לדבר – צוות מכון טמיר עומד לרשותכם ברחובות ובאונליין.
מאמר זה נכתב עבור אנשים אמיצים שמרגישים שמשהו כבר לא כמו פעם ושואלים את עצמם אם אפשר לחזור לחיות באמת.
והתשובה: כן. וואלה כן.
בואו נדבר על הדברים
החשובים באמת
להתאמה אישית -
עם ראש המכון
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
מקורות:
האגודה האמריקאית לפסיכיאטריה. (2013). המדריך לאבחון וסטטיסטיקה של הפרעות נפשיות (DSM-5) (מהדורה חמישית, תרגום לעברית). ירושלים: הוצאת מאגנס.
עמותת סה"ר – סיוע והקשבה ברשת. (ללא תאריך). סיוע רגשי באינטרנט לנוער ומבוגרים. הופק על ידי צוות סה"ר. מתקבל מאתר: https://www.sahar.org.il
עמותת ידיד נפש. (ללא תאריך). שירותי שיקום בקהילה למתמודדים עם דיכאון והפרעות נפשיות. מתקבל מאתר: https://www.yadidnefesh.org.il
קופת חולים כללית. (2025). שירותי בריאות הנפש במחוז דרום־מרכז. מתקבל מאתר: https://www.clalit.co.il/he/info/mental_health_services
מרכז רפואי קפלן. (2024). נתוני פעילות מחלקת בריאות הנפש – אשפוזים ודיכאון באזור השפלה. רחובות: קפלן. [מסמך פנימי, על סמך תכתובת ישירה]
משרד הבריאות. (2024). דוח שנתי – בריאות הנפש בישראל לשנת 2023. ירושלים: האגף לבריאות הנפש. מתקבל מאתר: https://www.health.gov.il/PublicationsFiles/mentalhealth_annualreport_2023.pdf
American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders (5th ed.). https://doi.org/10.1176/appi.books.9780890425596
Cuijpers, P., Karyotaki, E., Reijnders, M., Purgato, M., & de Wit, L. (2023). The effects of psychotherapies for major depression in adults on remission, recovery and improvement: A meta-analysis. Psychological Medicine, 53(2), 295–304. https://doi.org/10.1017/S0033291722001587
National Institute for Health and Care Excellence. (2022). Depression in adults: treatment and management (NG222). https://www.nice.org.uk/guidance/ng222
שיחת הכוונה לקבלת המלצה על הפסיכולוג/ית שלך:
מטפלי CBT מומלצים
מה חדש?
-
שאלון אמסטרדם להערכה עצמית של מיזופוניה (A-MISO-S)
נכון להיום, מיזופוניה אינה מופיעה עדיין כהפרעה עם סיווג עצמאי במדריכי האבחון הרשמיים (ה-DSM-5 או ה-ICD-11). עם…
-
מה ההבדל בין התקף חרדה (פאניקה) לבין התקף פסיכוטי?
אדוארד מונק צייר בשנת 1893 את "הצעקה", אותה דמות מעורערת שאוחזת בראשה, פיה פעור בבעתה, והשמיים סביבה נצבעים בכתום…
-
קבלה רדיקלית של העבר | מיומנות טיפול DBT בטראומה
קבלה רדיקלית של העבר היא ההכרה המלאה והכנה בכל מה שקרה בחיינו, מבלי לנסות להכחיש, להדחיק או להילחם במציאות…
-
איך לתקף פלאשבק רגשי? מיינדפולנס לניהול טראומה רגשית
חלימה צלולה בזמן ערות - זיהוי הלופ הטראומטי בזמן אמת כשהעבר מתחפש להווה, גם אירוע קטן בהווה עלול…
-
12 שאלות ותשובות על טיפול קוגניטיבי התנהגותי בחרדה
מה הטיפול היעיל ביותר לחרדה? משפחת הטיפולים הקוגניטיביים התנהגותיים (CBT) נחשבת לטיפול הפסיכולוגי המוכח ביותר להפרעות חרדה. …
דברו איתנו עוד היום להתאמת פסיכולוג או פסיכותרפיסט בתל אביב ובכל הארץ! צור קשר
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה