תמונת מצב
והמלצות בבריאות הנפש
חיי הנפש: השחיקה של מגיפת הקורונה
טוב, נראה שסופית שהקורונה מאחורינו, גם מעשית וגם פסיכולוגית.
לפי סקר של APA שפורסם במאי 2023, 7 מתוך 10 מבוגרים בארה״ב דיווחו שהם חשים חרדה לגבי השמירה על עצמם ועל בני משפחה. מדובר בשיפור ניכר בהשוואה לימיה הראשונים של המגיפה, תקופה בה 80% מהמבוגרים הביעו חרדה כזו.
זה אולי נראה רחוק, אבל השם COVID-19 מייצג את ההתחלה, בדצמבר 2019.
בתהליך מתמשך של חוסר אונים נלמד למדנו לשבת ולהמתין למה שאומרים לנו, שבעי ציפיות והתפכחויות.
בתנאים כאלה, של שחיקה ציבורית עמוקה בתפיסת הסמכות הרפואית, איך ניתן לדבר על חוסן ובריאות נפשית?
לפני שנצלול לעומק הידע
ראוי לזכור שהקורונה גם הביאה איתה
מתנות בלתי-נשכחות.
למשל, הנה רוקפור בקאבר ל- Seeds of Love,
ביצוע שיש בו כ״כ הרבה דברים שתופסים
את רוח משבר הקורונה. מבריק:
שגרת החירום החדשה הפכה לשגרה.
למדנו והטמענו כמה התנהגויות כחלק טבעי בפק"ל האישי - ריחוק חברתי, מסיכות, שטיפת ידיים, התו הירוק, חל״ת, חיסון (גם לילדים) ועוד מושגים והתנהגויות שהפכו ליומיומיים, לחלק אינהרנטי בשיח.
המאמצים שעשינו בתקופת המגיפה תרמו לפיתוח של עמידות פסיכולוגית מסוימת לפחד, אלא שבמקומו בולטות בעיות אחרות, כמו בדידות, תשישות, לאות ודיכאון.
כל אלה לצד תסמינים של הפרעות נוירופסיכיאטריות שונות המדווחת בקרב יותר מ-20% מחולי הקורונה המתמודדים/ות עם תסמיני קורונה מתמשכים - Long-haul COVID-19 - כמו ערפל מוח.
המתמודדים עם קורונה מתמשכת סובלים משלל תסמינים סומטיים ונוירולוגיים:
אי סבילות לפעילות גופנית; תסמיני מצב רוח, קוגניציה ושינה; תסמונות כאב (למשל, מיאלגיה, כאב נוירופטי, פרסטזיה, כאבי ראש וטינטון); ודיסאוטונומיה, למשל, דפיקות לב, תסמונת פוטס, תת לחץ דם, היפותרמיה וחום (O'Brien, 2022).
הסיכון המוגבר לדיכאון ולחרדה פוחת בד״כ תוך חודשיים, אבל למחלימים מקורונה יש סיכון מוגבר לפתח מצבים פסיכיאטריים עד שנתיים אחרי המחלה ( Taquet et al, 2022).
מחקר שפורסם במרץ 2022, המתבסס על ניתוח נתונים של תושבי שש מדינות אירופיות ומעקב אחריהם לאורך 16 חודשים, מלמד שהמציאות בבריאות הנפש אחרי הקורונה לא משהו:
מבוגרים שחוו תסמינים קשים אחרי שנדבקו בקורונה מצויים בסבירות גבוהה יותר לפתח תסמינים של דיכאון, חרדה ו/או קשיי שינה, זאת בחלוף חודשים לאחר ההחלמה, בהשוואה למבוגרים שלא אובחנו בקורונה (Magnúsdóttir et al, 2022).
בנוסף, נמצא שלחולי קורונה שעברו אותה עם סימפטומים קלים יש סיכון מעט נמוך יותר לפתח בעיות נפשיות אחרי המחלה. גם כאן, בהשוואה למבוגרים שלא חלו.
מצז שני יש גם נתונים מעודדים.
למשל, מחקר שפורסם באפריל 2022 מלמד כי מתבגרים עם היסטוריה של דיכאון דיווחו על פחות תסמיני דיכאון וחרדה במהלך השנה הראשונה של הקורונה, זאת בהשוואה לשנה לפני כן (Sadeghi et al, 2022).
הניסיון עם אסונות דומים מלמד כי ניצולים סובלים מבעיות נפשיות שונות, כולל הפרעת דחק פוסט טראומטית, דיכאון קליני, הפרעות חרדה, פוביות, פחדים עם התנהגויות נמנעות.
בנוסף, ניכרת שכיחות מוגברת של שימוש בסמים והתמכרות לאינטרנט לצד עליה בשיעורי אלימות במשפחה והתעללות בילדים בקורונה.
עלייה בתחלואה פסיכיאטרית בהקשר של הקורונה
מחקר שנערך השנה בבריטניה מצא כי לאנשים שחלו בקורונה יש סיכוי משמעותי לפתח הפרעה פסיכיאטרית לאחר ההחלמה.
מחקר שפורסם בתחילת 2022 זיהה גורמי סיכון לפיתוח הפרעות נפשיות בהקשר של הקורונה (Alzahrani et al, 2022).
ֿאלה כוללים חוסר ידע, פחד, ודאגה, הידבקות או מוות של בני משפחה או חברים, הגבלות של סגר ובידוד, אישור או חשד להידבקות בקורונה, זיהום, ואפילו השפעות המחלה עצמה.
סקירה אחרת שנערכה לאחרונה על 14 מחקרים שדיווחו, בממוצע, על שכיחות כמעט זהה של קשיים בבריאות הנפש אצל עובדי חזית הטיפול.
מסתמנים מספר גורמי סיכון למצוקה פסיכולוגית בקרב עובדי מערכת הבריאות:
-
להיות אישה.
-
להיות אחות.
-
לחוות השפעת סטיגמה.
-
להשתמש במנגנוני התמודדות לא מסתגלים.
מחקר איטלקי שבחן את השפעות המגיפה על הבריאות הנפשית של עובדי שיקום רפואיים זיהה סיכון גבוה יותר לדיכאון, חרדה ולחץ במהלך מגיפת הקורונה בארץ המגף (ֿFary et al, 2021).
מעניין שגם כאן, נשים הראו רמות דיכאון גבוהות יותר.
מחקר שפורסם בכתב העת Lancet Psychiatry מלמד כי חולי קורונה סובלים יותר מדיכאון ופסיכוזה:
יש מחקרים ודיווחי מקרים מהתקופה האחרונה, שמלמדים כי חולי COVID-19 חווים בעיות כלי דם וקשיים נוירולוגיים ומחקר בריטי מיוני 2020 מעלה כי חולי קורונה, בעיקר מתחת לגיל 60, מתמודדים גם עם תסמינים של הפרעות פסיכיאטריות קשות.
אחוז המבוגרים בארה"ב המדווחים על תסמיני דיכאון מצוי בעלייה מתמדת מאז תחילת המגיפה, כך פי נתוני סקר שפורסמו בתחילת אוקטובר 2021 ב- The Lancet. מי שמצוי בסבירות הגבוהה ביותר לדווח על תסמינים חמורים של דיכאון הם בעלי הכנסה פחות גבוהה, מספר רב יותר של גורמי לחץ הקשורים לקורונה (כולל מוות של מישהו קרוב עם קורונה), אובדן תעסוקה ו/או אתגרים בהורות.
דיווח מפברואר 2021, שפורסם בכתב העת JAMA, מתאר ירידה בתפקוד ופגיעה בחדות הקוגניטיבית אצל החולים, גם שבועות וחודשים לאחר ההחלמה.
על פי דו"ח Trusted Source שפורסם בכתב The Lancet ב- 9 בנובמבר 2020, 18% מהחולים פיתחו הפרעה נפשית - כמו דיכאון, חרדה או דמנציה - תוך שלושה חודשים ממועד האבחון. הסיכון להופעת הפרעה נפשית הוכפל לעומת מי שלא חלה.
לפי מחקר שפורסם בסוף מרץ 2021 בכתב העת JAMA Network Open , שיעור משמעותי של מבוגרים שנדבקו בווירוס מדווחים על תסמיני דיכאון חודשים לאחר ההחלמה. הסיכון לדיכאון גבוה במיוחד בקרב גברים, אנשים צעירים יותר, מטופלים שחוו תסמינים חמורים יותר של המחלה. בנוסף, מי שסבל כחולה קורונה מכאבי ראש מצוי בסיכון גבוה ב-33% לפתח תסמיני דיכאון.
לפי סקר איגוד הפסיכולוגים האמריקאי (APA), שפורסם במרץ 2021, רוב המבוגרים בני/ות 18+ (61%) מדווחים כי חוו שינויים לא רצויים במשקל מאז תחילת המגיפה, כאשר יותר מ-40% שיתפו שעלו במשקל יותר מכפי שהתכוונו. בקבוצה זו דווח על עלייה של 11.8 קילו בממוצע ( ! ).
עוד מעלה הסקר כי שני שליש מהאמריקאים (67%) דיווחו שמאז תחילת המגיפה הם ישנים פחות מדי או יותר מדי ביחס למה שתכננו: שליש מהנשאלים דיווחו על פחות מדי שינה (35%) ועוד שליש על עודף שינה (31%).
לבסוף, כמעט 1 מבין 4 מבוגרים (23%) דיווחו על עלייה בשתיית אלכוהול כדי להתמודד עם לחץ נפשי במהלך המגיפה.
אצלנו בישראל המצב דומה. אפילו במכון טמיר אנחנו מרגישים את העליה הניכרת בשיעור הפניות החדשות ועדכונים של המערך הפסיכיאטרי כולו מתארים מגמה דומה בבריאות הנפש הקהילתית בישראל בשנה האחרונה. נפתחו שני מרכזים פסיכולוגיים לטיפול בחרדה ובטראומה עבור שורדי המחלה, במסגרת בית החולים בלינסון, האחד במרכז הרפואי רבין והשני בבית חולים השרון.
באופן לא מפתיע, מחקר ישראלי שפורסם באוגוסט 2021 זיהה עליה חדה בשתיית אלכוהול, בריכוז של 40% ומעלה, התקופה שבין הסגר הראשון לשני בקורונה.
דיווחים שמתחילים להצטבר מכל העולם מציירים את הקורונה כ״רוצח שקט״, שפועל הרבה מעבר למחלה הפיזית, כאשר השיח הוא במונחים של חרדה מתונה עד לכדי טראומה קולקטיבית - כולנו באותה קלחת.
חשוב גם לזכור את המצב הנפשי המורכב של המחלימים מקורונה:
אנשים שנדבקו וחלו בווירוס, בעיקר מי שאושפזו עקב סיבוכים של המחלה, נמצאים בסיכון מוגבר לפתח הפרעת דחק פוסט-טראומטית (PTSD).
מי ששרד את המחלה יכול לחוות קושי בהתמודדות עם הטראומה הקשורה לבידוד או לאשפוז.
PTSD מתפתח כאשר אדם חווה אירוע טראומטי ומוצא עצמו מושפע ממנו גם שנים לאחר מכן.
אנשים עם PTSD עשויים לחוות מחשבות, תחושות או רגשות חזקים גם זמן רב לאחר האירוע, לחיות את הטראומה מחדש דרך סיוטים ופלאשבקים, או לחוש אינטנסיביות גבוהה ביותר של כעס, פחד ועצב.
מחקר שפורסם בכתב העת BMJ בפברואר 2021, העלה כי 1 מכל 3 מטופלי קורונה, שהונשמו במהלך האשפוז חווה תסמיני PTSD:
1 מ- 5 שהחולים שאושפזו בבית חולים ולא נזקקו למכונת הנשמה, חווה תסמיני PTSD.
הסימפטום השכיח ביותר היה פלאשבקים, חוויות חושיות פולשניות של החוויה הטראומטית.
רבים דיווחו כי חוו פלאשבקים מטיפול נמרץ, כולל מראות חודרניים של רופאים שמטפלים בהם עם ציוד הגנה מלא (PPE).
מבין החולים שטופלו בבתיהם, נמצאו רמות נמוכות יותר של PTSD (בערך 1 מ-6).
הרמות הנמוכות ביותר של תסמינים נמצאו בחולים שלא נזקקו לעזרה בבית, אך חוו בעיות נשימה (1 מ-10).
יתירה מכך, כמעט שני שליש מקרובי המשפחה הבוגרים של חולי קורונה שאושפזו ביחידה לטיפול נמרץ, חוו תסמינים משמעותיים המאפיינים PTSD, גם חודשים לאחר השחרור של היקר להם מהאשפוז (Amass et al, 2022).
דיכאון
מחקר סיני שבחן רופאים ואחיות שעובדים בקו ראשון עם מטופלי קורונה מצא כי מעל 70% דיווחו על מצוקה פסיכולוגית, 50% דיווחו על תסמיני דיכאון משמעותיים מבחינה קלינית ו- 45% דיווחו על תסמינים מובהקים של חרדה. זה לא מחקר בודד. הממצאים הללו שוחזרו במספר מחקרים לאחר מכן,
מחקר אוסטרלי מ-2021 מדווח על עלייה של 30% כמעט בשיעור הפניות על רקע חרדה ודיכאון.
דיכאון לאחר לידה
לפי מחקר שפורסם בתחילת 2001 הוכפל שיעור היולדות שהתממודדו עם דיכאון לאחר לידה בעת משבר הקורונה (Myer and Emmott, 2021).
מחקר מ-2022 מציג מציאוץ הרבה יותר חמורה:
מחקר שנערך באוניברסיטת מישיגן העלה כי למעלה מ-30% מהאימהות החדשות בתחילת המגיפה עמדו בקריטריונים האבחוניים של עם דיכאון אחרי לידה.
סטטיסטית, זו עלייה של פי 3 ביחס לתקופה הזהה טרם פרוץ המגיפה. . עוד מצאו החוקרים כי 20% מהיולדות הציגו תסמינים של דיכאון קליני ( Shuman et al, 2022).
הפרעת קשב
גם למתמודדים מבוגרים עם ADHD היה קשה יותר בתקופת הקורונה.
המגיפה והשלכותיה תרמו להשפעות שליליות על מיומנויות התנהגותיות, רגשיות ותפיסתיות.
למשל התעצם הקושי להתמיד בטיפול תרופתי (Pollak et al, 2022).
הגורמים שהשפיעו במיוחד היו חרדה כלכלית, בידוד חברתי, ניהול זמן פנוי, קשיי מיקוד בלמידה מקוונת וקשיי מוטיבציה בהפרעת קשב - כל אלה התחזקו בתקופת המגיפה.
זאת ועוד, מתמודדים/ות עם הפרעת קשב וריכוז דיווחו על חומרה סימפטומטית מוגברת, יחד עם סיכון גבוה יותר לפתח סיבוכים קליניים, כמו דיכאון מג'ורי ונשירה מבית ספר (Sibley et al, 2021).
אם תשאלו מטפלים/ות בישראל הם יסבירו ש״עמוס אצלם״...
מחקרים ונתונים על בריאות הנפש בקורונה
-
סקר של APA שפורסם במאי 2021 מתייחס לבריאות הנפש של ילדים: למעלה ממחצית (53%) מהמבוגרים עם ילדים מתחת לגיל 18 דיווחו שהם מוטרדים לגבי המצב הנפשי של הילדים. כמעט חצי (48%) העריכו כי המגיפה גרמה לבעיות נפשיות אצל אחד או יותר מהילדים בבית. 26% מההורים השיבו שהם מחפשים בתקופה זו עזרה פסיכולוגית מקצועית לילדיהם וכפי שניתן לראות בנתונים, -22% דיווחו כי הם מתקשים לתאם פגישות לטיפול בילדים ולהדרכת הורים עם אנשי מקצוע בתחום בריאות הנפש:
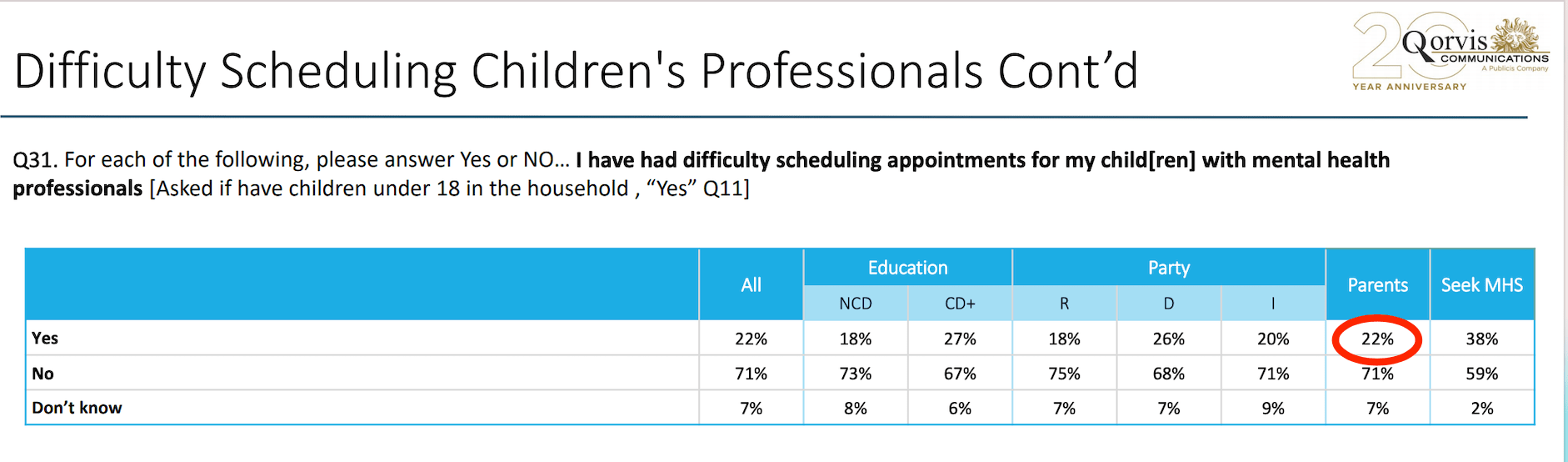
ממצאי הסקר מצורפים בסוף המאמר כקובץ PDF
-
824 איש התקשרו באוקטובר 2020 לער״ן ודיווחו על כוונה אובדנית. מספר הפונים הכפיל את עצמו באוקטובר הנוכחי בהשוואה לאוקטובר אשתקד, כך מדווחת ד״ר שירי דניאלס, מנהלת מקצועית ארצית בקו הסיוע הנפשי הפעיל בישראל.
-
סקר שנערך בוושינגטון פוסט ואוניברסיטת מרילנד ופורסם בסוף מאי 2020, , מצא כי מרבית האמריקאים מרגישים עדיין לא בנוח לצאת לקניות בחנויות (67%) או לאכול בחוץ (78%).
-
מגיפת הקורונה עלולה להשפיע באופן עמוק ומהותי על בריאותם הנפשית של אנשים - כעת ובעתיד- אומרים פסיכיאטרים ופסיכולוגים, שקוראים בכתב העת ב- The Lancet Psychiatry ליזימה דחופה של מחקרים, שלדבריהם יכולים לערב שימוש בסמארטפונים לניטור משתנים בבריאות הנפש, בקרב אוכלוסיות נבדקים בזמן אמת. בנוסף, כותבים החוקרים, קיים צורך להתאים את סוג התמיכה הפסיכולוגית לקבוצות ספציפיות באוכלוסיה, כגון ילדים, מטפלים עיקריים ועובדי בריאות, כמו רופאים ואחיות, שחשופים לטראומה בקו הראשון.
-
המצב הכלכלי במשק מהווה כיום מקור מתח משמעותי עבור 70% מהאמריקאים, כך לפי נתוני APA, איגוד הפסיכולוגיה האמריקאי. בהשוואה, באותה תקופה אשתקד הנתון עמד על 49%.
-
לפי סקר של מרכז המחקר פיו, יותר משליש מהאמריקאים הראו סימנים קליניים של חרדה, דיכאון, או שניהם, מאז הפריצה של מגיפת הקורונה. בתחילת מאי 2020 צמח שיעור המתמודדים ל-55%, כאשר מדובר על בעלי קשיים כלכליים.
-
סקר של איגוד הפסיכיאטריה האמריקאי מעלה כי רק 50% מהעובדים מרגישים בנוח לשתף בקשיים פסיכולוגיים במשבר הקורונה.
-
קשר גוף-נפש: אחד מכל חמישה אמריקאים מדווחים על תסמינים גופניים כאשר הם חושבים על המגיפה.
-
סקר APA שפורסם בדצמבר 2021 (מצורף כקובץ PDF בסוף המאמר) מלמד כי מבוגרים מחוסנים נוטים יותר מאשר מבוגרים לא מחוסנים להיות מוטרדים לגבי הידבקות והפצת קורונה במהלך תקופת הקריסמס. 43% מהמחוסנים הבוגרים מודאגים מהידבקות במהלך החג בהשוואה ל-28% מהמבוגרים הלא מחוסנים.
-
בקו הסיוע הנפשי הפדרלי בארה"ב מדווחת עליה של 1000% בשיעור הפניות באמצעות הודעות טקסט, סביב 20,000 פניות.
-
הקבוצה הפגיעה ביותר באוכלוסיית המובטלים, שעלתה בחדות מאז תחילת המשבר, היא אנשים שאינם מועסקים 6 חודשים או יותר, כך לפי סקר נרחב של גאלופ. בקרב מובטלים ילאורך ותר משנה, 20% דיווחו שהם מתמודדים עם דיכאון ומטופלים פסיכולוגית או פסיכיאטרית.
-
ההשלכות הפסיכולוגיות ארוכות הטווח של טראומה משותפת נמשכות עשור ויותר, כך לאור הנתונים מהוריקן קטרינה שאירע ב-2005. יש מקום לשער על דמיון בין אסון קהילתי זה לבין מגיפת הקורונה.
-
המחירים הנפשיים הגבוהים עבור בוגרים צעירים: שליש מהצעירים/ות בטווח הגילאים 18 עד 29 מדווחים על מצוקה נפשית גבוהה, לעומת 15% מבני/ות הגיל השלישי, מ- 65 ומעלה. על פי הדיווח, המצוקה הרגשית שקשורה למגיפה פוחתת לפי קבוצות גיל: בני 18-34 דיווחו על המצוקה הגבוהה ביותר שקשורה למגיפה- כאשר הנשאלים ציינו לחץ גבוה בשיעור כפול כמעט מבני 50 ומעלה. המשיבים בקבוצת הגיל 65+ דיווחו על ציוני המצוקה הנמוכים מכולם.
-
במשאל שנערך בסין 35% מהמשתתפים דיווחו על מצוקה פסיכולוגית מתונה עד חמורה במהלך ואחרי הסגר.
- 40% מהדרום קוריאנים מתמודדים עם בעיות נפשיות עקב מגיפת הקורונה.
-
סקר שבוצע בגרמניה במהלך הסגר במדינה בחן ןהשווה את ציון הרווחה הפסיכולוגית הממוצעת לאדם. הציון עמד על 50.7 מתוך 100 (ציון 75 בממוצע בקרב אנשים שאינם לוקים בדיכאון), ורבים דיווחו על מצוקה, בשיעורים הבאים: 51% דיווחו על עלייה ברמת העצבנות; 45% דיווחו על שינה גרועה מבעבר; 29% דיווחו שחוו יותר כעס ותוקפנות.
אם אנחנו מתבססים על מחירי בריאות הנפש במגפות קודמות, נראה כי ההשפעה על בריאות הנפש תמשיך ליטות לרעה בטווח הבינוני והארוך.
למשל, הערכה של מצבם הנפשי של שורדי SARS בהונג קונג העלתה כי 47.8% חוו הפרעת דחק פוסט-טראומטית (PTSD), בהם 25.6% שחוו אותה גם 30 חודשים לאחר שהושלם הטיפול במחלתם.
לאור הממצאים, חשוב לפתח תגובות קונקרטיות והולמות לשיכוך הנזק הנפשי, הן ברמת הפרט והן ברמת החברה.
הנפש ביום שאחרי Covid-19
יש חיסון.
יש אפילו שניים, גם שלושה וארבעה, עם תו ירוק שמציע הבטחה.
העולם יצא לאט ובזהירות מאותה תיבת נח אליה הוכנס, העקומה המדוברת התיישרה.
אבל לאיזה עולם אנחנו יוצאים?
מה הן צלקות הקרב שנישא איתנו?
ואולי חשוב יותר זה איך אפשר לנסות וליישר את העקומה של מגפה אחרת, שנייה, מגפה נפשית שקשורה לאותם "פצעי מלחמה"?
אנשים שוהים כבר יותר משנה במצב בו הם חרדים לבריאותם, ולא פחות מכך לאובדן פרנסתם, מבודדים ממקורות תמיכה מצד אחד ומסוגרים בבתים עם המשפחות הגרעיניות מצד שני, או לבד בבתיהם.
השילוב הזה מעורר מידה ניכרת של מצוקות פנימיות וחיצוניות, אישיות ובינאישיות וכן חברתיות ומדיניות שיש לתת עליהן את הדעת בהקדם.
אחד החששות המרכזיים הוא מפני משברים נפשיים שיתבטאו מה שנמכונה עכשיו "מוות של ייאוש", באקטים אובדניים, כפי שכבר מתחילים לראות בקרב קבוצות סיכון.
בדצמבר 2020 עדכן משרד הבריאות על קפיצה של 81% במהלך הגל השני בפניות לעזרה נפשית דרך הקופות והתחנות לברה״ן ועל עלייה של 71% בפניות לעזרה שכללו תכנים אובדניים.
קשה לדעת מה תהיינה ההשפעות הפסיכולוגיות ארוכות הטווח על האנושות.
עם זאת, נראה שנתמודד עם כמה וכמה סוגים של דפוסים פסיכולוגיים ארוכי טווח, ומטבע הדברים יהיה גם חוסן נפשי:
אנשים עשויים להיות מתוחים במהלך המגפה אך יתאוששו לחלוטין בסיומה, ואולם ייתכן ויראו את העולם באופן שונה. למשל, אנשים עשויים להסתגל לנורמה חדשה אם הקורונה תתגלה כזיהום חוזר (עונתי, למשל). חלק יסבלו מבעיות פסיכולוגיות מתמשכות (כמו דיכאון, חרדה או תסמינים של PTSD), אך קשה להעריך מה יהיה שיעור הנפגעים החדשים באוכלוסיה.
גורמי סיכון לבעיות פסיכולוגיות ארוכות טווח כוללים היסטוריה קודמת של בעיות רגשיות וחשיפה לגורמי סטרס חריפים במהלך המגפה. גורמי המתח עשויים לכלול מחלה חמורה ומסכנת חיים, מוות של אדם אהוב, קושי כלכלי חמור והפסדים כספיים, וחוויות מלחיצות במהלך הסגר, למשל סימפטומים חמורים לצד בדידות והיעדר קשר בין-אישי תומך עם חברים ובני זוג.
ומה עם שינויים באישיות?
מחקר מסקרן מסוף 2022 מלמד כי צעירים היו רגישים יותר לשינויים בתכונות אישיות, ובפרט הראו ירידה במצפוניות. ובנעימות, לצד עלייה בנוירוטיות.
הסבל הכפול של הקשישים
מחקרי אורך שמלווים את שנות המגיפה מחדדים את ההבנה לגבי ההשפעות ארוכות הטווח של הקורונה על קשישים שהחלימו, על מתמודדים עם קורונה מתמשכת, על סובלים מדמנציה ועל המטפלים העיקריים שלהם
(Cray & Vahia, 2022). מספר מחקרים מצביעים על החמרה במצבם הנפשי של מבוגרים/ות שורדי קורונה, כולל שיעורים גבוהים יותר של חרדה והפרעת דחק פוסט טראומטית, בהשוואה למי שלא חלו בקורונה.
כמו בכל תקופה פוסט טראומטית, אנחנו רואים תופעות קהילתיות ייחודיות, חלקן מוזרות ומפתיעות.
למשל, ברחבי ארה"ב הופיעו בתי אבות ייעודיים לקשישים פוסט-אשפוזיים, שזה אך שוחררו ממחלקות לטיפול אקוטי במחלה בבתי החולים.
שורדי המחלה בגיל השלישי נענשים פעמיים:
פעם ראשונה, בהתמודדות עם מחלה מסכנת חיים, שהטיפול בה כלל עבור חלקם חיבור למכונת הנשמה והשיקום ממנה כולל רכישה מחודשת של מיומנויות קוגניטיביות וגופניות שאבדו.
פעם שניה, בעובדה שאין להם כעת לאן לחזור. בסביבה המוכרת של בית האבות בו התגוררו לפני המגיפה, ממאנים לקבל אותם מסיבות של ריחוק חברתי מאוכלוסיית הדיירים, שמצויה בסיכון גבוה לתמותה מהמחלה.
המצוקה ניכרת בעלייה משמעותית בפנייה לקווי מצוקה שונים ברחבי העולם ובתגבור שעות הפעילות של אותם קווים, בניסיון להציל אנשים מטביעה בצונאמי הזה.
בארץ למשל, בער"ן ובנט"ל הקימו יחידת מענה ייחודית למשבר הקורונה, בסה"ר הרחיבו את שעות הפעילות ומכוני טיפול ואנשי טיפול פרטיים בכל הארץ התגייסו כדי לתת מענה נפשי חירומי, אך התשובה צריכה להיות גדולה יותר ממחוייבות אתית מקצועית נקודתית, שכוחה עצום אך נמצא בסכנה גדולה של שחיקה כלכלית ונפשית.
למעשה, אסונות בקנה מידה גדול, בין אם אסונות טבע, מלחמות או התקפות טרור, מעוררים אחריהם גל של בעיות נפשיות והתנהגותיות כמו מעין אפטר שוק שאחרי רעידת אדמה.
אהבה וחושך
בספרו, סיפור על אהבה וחושך, מתבונן עמוס עוז ז״ל בנסיבות התאבדותה של אימו בימים שלאחר מלחמת העצמאות.
הוא תוהה מדוע דווקא כשהגיע השקט המיוחל לאחר המלחמה, שהיה התקווה הגדולה של מי שעלו מאירופה וחיפשו פה בית, לא מצאה אמו שקט בנפשה ונטלה את חייה.
אולי אחד ההסברים, שמתאים גם לימים אלו, הוא שאחרי ההישרדות עצמה, צריך להתמודד עם ההריסות.
אנשי מקצוע מתחום בריאות הנפש מכל העולם מתריעים מפני אותן השלכות מיידיות וארוכות טווח, ומדגישים את החשיבות שבמתן מענה, כאשר המענה מתייחס הן למיגור שיעורי האבטלה שעלו והן במתן טיפול נפשי למי שזקוק.
צרכים אלו עומדים אל מול תקציבי מדינה מדולדלים בכל העולם, וחשוב להגביר את המודעות הציבורית והמדינית להתייחסות למניעה ולטיפול בבעיות נפשיות כהשקעה לטווח ארוך, שבעתיד תמנע עלויות של נפש וכסף על מערכת הבריאות.
זוהי שעת דוחק שמאלצת חיפוש אחר פתרונות יצירתיים – כמו למשל השקעה בעלות נמוכה של תכנים לעזרה עצמית והנגשתם לאוכלוסיות שזקוקות לכך, הכשרה של סיירות מתנדבים שיבקרו בבתים של אוכלוסיות בסיכון שיוכלו לסייע במתן עזרה רגשית ראשונית. וזוהי בעיקר הזדמנות לדרוש ולשפר ולתחזק את מערכת בריאות הנפש שעמדה עוד לפני כן בקצה גבול היכולת עם זמני המתנה ארוכים, ארוכים מדי.
כך טבען של סערות, הן מטלטלות, עוקרות את הגגות והקירות וחושפות בעירומם את היסודות, על נקודות החולשה שלהם.
שיקום אמיתי מתחיל בחיזוק אותם היסודות מתוך הבנה של בניית עמידות וחוסן לסערות שעוד יבואו.
פוסט קורונה – הקורונה כאירוע טראומטי שמעורר PTSD
אירוע טראומטי הוא בהגדרתו אירוע שקיימת בו סכנה מיידית וחריפה לחיי אדם או זולתו, מה שבאופן טבעי מעורר פחד ומצוקה.
מגפת הקורונה מהווה אירוע שכזה, שטלטל את העולם בסערה ושינה את כללי המשחק כמעט בכל תחום חיים.
ישנו איום שהוא גם על הבריאות הפיזית, אך גם המציאות של הסגר, ריחוק חברתי, תלישה מהסדר הקיים והמוכר, וכן החרדות שמעורר המשבר הכלכלי שהביאה עימה הקורונה הם קרקע פורייה למצבי מצוקה נפשיים, ולהגברה של מצבים קיימים כמו דיכאון וחרדה, ובין היתר גם PTSD.
אנשים שנמצאים בסיכון גבוה לפתח PTSD, הם אנשים שנמצאים בקו החזית של המלחמה בנגיף והשלכותיו – צוותים רפואיים וכן צוותי בריאות הנפש, מה שמכונה – טראומטיזציה משנית.
ישנן מספר טכניקות שכולנו יכולים להיעזר בהם על מנת להפחית לחץ וחרדה:
-
בידוד אל מול בדידות – נכון שהמציאות מכתיבה ריחוק חברתי, אך ריחוק שכזה אינו חייב להיות רגשי. אנחנו ברי מזל שהטכנולוגיה העומדת לרשותינו כיום מאפשרת לשמור על קשר אחד עם השני. לדבר ולשתף, בתחושות שעולות, מסייע בהפתחת המצוקה, ובהפגה של תחושת הבדידות. חשוב במיוחד להרים טלפון להורים ולסבים.
-
לצלוח את הלחץ – אחד הדברים שמסייעים לנו כבני אדם להתמודד עם לחץ, זה לחזק תחושה של שליטה, במיוחד במצבים בהם אין לנו הרבה שליטה. אחת הדרכים לעשות את זה, זה להבין על מה אנחנו יכולים לשלוט ועל מה לא ולשים את הדגש על מה שכן. למשל, להקפיד על הכללים של היגיינה וריחוק חברתי, לקנות כל מה שצריך שיהיה בבית, לארגן לו"ז לכל יום וכדומה. דרך נוספת היא להגביר פעילויות שמפחיתות לחץ ומגבירות הנאה – יוגה, בישול, מדיטציה, ספרים, מוזיקה וכדומה.
-
תקווה – המצב הזה עשויי לייאש, להבהיל ובמיוחד כאשר קו הסיום לא ברור, ויש הרבה שאלות סביב התפרצות נוספת. שמירה על תקווה מקבילה לנשימה עמוקה שמרגיעה את המערכת העצבית בגוף ומסייעת לו לצלוח אירועי לחץ וכאב. חשוב להזכיר לעצמנו שזו מציאות זמנית, לנסות לגלות בה אולי נקודות של אור, ולהעריך מחדש את מה שאנחנו כיום מבינים שאינו מובן מאליו – כמו הכוחות שלנו, המשפחה שלנו, החברים שלנו וכל העוגנים הקטנים (גדולים) שמחזיקים את הגוף נפש שלנו.
- להבין מתי צריך לפנות לעזרה מקצועית – אנשים המתמודדים עם מצוקה שפוגעת בתפקוד שלהם, אנשים שיש להם רקע של התמודדות עם דיכאון, חרדה ו-PTSD, חשוב במיוחד לדאוג שמעגל התמיכה יכלול עזרה מקצועית במסגרת הנחיות משרד הבריאות. זה יכול להיות פנייה לאיש מקצוע מתחום בריאות הנפש, היעזרות בתרופות וקבוצות תמיכה און ליין.
מידע חשוב לאנשים שיקיריהם מתמודדים עם PTSD
קודם כל חשוב להבין מעט על ההתמודדות של אנשים עם PTSD, לכן צירפנו בסוף קישור עם מאמר שעוסק בזיהוי, תסמינים ודרכי טיפול.
שנית, תקשיבו – הקשיבו לחוויות, לתחושות ולרגשות ולמה שהאדם היקר לכם מספר שהוא צריך בתקופה זו.
ושלישית – דאגו גם לעצמכם. להיות עבור מישהו שמתמודד עם מצוקה קשה, כפי שכבר נאמר פה, עשויה להיות חוויה טראומטית בפני עצמה. וודאו כי אתם חלק ממעגל התמיכה עבור אותו אדם ולא כל התמיכה, וכן דאגו שגם לכם יש עם מי לפרוק את הקושי שלכם וכן שימרו על בריאותכם הפיזית.
סיכון אובדני
אובדנות היא ביטוי של מצוקה נפשית, ייאוש ובידוד, שעלולים להביא לחשיבה של מבוי סתום, ולמחשבות וניסיונות אובדניים.
היו ערים לסימנים כמו דיבור על מוות, או על הרצון למות, פרידה או חלוקה של רכוש.
לפי נתוני משרד הבריאות, שהוצגו ב-23.11.20 בתכנית ״מהצד השני״ עם גיא זהר, לא ניכרת בינתיים עליה בשיעור ההתאבדות לעומת אשתקד. בשתי התקופות התרחש מספר זהה של מקרי התאבדות מאומתים: 188בני אדם.
הנתונים האמריקאיים לגבי אובדנות במהלך 2020 הפתיעו כמו אלה שנמצאו בארץ, כאשר לפי המרכז לבקרת מחלות ומניעתן (CDC) פחת שיעור האובדנות ב-3% (Bryan, 2022).
ניסיונות אובדניים בעבר, ואובדנות במשפחה הם גורמי סיכון משמעותיים.
כמה דברים שחשוב לדעת על מניעת אובדנות:
-
הדבר הכי חשוב זה להקשיב באופן לא שיפוטי. אם אתם חוששים, תשאלו באופן ישיר האם יש מחשבות אובדניות.
-
דאגו להרחיק מהישג יד דברים שעשויים להוות סכנה – תרופות, נשק, חפצים חדים וכדומה.
-
אם יש סכנה מיידית וקונקרטית – יש להתקשר למגן דוד אדום (101) או למשטרה (100). דאגו להישאר עם האדם עד שמגיעה העזרה המקצועית.
-
חשוב לעדכן את איש המקצוע המטפל הקבוע בשינוי במצב הנפשי ובמחשבות אובדניות על מנת שתהיה חשיבה מחודשת על הטיפול המתאים.
-
עודדו את האדם לפנות במקביל לגופי תמיכה נפשיים ייעודיים במצב חירום כמו נט"ל, ער"ן וסה"ר, שנמצאים שם גם בשעות הלילה.
-
במידת הצורך אפשר לפנות גם למיון של כל ביה"ח ו/או כל ביה"ח לבריאות הנפש, להערכת מסוכנות ואשפוז במידת הצורך.
סדרת כתבות של תאגיד כאן
על המגיפה השקטה -
בריאות הנפש בקורונה:
תרגמנו מסמך מקצועי מצוין, שנוסח ופורסם על ידי הברית האירופית לבריאות הציבור - EPHA.
למרות שהקורונה נראית כמו נחלת העבר, חשוב להעביר את המידע הזה, בעברית או באנגלית, למקבל/ותי החלטות ולמנהלים/ות בחברה הישראלית, גם כמסמך בסיסי להתמודדות עם אסונות טבע, כמו חלילה רעידת אדמה.. בעיקר עבור מי שעובדים עם צוותים שחשופים בקו הראשון עם החולים והמשפחות של הנפגעים.
עם הזמן התבהר כי מגוון אוכלוסיות נפגעות פסיכולוגית מהקורונה, מכל מקום, מקצוע ומגזר.
למשל, יורדי ים המבודדים על אוניות סוחר לאורך זמן נמצאו פגיעים למדי לדיכאון וחרדה (2022 ,Pauksztat).
בנוסף, תקופת הקורונה אוששה הנחות קודמות לגבי סיכון בטראומה עקיפה אצל מגישי עזרה רפואית ונפשית. למשל צוותים מקצועיים במרוקו, שנמצאו סובלים מרמות גבוהות יותר של דיכאון והתנהגויות אכילה בעייתיות במהלך התפקוד במגיפה, ביחס לקבוצת ביקורת (Lahlou et al, 2022).
תודות:
קרין אמיתי, MSW
נכתב ע״י מומחי מכון טמיר
עדכון אחרון:
9 בספטמבר 2023
מקורות:
כהנא, ב. (2020). הכנה נפשית ליום שלאחר המשבר: הבנות מהפסיכולוגיה היהודית על ההתמודדות עם הקורונה. פסיכולוגיה עברית. אוחזר מתוך https://www.hebpsy.net/articles.asp?id=3975
Alzahrani F, Alshahrani NZ, Abu Sabah A, Zarbah A, Abu Sabah S, Mamun MA. (2022). Prevalence and factors associated with mental health problems in Saudi general population during the coronavirus disease 2019 pandemic: A systematic review and meta-analysis. Psych J, Jan 5. doi: 10.1002/pchj.516. Epub ahead of print. PMID: 34986503.
Amass T, Van Scoy LJ, Hua M, et al. (2022). Stress-Related Disorders of Family Members of Patients Admitted to the Intensive Care Unit With COVID-19. JAMA Intern Med. Published online April 25, 2022. doi:10.1001/jamainternmed.2022.1118
Bonny-Noach, H., Cohen-Louck, K. & Levy, I. (2021). Substances use between early and later stages of the COVID-19 pandemic in Israel. Isr J Health Policy Res, 10, 46. https://doi.org/10.1186/s13584-021-00484-8
Bower, M., Smout, S., Donohoe-Bales, A., O'Dean, S., Teesson, L., Boyle, J., Lim, D., Nguyen, A., Calear, A. L., Batterham, P. J., Gournay, K., & Teesson, M. (2023). A hidden pandemic? An umbrella review of global evidence on mental health in the time of COVID-19. Frontiers in Psychiatry, 14, 1107560. https://doi.org/10.3389/fpsyt.2023.1107560
Bryan, C. (2022). Suicide Rates During the Pandemic. https://www.psychiatrictimes.com/view/suicide-rates-during-the-pandemic
Erin O'Brien (2022). Neurological and Neuropsychiatric Complications of COVID-19. Psychiatric Times: https://www.psychiatrictimes.com/view/neurological-and-neuropsychiatric-complications-of-covid-19
Magnúsdóttir et al (2022). Acute COVID-19 severity and mental health morbidity trajectories in patient populations of six nations: an observational study. Published: March 14, 2022.
Menouni A, Berni I, Abchouch T, Khouchoua M, Filali-Zegzouti Y, Janssen P, Kestemont MP, Godderis L, El Jaafari S. (2022). Mental health among the Moroccan population during SARS-CoV-2 outbreak: MAROCOVID study. J Affect Disord, 308, 343-352. doi: 10.1016/j.jad.2022.04.052. Epub 2022 Apr 13. PMID: 35429534; PMCID: PMC9006471.
Myers S, Emmott EH. (2021). Communication Across Maternal Social Networks During England's First National Lockdown and Its Association With Postnatal Depressive Symptoms. Front Psychol, 12, 648002. doi: 10.3389/fpsyg.2021.648002. PMID: 34045995; PMCID: PMC8144711.
Pauksztat B, Andrei DM, Grech MR. (2022). Effects of the COVID-19 pandemic on the mental health of seafarers: A comparison using matched samples. Saf Sci, 146, 105542. doi: 10.1016/j.ssci.2021.105542. Epub 2021 Oct 19. PMID: 34744311; PMCID: PMC8556536.
Pollak Y, Shoham R, Dayan H, et al. (2022). Symptoms of ADHD predict lower adaptation to the COVID-19 outbreak: financial decline, low adherence to preventive measures, psychological distress, and illness-related negative perceptions. J Atten Disord, 26(5), 735-746.
Robert T. London (2022). Confusing Messages on COVID Taking a Psychological Toll. Medscape: https://www.medscape.com/viewarticle/965892
Sadeghi et al (2022). Mood and Behaviors of Adolescents With Depression in a Longitudinal Study Before and During the COVID-19 Pandemic. Journal of the American Academy of Child & Adolescent Psychiatry, DOI: https://doi.org/10.1016/j.jaac.2022.04.004
Shuman, C.J., Peahl, A.F., Pareddy, N. et al. (2022). Postpartum depression and associated risk factors during the COVID-19 pandemic. BMC Res Notes, 15, 102. https://doi.org/10.1186/s13104-022-05991-8
Sibley MH, Ortiz M, Gaias LM, et al. (2021). Top problems of adolescents and young adults with ADHD during the COVID-19 pandemic. J Psychiatr Res, 136, 190-197.
Syed Z. Iqbal, MD; Benjamin Li, MD; Edore Onigu-Otito, MD; Mohammad Faraz Naqvi, MD; Asim A. Shah, MD. (2020). Psychiatric Annals, 50(12), 522-525.
Sutin AR, Stephan Y, Luchetti M, Aschwanden D, Lee JH, Sesker AA, Terracciano A. (2022). Differential personality change earlier and later in the coronavirus pandemic in a longitudinal sample of adults in the United States. PLoS One, 17(9), e0274542. doi: 10.1371/journal.pone.0274542. PMID: 36170324; PMCID: PMC9518853.
Taquet et al (2022). Neurological and psychiatric risk trajectories after SARS-CoV-2 infection: an analysis of 2-year retrospective cohort studies including 1,284,437 patients. Published: August 17, 2022. DOI: https://doi.org/10.1016/S2215-0366(22)00260-7
Thai, M., Wenzel, M., & Okimoto, T. G. (2022). Turning Tables: Offenders Feel Like “Victims” When Victims Withhold Forgiveness. Personality and Social Psychology Bulletin. https://doi.org/10.1177/01461672211062401
The Mental Health & Psychosocial Support Network. (https://eurohealthnet.eu/COVID-19)
https://news.gallup.com/poll/171044/depression-rates-higher-among-long-term-unemployed.aspx
https://www.mhe-sme.org/wp-content/uploads/2020/04/MHE-Statement-COVID-19.pdf
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה
